酒精性肝硬化合并左側乳糜性胸腔積液1例
張 媛,邢 斌,姚樹坤,張曉巖?
(1.中日友好臨床醫學院,北京 100029;2.中日友好醫院 呼吸與危重癥醫學科;3.消化科,北京 100029)
患者男性,70 歲,主因“活動后氣短半年,加重1 個月”于2021年3月9日收入院。既往吸煙史40 余年,飲酒史30 余年。查體:體溫36.2℃,脈搏78 次/min ,呼吸20次/min ,血壓135/81mmHg;呼吸運動正常,左側語顫增強,左下肺叩診濁音,呼吸音減低,腹部稍膨隆,可見大小約5cm×5cm 臍疝,無腹壁靜脈曲張,肝脾肋下未觸及,雙下肢凹陷性水腫。輔助檢查肝功示:ALT 32IU/L,天冬氨酸氨基轉移酶(AST)26 IU/L,總蛋白49.2g/L,白蛋白25g/L,總膽固醇3.51mmol/L,甘油三酯0.68mmol/L;血常規、凝血未見異常;查肝炎相關檢查、自免肝抗體譜+抗核抗體譜+血管炎抗體譜結果陰性;結核感染淋巴細胞培養+酌干擾素釋放試驗及結核菌素試驗(PPD)結果陰性。胸部CT 示左下肺膨脹不全、左側胸腔積液(圖1,見封底)、腹腔積液。腹部CT 平掃示肝硬化,脾大,少量腹水(圖2,見封底),脾臟鈣化灶,臍疝。
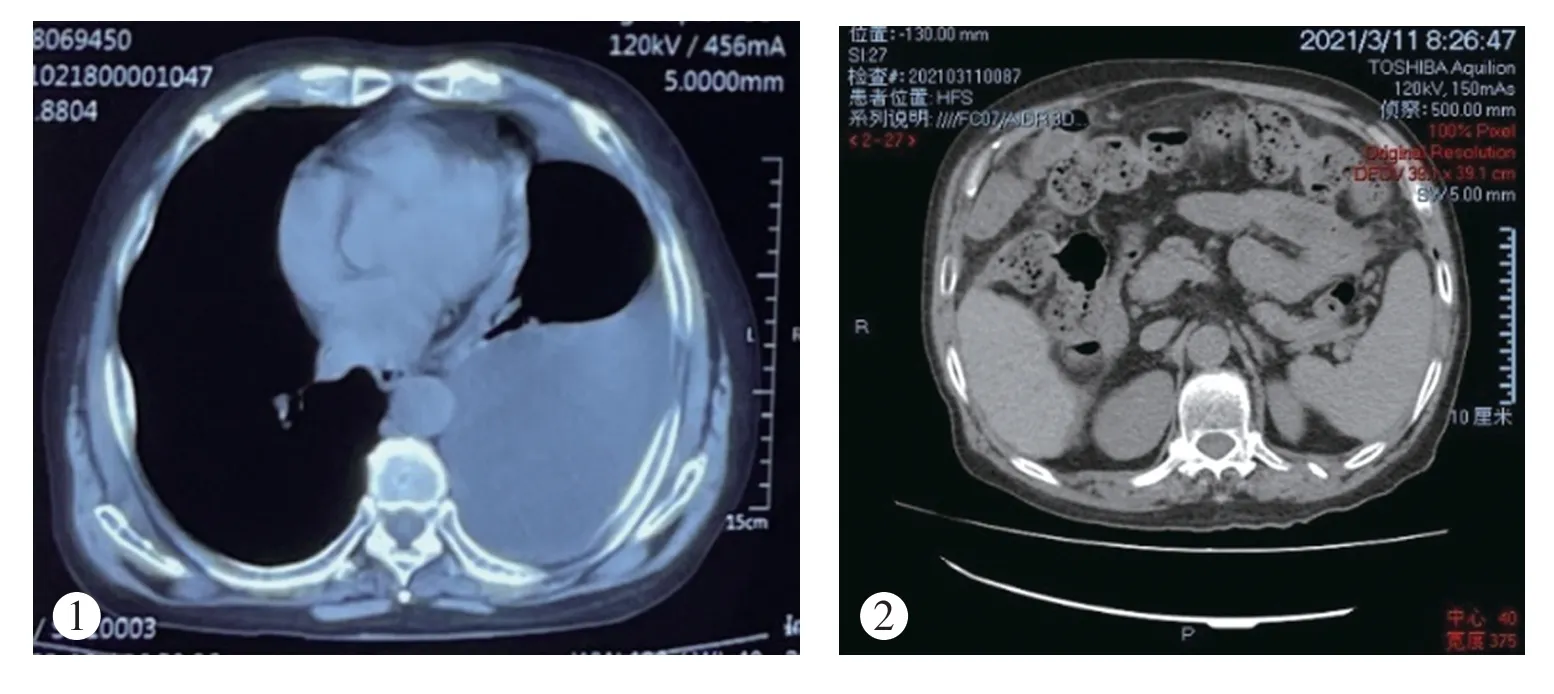
圖1 胸部CT示左下肺膨脹不全、左側胸腔積液。圖2 腹部CT平掃示肝硬化,脾大,少量腹腔積液。
行胸腔穿刺置管引流術,引出淡黃色乳糜樣胸水,送檢化驗結果示:乳糜試驗(+),黏蛋白定性(-),比重1.021,細胞總數1500/mm3,有核細胞數460/mm3,單核90%,多核10%;總蛋白定量26.7g/L,糖10.1mmol/L,乳酸脫氫酶98IU/L,腺苷脫氨酶5U/L,甘油三酯1.52mmol/L,總膽固醇1.44mmol/L;細胞分類計數示淋巴細胞86.5%,巨噬細胞9.5%,中性粒細胞1.5%,嗜酸性粒細胞2.5%;病原學無陽性提示,細胞學未見腫瘤細胞,胸水病理未見癌細胞。行腹腔穿刺置管引流術引出乳糜樣腹腔積液,送檢腹水結果回報:乳糜試驗(-),比重1.02,細胞總數1200/mm3,有核細胞數470/mm3,單核95%,多核5%,總蛋白定量21.9g/L,甘油三酯0.99mmol/L,總膽固醇1.24mmol/L;腹水病原學陰性,病理未見癌細胞。另結合患者雙下肢水腫體征,送檢寄生蟲相關檢查,結果陰性。診斷:(1)酒精性肝硬化合并左側乳糜性胸腔積液,腹腔積液;(2)脾大;(3)臍疝;(4)慢性阻塞性肺疾病;(5)2 型糖尿病;(6)膽囊結石。
治療:制定個體化低糖低脂(中鏈脂肪酸)高蛋白飲食方案,給予呋塞米聯合螺內酯利尿治療,行胸腔穿刺引流、腹腔穿刺引流術緩解癥狀。建議行淋巴管造影或核素顯像明確淋巴管病變,患者拒絕。宣教后出院,3 個月后隨訪,患者未能遵守低糖、低脂、高蛋白飲食方案,仍有間斷氣短癥狀,未再就診。
討論乳糜胸是由各種原因(如胸導管受壓或阻塞等導致壓力增加而破裂)引起的淋巴乳糜液從胸導管或其他淋巴管漏至胸膜腔,可伴有乳糜腹、乳糜心包[1]。既往文獻報道非創傷性病因占所有乳糜胸的39%~72%,其中大多數由惡性病因引起,占所有病例的17%~46%,其它少見病因包括淋巴管平滑肌瘤病等淋巴管疾病、結節病及肝硬化等[2]。肝硬化乳糜性胸水通常被認為是繼發于乳糜性腹水,然而,也有文獻報道由肝硬化引起的孤立性乳糜性胸水的病例[3]。
既往報道肝性乳糜胸以右側多見,雙側次之,左側最少見[1]。該例患者為單發左側乳糜胸,考慮機制可能為:低白蛋白血癥致胸膜毛細血管膠體滲透壓降低,胸水濾過增加,吸收降低,以及奇靜脈和半奇靜脈壓力升高,肝淋巴回流增加,導致胸膜淋巴管擴張、淤積、破裂,淋巴液外溢而形成胸水。肝性乳糜胸治療措施包括飲食調整(低鹽、脂類以中鏈甘油三酯為主、高蛋白飲食)、利尿、胸水穿刺引流,門脈高壓患者可給予生長抑素及其類似物治療[4],效果欠佳者可行經頸靜脈肝內門體分流術(TIPS)治療[5]。外科治療手段包括胸膜固定術、胸導管結扎術、胸膜靜脈分流術、肝移植[6],可取得較好療效。
該患者肝硬化Child-Pugh 分級為A 級,腹部增強CT未提示門靜脈增寬及食管靜脈曲張等病變,經飲食調整、利尿、引流治療后胸水明顯減少,囑患者完善淋巴管造影明確病變位置,若為淋巴管破裂引起可行相應部位淋巴管結扎或栓塞治療,若胸腔、胸膜或肺相關淋巴管明顯擴張,可考慮為門脈壓升高所致,進行生長抑素及其類似物治療,療效不佳可再行TIPS。若以上治療措施均不能緩解,可考慮行胸膜固定術或胸膜靜脈分流術姑息治療,評估肝移植治療可能。但該患者主觀原因拒絕行淋巴管造影,因此未能采取進一步治療。

