胃癌前病變中醫證型分類探討*
黃鈺萍,王熠慧,安振濤,朱方石,
1.南京中醫藥大學第三臨床醫學院,江蘇南京210028;2.江蘇省中醫藥研究院,江蘇南京210028
胃癌前病變(precancerous lesions of gastric cancer,PLGC)是一種病理概念,主要表現為胃黏膜上皮細胞的結構、形態以及分化發生異常[1],包括腸上皮化生和上皮內瘤變,主要伴存于慢性萎縮性胃炎,是正常胃黏膜向胃癌轉化過程中的一個重要階段[2]。胃癌在我國常見惡性腫瘤中發病率排列第2,致死率排列第3[3],嚴重威脅著人們的健康,故盡早阻斷或逆轉PLGC的發生發展對于預防胃癌和降低胃癌發病率具有重要意義[4]。現代醫學至今仍缺少從根本上逆轉胃黏膜腺體萎縮的方法和藥物[5],而中醫藥對此顯示出一定的優勢[6]。2017年,中國中西醫結合學會消化系統疾病專業委員會及中華中醫藥學會脾胃病分會分別制定頒布了針對“慢性萎縮性胃炎”的診療共識[7-8],其中雖包含了與萎縮、腸化和上皮內瘤變相關的部分內容,但并非專門針對PLGC而定。為了進一步了解PLGC的中醫證型分類和分布現狀以及中醫證候與萎縮、腸化等病理相關關系,筆者對近3年我院門診和住院確診為PLGC的110例患者的臨床資料,進行了整理歸納和分析,現將結果報道如下。
1 資料與方法
1.1 一般資料所有臨床資料來源于2016年10月至2018年12月南京中醫藥大學附屬中西醫結合醫院門診和住院患者,共110例,均經胃鏡、病理診斷確診。其中男54例,女56例;年齡22~72(56.90±9.94)歲;胃黏膜腺體萎縮者89例,其中輕度56例,中度26,重度7例;伴腸上皮化生者80例,輕度63例,中度14例,重度3例;低級別上皮內瘤變者10例;病程3個月~10(4.72±4.22)年。
1.2 診斷標準
1.2.1 西醫診斷標準臨床診斷依據文獻[9],胃鏡及病理診斷參照文獻[8]。
1.2.2 中醫證型判斷標準依據文獻[7],將PLGC分為肝胃氣滯證、肝胃郁熱證、脾胃虛弱證(脾胃虛寒證)、脾胃濕熱證、胃陰不足證、胃絡瘀血證等6種證型。如不符合上述6種證型者,而顯示為復合、兼夾、少見證型者,將歸納為其他證型。
1.3 病例納入標準符合上述PLGC的診斷標準的門診及住院患者;年齡18~75歲之間愿意接受本研究信息采集者。
1.4 病例排除標準已確診胃癌或合并消化道其他腫瘤,或病理診斷疑有惡變者;合并心腦血管、肝、腎及造血系統等嚴重原發性疾病、精神病患者;辨證不明確或有過多兼夾證者;慢性萎縮性胃炎伴高級別上皮內瘤變。
1.5 歸納方法根據患者主癥、次癥及苔脈征象等四診信息,結合胃鏡及病理結果,按辨證標準由兩位不同醫生辨證分型確認,歸納不同證型的構成比及萎縮、腸化、低級別上皮內瘤變在不同證型中的分布;不同癥狀及苔脈在各證型中出現頻次及貢獻率。運用聚類分析方法及構成比的兩兩比較方法,分析評價其不同證型結構及與萎縮、腸化和低級別上皮內瘤變之間的相關性。
1.6 統計學方法采用SPSS 22.0統計學軟件,構成比之間比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 110例PLGC患者四診情況PLGC癥狀出現頻率超過50%的是噯氣(63.60%)、腹脹(50.91%);而胃脘痛雖低于50%(45.45%),但結合脹痛(18.18%)、灼痛(11.82%)、刺痛(10.91%)來看,似乎說明以噯氣、腹脹、胃脘脹痛或灼痛或刺痛、口苦和口干為PLGC大多患者最常見的共性癥狀。其次,舌淡紅或薄白或舌暗紅有瘀斑、脈弦或細、反酸等出現頻率超過30%,似乎表明肝胃氣滯及胃絡瘀血亦較為常見;而低于30%的不同癥狀和舌脈表現,說明了由于個體差異和病機屬性的不同,PLGC患者會表現出脾胃虛弱或脾胃濕熱或胃陰不足等癥狀,見表1。
2.2 110例PLGC患者中醫證型分布構成110例PLGC患者中醫證型構成中,占首位的是脾胃虛弱證,占總數的24.55%,其余按構成比高低順序排列并超過10%的是脾胃濕熱證、肝胃氣滯證、胃絡瘀血證,超過5%的為胃陰不足證;低于5%的為肝胃郁熱證。至于其他證型8例為復合、兼夾、少見證型的組合,不符合可比性對照原則,難以作為主要證型進行比較。這一結果與前面癥狀的頻次所表明的證型結構方向基本一致,見表2。
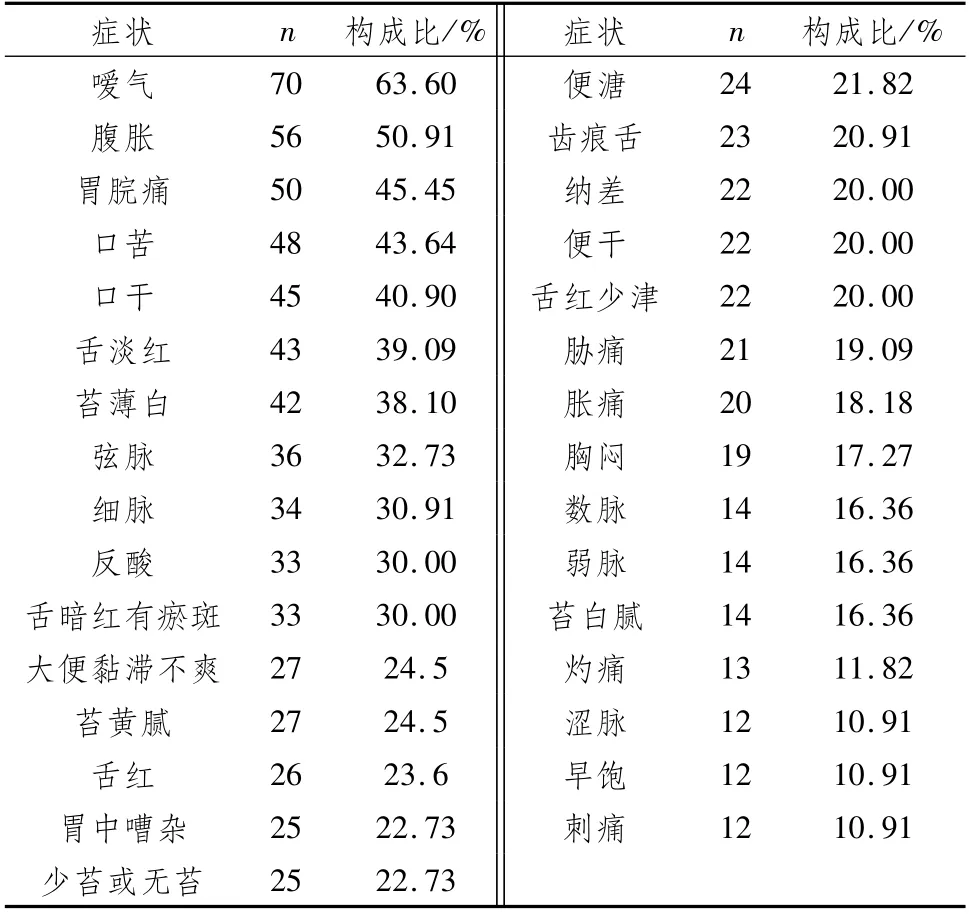
表1 110例PLGC患者四診分布情況例
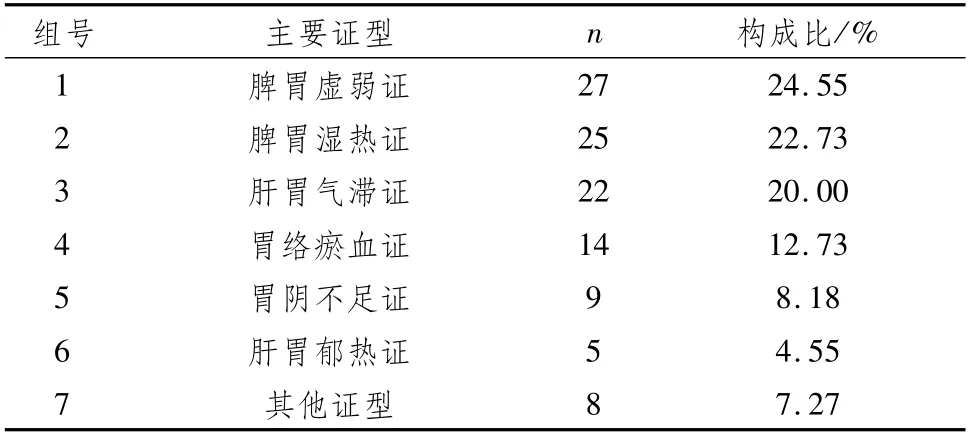
表2 110例PLGC患者中醫證型構成分布例
2.3 6種證型構成比兩兩比較6種中醫證型構成比的組間比較結果顯示,第1組、第2組、第3組間差異無統計學意義(P均>0.05),但似乎說明,脾胃虛弱證、脾胃濕熱證、肝胃氣滯證在PLGC中最為常見。但胃虛弱證與第4組、第5組、第6組(胃絡瘀血證、胃陰不足證、肝胃郁熱證)之間具有顯著差異(P<0.05和0.01),又說明脾胃虛弱證為PLGC主要或基本證型,脾胃濕熱證次之。肝胃氣滯證居中,與第4組、第5組的胃絡瘀血證、胃陰不足證比較差異有統計學意義(P<0.05),可見肝胃氣滯可能是PLGC病程發展過程中常見的證型。至于第4組、第5組的胃絡瘀血證和胃陰不足證,與前3組均有明顯差異,表明這兩種證型雖為常見證型,但所占比例相對偏少,疾病與就診時所處的病理狀態相關。而構成比低于5%的肝胃郁熱證則不宜作為常見證型,見表3。
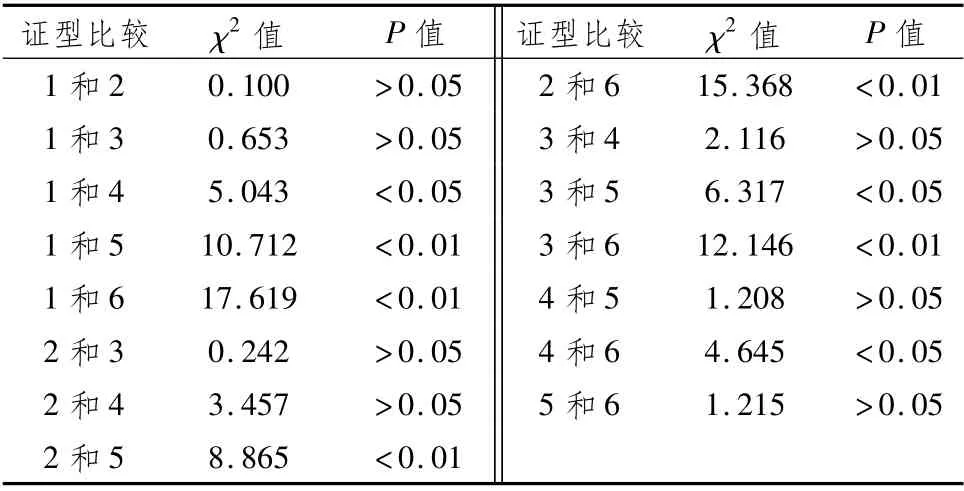
表3 6種證型構成比兩兩比較
2.4 5種常見證型在胃黏膜萎縮、腸化、低級別上皮內瘤變中的分布在110例PLGC患者中,胃黏膜萎縮狀態者共89例,其中以脾胃虛弱證所占比例最高,為32.14%,脾胃濕熱證和肝胃氣滯證次之,胃絡瘀血證和胃陰不足證最少;至于輕、中、重不同萎縮程度在證型中并未顯示出規律性。伴有腸上皮化生者共84例,其中以肝胃氣滯證多見,占28.95%,腸化以肝胃氣滯證、脾胃濕熱證、脾胃虛弱證為主,但多為輕度,而胃絡瘀血證和胃陰不足證則以中、重度腸上皮化生為主。同樣,10例低級別上皮內瘤變者亦顯示以胃絡瘀血證(50.00%)和胃陰不足證(40.00%)為主,見表4、表5。
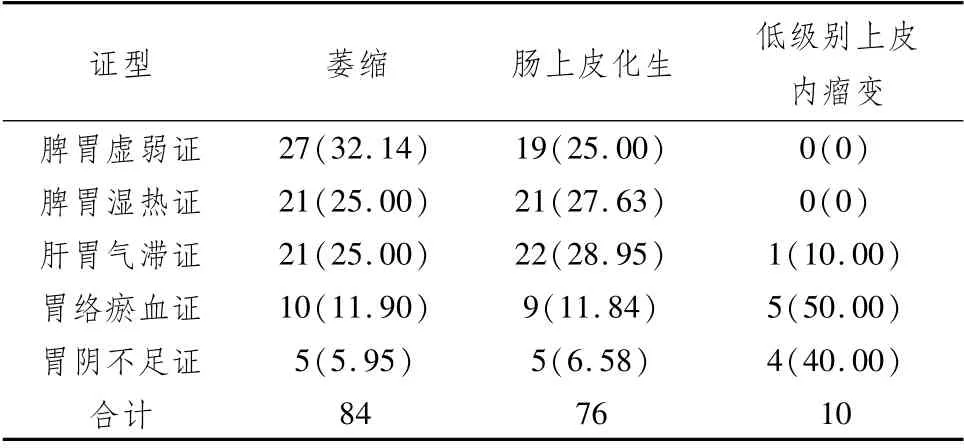
表4 5種常見證型在胃黏膜萎縮、腸化、低級別上皮內瘤變中的分布例(%)

表5 常見證型在萎縮、腸化、低級別上皮內瘤變中的具體分布例(%)
3 討論
眾所周知,目前國內外缺少PLGC的相關診斷標準,因此,在癥狀學的描述上,大多參照針對慢性胃炎或慢性萎縮性胃炎的癥狀表述。本研究從癥狀學的概括結果表明,噯氣、腹脹、胃脘痛(隱痛、脹痛、灼痛、刺痛)是PLGC大多患者的主要共性癥狀。根據患者個體差異和處于不同病理階段的病機屬性,可表現為口苦、口干、反酸或大便黏滯,舌淡紅或薄白或舌暗有瘀斑等。從中醫察色按脈、以癥測機的辨證方法來看,口苦、反酸或大便黏滯多為肝胃氣滯或脾胃濕熱,舌淡紅或薄白多為脾胃虛弱,舌暗有瘀斑多為瘀血內阻。
本研究結果顯示,PLGC常見的主要證型為脾胃虛弱證、脾胃濕熱證及肝胃氣滯證,其次為胃絡瘀血證、胃陰不足證,少見的有肝胃郁熱證。這一結果與目前中華中醫藥學會脾胃病分會頒布的《慢性胃炎中醫診療專家共識意見》中證型分類不盡相同[7],但大致方向一致。這一結果為PLGC臨床辨證治療提供一定的方向和參考。此外,筆者從不同證型中萎縮、腸化的分級以及低級別上皮內瘤變的比例和相關性的分析結果來看,萎縮多以脾胃虛弱證、脾胃濕熱證和肝胃氣滯證多見,但輕、中、重不同萎縮程度在證型中并未顯示出規律性;而胃絡瘀血證和胃陰不足證最少;而中、重度腸化以胃絡瘀血證和胃陰不足證為主,且低級別上皮內瘤變亦見于該兩種證型。筆者分析認為,脾胃虛弱為PLGC的主要發病基礎[10],脾胃濕熱和肝胃氣滯為臨床常見之標象和病機改變[11-12],但“久病必虛”“久病必瘀”,由于肝郁氣滯,木旺乘土,脾不生津,或肝胃郁熱、脾胃濕熱日久傷陰,形成胃陰虛損;或氣滯日久,血行不暢,形成胃絡血瘀。胃絡瘀血證和胃陰不足證多見于中、重度腸化和低級別上皮內瘤變的病理改變[13-14]。有研究表明,重度腸化及低級別上皮內瘤變與中醫的胃陰受損和胃絡瘀血的病理相關[15-16],且血瘀始終貫穿在PLGC病理過程中[17]。
有學者認為,證型結構高低的變化在一定程度上反映了疾病的病理變化過程[18]。筆者考慮,PLGC由萎縮向腸化、低級別上皮內瘤變的發展加重過程,是在脾胃虛弱的基礎上,與肝郁氣滯、脾胃濕熱的病理相關,日久遷延或失治誤治,進一步導致胃陰損耗及胃絡瘀血,造成胃黏膜腸化加重和低級別上皮內瘤變。以上提示我們,臨床辨治PLGC時,初期萎縮以益氣健脾為主,中期輕度腸化以疏肝理氣、清熱化濕為常法,日久中、重度腸化及低級別上皮內瘤變注重養陰益胃和活血化瘀。

