急性下肢深靜脈血栓形成不同腔內減容方式的對照研究
郭滬龍,丁銳,李鴻君,劉丹,萬立松
(安徽醫科大學第三附屬醫院(合肥市第一人民醫院),安徽 合肥 230011)
0 引言
下肢深靜脈血栓形成(LEDVT)是指由于血液動力學改變而導致深靜脈內血液凝固并阻塞靜脈回流的疾病,通常會導致下肢浮腫,色素沉著,皮膚濕疹,靜脈性潰瘍等。肺動脈栓塞(PE)為最嚴重的DVT 相關并發癥之一,其發生率約20%,5%以上的DVT 患者甚至因此導致死亡[2]。血栓形成后綜合征(PTS)會嚴重威脅患者后期的生活質量,常因血栓早期清除不徹底,引起靜脈高壓合并癥,大多數DVT 患者可進展為程度不一的PTS,其中靜脈性潰瘍占十分之一左右[3]-[4]。因此初期開通栓塞血管、有效減輕血栓負荷,對降低遠期并發癥發生率、改善病人生存質量尤為重要。
本研究選取了三個腔內減容方式: 導管接觸性溶栓(CDT)、經皮人工血栓抽吸術(MAT) 以及AngioJet 機械血栓清除系統(ART),都可以盡早解除阻塞、改善靜脈回流,從而達到緩解靜脈高壓的目的,并降低遠期PTS 的發生率或PTS 程度[5]。本文通過對比不同減容手術的血栓清除效果、術中及術后相關并發癥、治療時間及費用(具體見表2)等多個方面,尋求更為合理的治療方法。
1 資料與方法
1.1 資料
收集我院2017 年6 月1 日至2020 年6 月經下肢靜脈彩超或造影證實的30 例DVT(病程<14 天),無明確抗凝溶栓禁忌癥的患者臨床資料。根據治療方式不同:A 組為經皮人工血栓抽吸聯合CDT 治療,共15 例;B 組為AngioJet 機械血栓清除系統聯合CDT 治療,共5 例;C 組為僅行經皮導管接觸性置管溶栓治療,共10 例,將患者分成三組。三組患者的基本信息、致病因素見表1。
1.2 治療過程
所有入組患者均先由健側股靜脈穿刺放置下腔靜脈濾器(IVCF);造影證實濾器位于右腎靜脈以下,選擇通過患側腘靜脈入路順行穿刺。A 組:穿刺成功后,10F MPA 導管連接50mL 注射器,導管頭端放置于血栓遠端逐步向近端移動。造影提示血栓完全清除或連續2-3 次抽吸后殘存血栓沒有明顯變化時終止手術。術中出血量盡量控制在300mL 左右,不應超過500mL。B 組:穿刺成功后,首先在導絲引導下將導管送至血栓段,開始噴射模式,對目標噴灑溶栓藥物;20min 后調至抽栓模式,以平均lmm/s 的速度緩慢移動導管抽吸血栓2至3 次(為降低心動過緩及紅細胞溶解等并發癥發生率,盡可能保證單次抽栓時間<240s),結束手術時機同A 組。A、B兩組抽栓結束后根據剩余血栓情況置入美國麥瑞通溶栓導管。C 組:根據血栓范圍選擇合適美國麥瑞通溶栓導管,予以UK 60 萬~120 萬U/d 持續灌注溶栓,同時肝素鈉持續泵入。
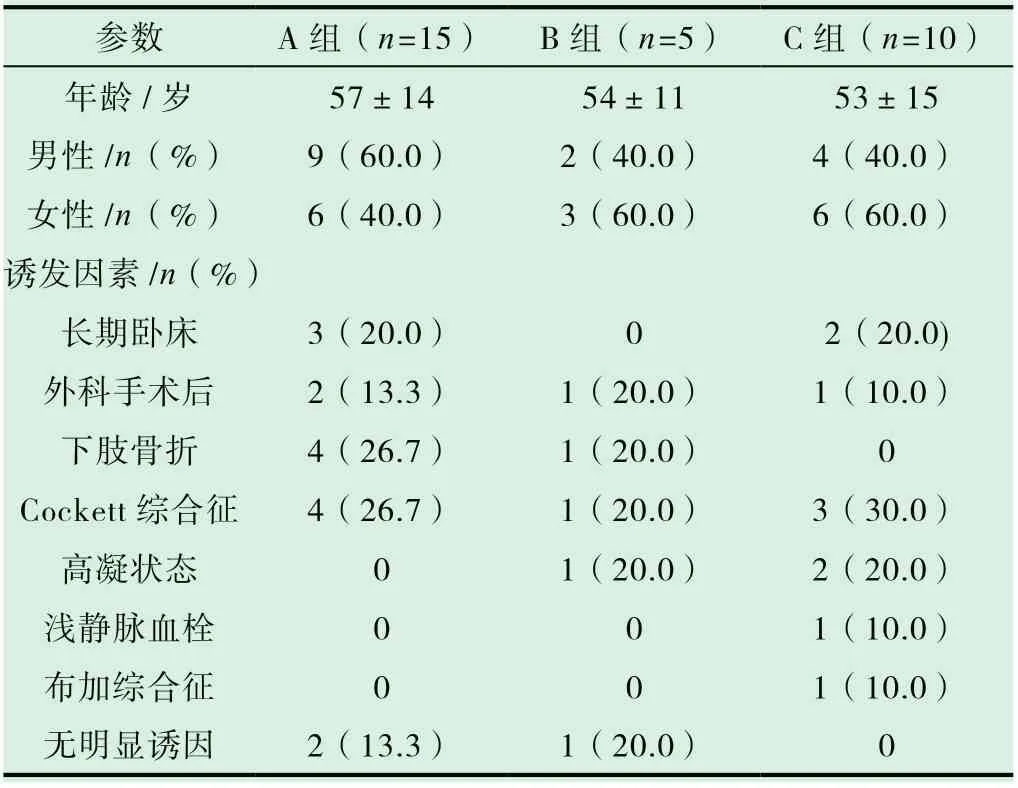
表1 三組患者的基本信息、致病因素
三組依據是否伴有髂靜脈狹窄或閉塞決定是否對髂靜脈進行球囊擴張成形。
1.3 術后監測
嚴格動態監測(1 次/4h)凝血功能,及時調整肝素及尿激酶的持續泵入量。根據第三版深靜脈血栓診療指南中推薦:纖維蛋白原(FIB)小于1.5g/l,減半UK 用量;小于1.0g/l,停用;肝素鈉注射液的初次劑量為80~100 U/kg,繼以10~20 U/(kg·h)持續泵入,根據動態復測的活化的部分凝血活酶時間(APTT)調整每小時泵入劑量,使增長到正常值的1.5-2.5 倍之間[6];監測血小板,防止HIT 發生及溶血導致的肝腎功能損害;置管溶栓時長通常為3 到4 天,必要時可延長至5到7 天,當D-二聚體水平穩定后拔除導管。造影:術后定期復查造影,根據血栓清除情況,調整或拔除溶栓導管;通過復查下肢靜脈彩超來評估下肢深靜脈通暢情況;臨床觀察指標包括:患側大/小腿周徑、皮膚張力、遠端動脈搏動,以及患者的小便顏色、量,有無重要臟器出血情況、穿刺點周圍出血及感染等。
如出現下列情況時及時終止泵藥或直接拔除溶栓導管:①復查造影時提示血栓徹底清除或僅殘存少量血栓;②連續2 次以上造影見血栓情況沒有明顯改變;③發生了難以控制的大出血。
1.4 療效評估及隨訪
手術療效對比數據見表2,血栓清除率分級標準:血栓完全清除為Ⅲ級,超過50%為Ⅱ級,不足50%為Ⅰ級[7]。24h患肢消腫程度:治療24 小時后對比治療前后膝蓋上/下15公分腿圍的差值;術后正規抗凝治療6~12 個月;每半年復查患肢靜脈造影及臨床癥狀,根據Villalta 評分評估PTS 程度[8]。
1.5 統計學方法
使用SPSS 23.0 軟件進行統計學分析。計量資料以均數±標準差表示,A、B 組間術中失血量用獨立樣本t 檢驗,三組間計量資料用單因素方差分析,P<0.05 為差異有統計學意義。
2 結果
除C 組中有1 例患者術中造影提示下腔靜脈阻塞外其余患者均成功釋放下腔靜脈濾器。三組患者手術療效及并發癥對比見表2。出院時三組患者獲臨床成功(血栓清除超過50%)差異無統計學意義(P>0.05)。

表2 三組患者手術療效及并發癥對比
所有患者圍手術期未出現腎功能異常、肝功能損害及心律失常等。有5 例患者出現了留置鞘管周圍有少量滲血,分別是A 組2 例,B 組1 例,C 組1 例,及時更換敷料并重新壓迫后沒有再次滲血情況發生。術后B 組1 例患者出現醬油色小便,對癥補液利尿后好轉。
3 討論
經皮置管溶栓可快速清除血栓,減輕血管負荷,通暢靜脈血流,從而避免了血栓損害深靜脈瓣膜功能和減少PTS 的發生,但是治療期間要求患肢制動,且伴隨出血事件的發生,有部分文獻中提出超過10%患者出現不同程度的出血[9]。體外持續置管,加大了穿刺點出血、感染的幾率。本研究中主要討論的兩種機械血栓清除(PMT)治療方式是在置管溶栓治療基礎上先清除血栓,再持續溶解殘存血栓,各自擁有不同的優勢。大腔導管血栓負壓抽吸同樣可以達到早期清除血栓目的,且對患者的經濟要求相對低,但是手動操作導管會導致出血量不易掌控,以及破壞瓣膜功能、損害血管壁等,對術者的要求較高[10]。AngioJet 是應用伯努利原來從導管側孔沖碎、溶解、回收血栓,簡單、高效,已逐漸成為各大中心的治療主流及研究熱點。缺點是費用昂貴,難以普及,部分患者會引發紅細胞破碎帶來的血紅蛋白尿、腎功能異常等并發癥[11]。
本研究中30 例患者獲得Ⅲ級血栓清除率有21 例(70%),療效滿意;A 組和B 組在血栓清除效果、肢體腫脹改善情況、相關并發癥發生率等方面差異均無統計學意義,表明臨床治療效果相似,AngioJet 更加容易控制失血量(P<0.05)。本研究中雖然C 組在置管溶栓治療時長、UK 用量、住院時間等方面遜色于其他兩組,但是半年后復查時Villalta 評分差異無統計學意義。多家臨床治療中心認為PTS 與殘留血栓量直接相關,本研究C 組有1 例因下腔靜脈阻塞直接影響血栓清除效果,在之后隨訪過程中證實為中度PTS,也印證了這一觀點。所以為有效避免遠期PTS 的發生需在血栓急性期時盡早清除負荷。本研究中A 組及B 組均未發生操作相關并發癥如心律失常、靜脈壁和靜脈瓣膜損傷等,以及紅細胞破碎導致的血紅蛋白尿、抗凝、溶栓治療引起的重要臟器出血等并發癥,保障了治療的安全性。
MAT 與ART 分別聯合CDT 治療急性下肢DVT 臨床療效及遠期預后相似,MAT 與ART 清除血栓均優于單純CDT治療,目前國內尚缺乏不同PMT 治療方式的橫向對比數據,需評估患者治療預期以及收入狀況來合理選擇。

