幽門螺旋桿菌對糖尿病患者血糖及并發癥發生率影響評價
孫曉輝,丁永年
(新疆醫科大學第二附屬醫院,新疆 烏魯木齊 830000)
0 引言
糖尿病主要是由于患者的胰島代謝功能產生問題,造成胰島素的分泌降低,該疾病屬于終身代謝疾病。在對該疾病的患者進行治療期間,由于一些因素影響,該疾病的治療受到一定的限制,因此,到目前為止,糖尿病還沒有根治的方法。有相關的臨床數據表示,糖尿病患者疾病與幽門螺旋桿菌有一定的關聯,幽門螺旋桿菌會使該疾病患者的病狀加重,并造成并發癥的發生[1],但也有不一致的報道,認為 幽門螺旋桿菌感染與 DM 無關,與 DM 并發癥無關[2]。此次研究主要分析了幽門螺旋桿菌對糖尿病患者的血糖以及并發癥影響。以此為出發點,對糖尿病患者進行幽門螺旋桿菌的針對性治療,以有效提高糖尿病患者的康復效果。
1 資料和方法
1.1 一般資料
回顧性分析2018 年1 月至2019 年12 月于新疆醫科大學第二附屬醫院內分泌科進行治療的184 例糖尿病患者的資料,均給予 HP 檢測,分析并比較 HP 陽性與陰性患者的血糖血脂水平及各類并發癥的發生率。184 例糖尿病患者中,男性96 例,女性88 例;年齡范圍:38 歲-78 歲,平均是(57.5±10.0)歲。納入標準包括:(1)符合 1999 年WHO制定的2 型糖尿病診斷標[3];(2)經尿素酶呼氣試驗,診斷為幽門螺旋桿菌呈陽性等。排除標準包括:(1)合并糖尿病酮癥酸中毒等急性并發癥、妊娠或哺乳者;(2)肝腎等臟器嚴重功能障礙;(3)近4 周曾使用抗菌藥物,質子泵抑制劑等藥物者;(4)中途退出治療患者等。所有患者對此次研究均有知情權,患者資料均通過我院倫理委員會審核及批準。
1.2 檢測方法
對 184 例糖尿病患者的 HP 進行檢測,具體檢測步驟為:先對患者禁食12h,然后使用尿素片呼吸實驗盒以及呼吸分析儀對患者進行檢測,其檢測的標準是:DOB ≥4,屬于陽性,即為 HP 感染,若 DOB<4,屬于陰性,未被感染。實施檢測的兩周前,患者就要停用 PPI,檢測的四周前,患者必須停用抗菌類藥物。
1.3 指標觀察
(1)入院后對兩組患者的空腹血糖(FPG)水平、甘油三酯(TG)、總膽固醇(TC)、低密度脂蛋白(LDL-C)、糖化血紅蛋白(HbA1c)、高密度脂蛋白(HDL-C) 進行檢測并比較。(2)統計兩組的并發癥情況,包括糖尿病腎病、冠心病、外周動脈粥樣硬化、腦血管病。
1.4 數據統計法
2 結果
2.1 分析300 例糖尿病患者的HP 檢測結果,184 例糖尿病患者經過 HP 檢測后,陽性患者占63.05%(116/184);陰性患者占36.95%(68/184)。
2.2 比較糖尿病HP 陽性與陰性患者的血脂血糖指標,表1數據提示:HP 陽性患者與陰性患者的TC 以及LDL-C 存在顯著的差異,P<0.05;HbA1c、HDL-C、FPG 水平、TG 數據差異不明顯,P>0.05。
2.3 比較糖尿病合并HP 陽性與陰性患者的并發癥情況,表2 數據提示:糖尿病合并HP 陽性患者的糖尿病腎病、冠心病、外周動脈粥樣硬化、腦血管病并發癥率顯著高于陰性患者,P<0.05。
表1 糖尿病HP 陽性與陰性患者的血脂血糖指標( ±s)
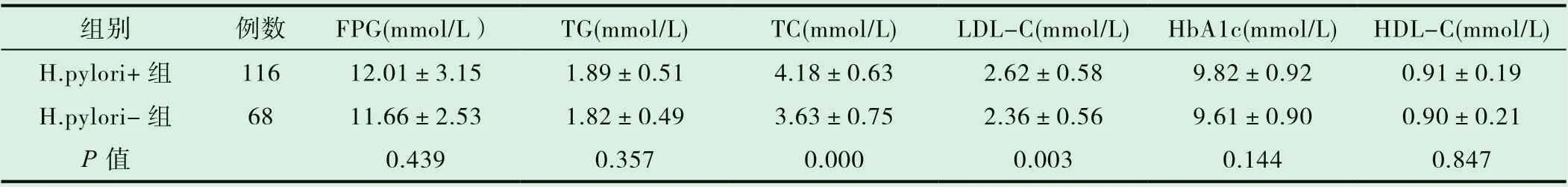
表1 糖尿病HP 陽性與陰性患者的血脂血糖指標( ±s)
組別 例數 FPG(mmol/L) TG(mmol/L) TC(mmol/L) LDL-C(mmol/L) HbA1c(mmol/L) HDL-C(mmol/L)H.pylori+組 116 12.01±3.15 1.89±0.51 4.18±0.63 2.62±0.58 9.82±0.92 0.91±0.19 H.pylori-組 68 11.66±2.53 1.82±0.49 3.63±0.75 2.36±0.56 9.61±0.90 0.90±0.21 P 值 0.439 0.357 0.000 0.003 0.144 0.847
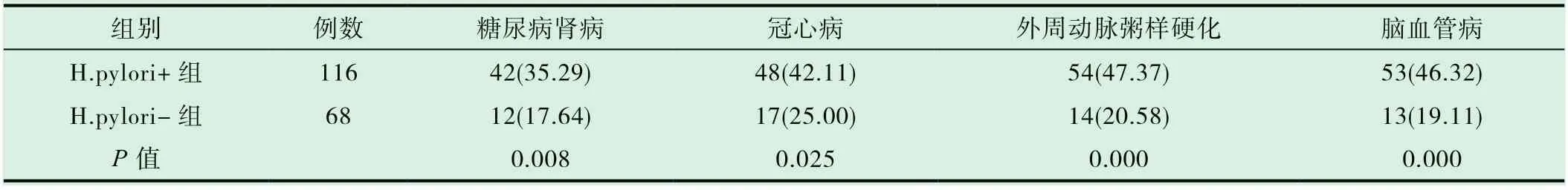
表2 糖尿病合并HP 陽性與陰性患者的并發癥情況(n,%)
3 討論
有相關的研究人員認為,2 型糖尿病的患者其幽門螺旋桿菌的陽性概率大約為63%,正常人群中,幽門螺旋桿菌僅有約50%。2 型糖尿病患者之所以幽門螺旋桿菌陽性率更高,和幽門螺旋桿菌增加了糖尿病患者血糖控制的難度,其根本原因如下:對于血糖已經出現異常的患者來說,肌體長期處于高血糖的環境中,代謝能力較差,血液循環尤其是微循環受到一定程度的影響,以上變化為幽門螺旋桿菌的提供更為適宜的生存環境[4];在幽門螺旋桿菌方面,糖尿病患者感染幽門螺旋桿菌后,可導致患者出現慢性炎癥,促進糖基化終末產物的形成,隨之產生白介素和白三烯等血管活性物質,從而影響胰島素的分泌,降低 C 肽水平,增加胰島素抵抗,加速胰島 β 細胞的功能衰退,最終導致糖代謝紊亂,使患者的血糖升高且更加難以控制[5-7]。而因此在高血糖和幽門螺旋桿菌二者相互影響下,逐步進入了惡性循環,加重了二者的患病程度。對糖尿病患者進行相關的研究發現,患者中若有幽門螺旋桿菌,其發生并發癥的概率遠遠大于沒有感染這一類菌種的人群,并且感染者的病程會更長,病情也會較為嚴重。發生這種情況的原因主要是因為患者的血糖出現異常,其機體長時間的處在糖代謝的微循環之中[8]。患者的代謝變差,就會對其血液循環有一定的影響,并給菌體的生存提供優良的環境。患者感染上幽門螺旋桿菌后,便會發生慢性炎癥,產生糖基化相關終端產物,從而產生白介素等血管活性物,導致胰島素的正常分泌水平出現降低,同時也降低了c 肽的水平,引發機體代謝紊亂產生并發癥。此次研究主要是對糖尿病患者進行HP 陽性與陰性檢測,并比較所有患者的血糖血脂水平及各類并發癥的發生率。184 例糖尿病患者經過HP 檢測后,陽性患者占63.05%(116/184),陰性患者占36.95%(68/184)。數據提示,糖尿病患者比較容易感染幽門螺旋桿菌,究其因可能是:(1)糖尿病患者大部分都有不同程度的神經病變,導致胃收縮功能和蠕動功能降低,最終造成胃動力不夠,胃排空減緩。(2)胃發生循環障礙、血管瘤等相應的微疾病,導致胃粘膜的血流減緩,造成腸胃功能的障礙。(3)進餐之后出現高血糖,導致胃竇的收縮能力減弱,食物滯留對胃造成刺激,胃酸分泌增加,幽門松弛,致使十二指腸液倒流損傷胃粘膜[9]。比較分析 HP 陽性患者以及陰性患者的血脂血糖水平發現,HP 陽性患者與陰性患者的總膽固醇(TC) 以及低密度脂蛋白(LDL-C) 存在顯著的差異,P<0.05;但糖化血紅蛋白(HbA1c)、高密度脂蛋白(HDL-C)、FPG 水平、甘油三酯(TG) 數據差異不明顯,P>0.05。比較糖尿病合并 HP 陽性與陰性患者的并發癥情況發現,糖尿病合并 HP 陽性患者的糖尿病腎病、冠心病、外周動脈粥樣硬化、腦血管病并發癥率顯著高于陰性患者 P<0.05。
綜上,HP 對糖尿病患者血糖無影響,但是會增加糖尿病相關并發癥發生率。

