瘤型麻風一例
李洪達 曹 嬌 王真真 陳聲利 劉 紅 張福仁
1山東大學齊魯醫學院,山東濟南,250012;2山東第一醫科大學附屬皮膚病醫院(山東省皮膚病醫院,山東省皮膚病性病防治研究所),山東濟南,250022;3湖北省恩施州麻風病防治中心,恩施州,445600
臨床資料患者,男,47歲。因周身皮膚出現無痛癢性丘疹、結節1年來診。患者1年前無明顯誘因軀干、背部及雙上肢出現丘疹、結節,無疼痛及瘙癢,于外院診斷為“過敏性皮炎”, 給予口服及外用藥物治療(具體不詳),病情未改善,結節逐漸增多,遍布全身,部分皮損自行破潰,不易愈合。1個月前于外院行皮膚病理活檢及特殊染色檢查后,懷疑麻風,為進一步診療轉診至我院。否認其它慢性疾病及傳染病史,否認家族中有類似病史。
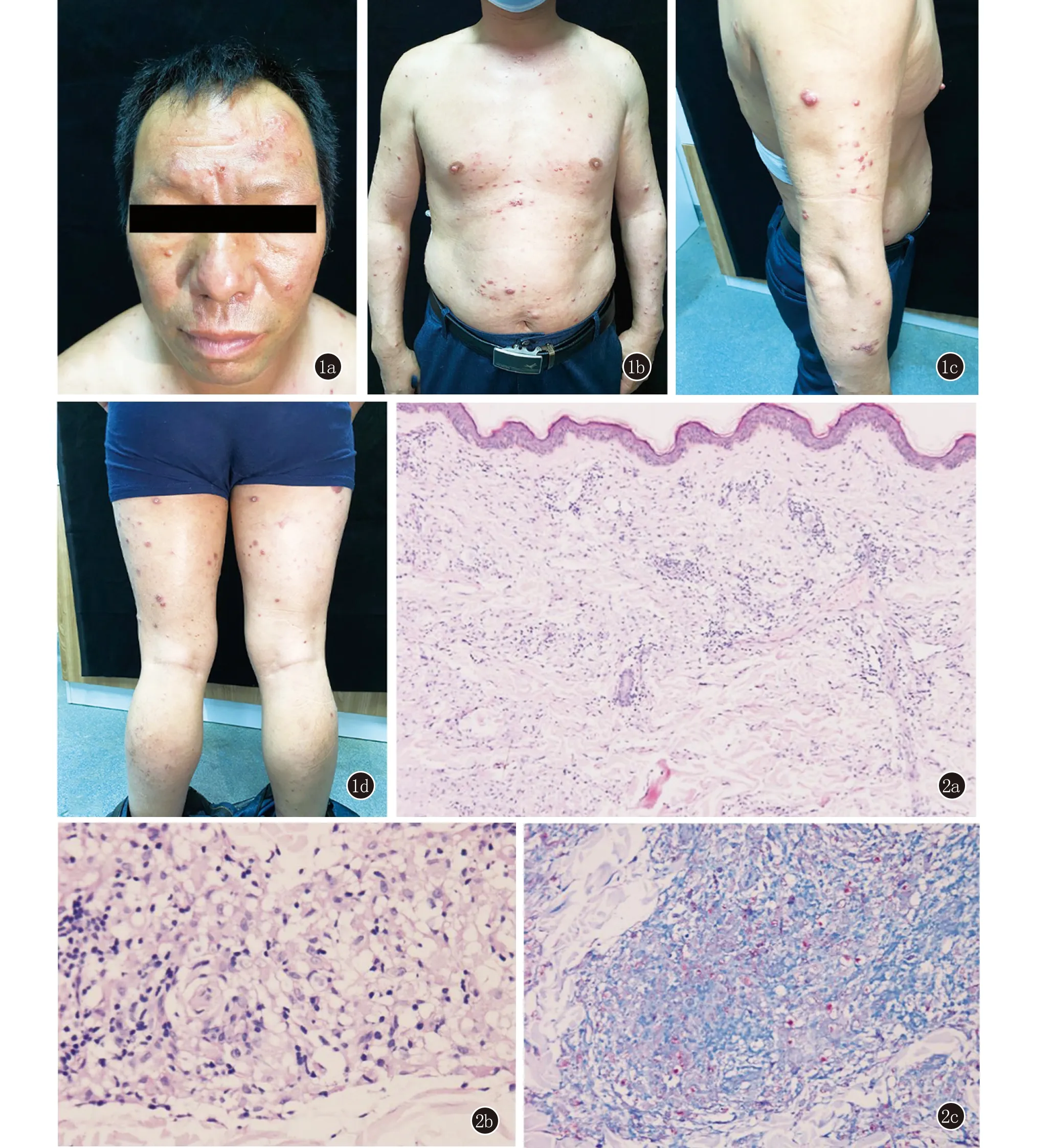
圖1 1a~1d:面部、軀干和四肢多發紅色半球形丘疹、結節,大小不等,見散在斑塊 圖2 2a:表皮突萎縮變平,真皮層見條索狀泡沫細胞肉芽腫(HE,×100);2b:條索狀泡沫細胞肉芽腫(HE,×400);2c:抗酸染色:抗酸菌6+,桿狀菌為主(×400)
體格檢查:系統檢查未見異常。皮膚科查體:雙眉外2/3稀疏,部分脫落,面部、軀干、四肢多發紅色半球形丘疹、結節,大小不等,并見散在斑塊(圖1)。周圍神經觸診:左側尺神經粗大,無壓痛,其余周圍神經未觸及異常。
實驗室檢查:皮膚組織液涂片查抗酸桿菌示:左眶上5+、右耳垂4+、下頜5+、左臂3+,細菌密度指數(BI)為4.25。組織病理示:表皮突萎縮變平,真皮層見條索狀泡沫細胞肉芽腫,伴多灶性淋巴細胞浸潤,皮小神經破壞(圖2a、2b)。抗酸染色:抗酸菌6+,桿狀菌為主(圖2c)。麻風分枝桿菌qPCR陽性。
結合臨床表現、病理學檢查和其它實驗室檢查,診斷為LL。應用多菌型聯合化療方案治療。
討論麻風是一種由麻風分枝桿菌引起的主要累及皮膚和周圍神經的慢性感染性疾病。瘤型麻風(LL)屬于多菌型麻風,是細胞免疫功能最低、攜菌量最大的類型。LL病情發展緩慢,早期癥狀不典型,多以多發性、邊界不清的紅斑、丘疹、結節和斑塊為特征,皮損廣泛。皮疹感覺可以正常或輕微減退,沒有明顯麻木。晚期有明顯感覺障礙和閉汗。前額、下頜、雙側面頰部等部位皮膚浸潤肥厚,導致形成結節斑塊,形同“獅面”,或伴有馬鞍鼻、耳垂肥大、眉睫毛脫落等臨床表現。中晚期還常出現神經干粗大和神經性改變等神經損害癥狀。
對于有顯著紅斑、結節、腫脹而自覺癥狀不明顯的患者應考慮本病的可能性。皮疹組織液涂片查找抗酸桿菌是快速有效的輔助診斷方法。組織病理學為診斷的金標準。若在皮損或組織病理切片中找到抗酸桿菌結合瘤型麻風的組織病理學表現即可診斷為瘤型麻風。由于LL皮損的多樣化和臨床上對麻風的認識程度下降,因此對LL的誤診誤治時有發生,文獻報道誤診或漏診率達93%。曾有文獻報道將以全身紅斑為主要表現的LL誤診系統性紅斑狼瘡;將以軀干暗紅色斑疹,偶可見風團并伴有瘙癢為臨床表現的LL誤診為過敏和蕁麻疹。因此對于多形態皮損、診斷不明確、治療效果不佳的患者,除了仔細詢問病史和皮膚檢查外,還要開展感覺障礙、運動功能及周圍神經粗大等神經損傷的檢查,及時行組織病理學及抗酸桿菌檢查,兩者缺一不可,避免誤診、漏診。
LL的治療一般采用WHO推薦的多菌型聯合化療方案,化療藥包括利福平、氯法齊明、氨苯砜。若合并其它特殊情況,聯合化療方案的藥物可適當改變。

