MP-SAT作為支原體肺炎患兒療效監測指標的可行性分析
司徒寶珠
惠州市中醫醫院(惠州 516000)
肺炎支原體(mycoplasma pneumoniae,MP)是介于細菌與病毒之間的兼性厭氧微生物[1],其引起的肺炎支原體肺炎(mycoplasma pneumoniae pneumonia,MPP)約占非細菌性肺炎的30%,約占兒童社區獲得性肺炎(community-acquired pneumonia,CAP)的20%[2]。MPP病情較輕,一般表現為發熱、咳嗽、乏力等,對大環內酯類抗生素效果好。但近年來MP感染所致的大葉性肺炎(croupous pneumonia)逐漸增多,且MP耐藥率隨著抗菌藥物的不合理應用不斷升高,導致部分病例治療棘手[3]。因此,探索一種有效方法對MPP患兒療效實時監測具有重要的臨床意義。目前,臨床最常用的診斷MP感染方法為血清MP抗體(MP-Ab)檢測,但其陽性率易受患兒機體免疫狀態、年齡、病程等因素干擾,無法準確反映藥物療效和預后[4]。國外相關研究報道[5],具有無創性、操作簡單和快速等特點的RNA實時熒光恒溫擴增技術(SAT)可直接以肺炎支原體RNA為靶標進行恒溫擴增檢測,已成功應用于腸道輪狀病毒(rotavirus,RV)、結核分枝桿菌(mycobacterium tuberculosis,MTB)、泌尿生殖道沙眼衣原體(C.trachomatis)等病原的檢測,然而SAT應用于MPP患兒檢測尚未見報道。故本研究將肺炎支原體RNA實時熒光恒溫擴增技術(MP-SAT)應用于MPP患兒治療效果的監測,旨在探討該方法的可行性和應用價值。
1 資料與方法
1.1 研究對象
經我院醫學倫理委員會批準,選擇2017年10月—2018年10月我院兒科收治的因CAP住院的患兒178例作為研究對象,將其分為MPP組(n=80例)與非MPP組(n=98例)。納入標準:①符合《實用兒科學》第7版和“兒童社區獲得性肺炎管理指南(2013年修訂版)中MPP診斷標準[3];②肝、腎功能正常;③近2個月內無腸道及上呼吸道感染;④均取得患兒家長的知情同意;⑤心電圖正常。排除標準:①合并風濕性疾病或肺結核;②免疫功能低下;③首次MP-SAT陽性但未行復測的患兒;④病例資料不完整。MPP組:男患兒43例,女患兒37例,年齡(5.83±2.68)歲,體質量指數(body mass index,BMI)為(13.27±6.21)kg·m- 2;非MPP組:包括細菌性肺炎32例,百日咳10例、病毒性肺炎52例,細菌和病毒混合感染肺炎4例;男患兒47例,女患兒51例,年齡(5.97±2.34)歲,BMI為(13.09±6.75)kg·m- 2。兩組患兒年齡、性別、BMI等一般資料比較差異無統計學意義(P>0.05)。
1.2 研究方法
①MP-Ab滴度測定:采集所有患兒入院當日外周靜脈血4 mL,3 000 r/min離心5 min,分離血清后采用顆粒凝集法檢測MP抗體,MP-Ab滴度≥1:160判讀為陽性。②MP-SAT檢測:醫用棉簽(深圳市科林姆科技有限公司)取咽部分泌物,將拭子頭置于1 mL生理鹽水(珠海市司邁科技有限公司)浸泡貼管壁擠干,取500 μL生理鹽水加入至1.5 mL離心管(北京研勤科技有限公司)中,再加入500 μL裂解液(北京伯邁科技有限公司),震蕩混勻,應用MP-SAT試劑盒(海仁度生物科技有限公司)提取待測樣本RNA,后轉至熒光定量PCR儀(上海羅氏診斷產品有限公司)擴增。反應程序:熒光通道設定為FAM,42 ℃ 1分鐘為一個循環,共40循環;熒光信號1分鐘采集1 次,共采集40次;從40 ℃~80 ℃行溶解曲線分析,樣本曲線與閾值曲線交叉點的橫坐標讀數(監測時間)為dt,dt>40 min為陰性,dt≤35 min為陽性。③MPP治療方案:給予10 mg·kg-1注射用阿奇霉素(海南海靈化學制藥有限公司,國藥準字H20020254)靜脈滴注,1次/d,連續治療28 d。
1.3 評價項目
①統計分析178例CAP患兒MP-SAT和MP-Ab檢測結果;②分析MP-SAT和MP-Ab診斷MPP的準確性;③MP-SAT與MP-Ab在患兒不同治療時間點(入院后<24 h、7 d、21 d、28 d時)的檢出率;④MP-SAT轉陰時間與臨床痊愈時間的相關性。臨床痊愈標準:發熱、咳嗽等臨床癥狀消失,胸部X線好轉,實驗室指標[白細胞(white blood cell,WBC)計數、淋巴細胞(lymphocyte)百分比、中性粒細胞(neutrophils)百分比、超敏C反應蛋白(High sensitive C reactive protein,hs-CRP)水平、乳酸脫氫酶(lactate dehydrogenase,LDH)水平]檢查結果恢復正常;⑤MP-SAT轉陰時間與MPP患兒臨床癥狀、實驗室指標及X線胸片的相關性。
1.4 統計學方法
采用SPSS 22.0軟件進行統計分析。計數資料比較采用卡方檢驗,計量資料比較采用Kruskal-Wallis H秩和檢驗。P<0.05表示差異有統計學意義。
2 結 果
2.1 178例CAP患兒MP-SAT和MP-Ab檢測結果
MPP組僅有MP-Ab陽性23例(28.75%),僅有MP-SAT陽性25例(31.25%),MP-SAT、MP-Ab均為陰性4例(5.00%),MP-SAT、MP-Ab均為陽性28例(35.00%),MPP組MP-SAT、MP-Ab結果不一致的比例為60.00% (48/80)。非MPP組僅有MP-Ab陽性17例(28.75%),僅有MP-SAT陽性2例(31.25%),MP-SAT、MP-Ab均為陰性79例(5.00%),MP-SAT、MP-Ab均為陽性0例(35.00%),非MPP組MP-SAT、MP-Ab結果不一致的比例為19.39%(19/98),見表1。
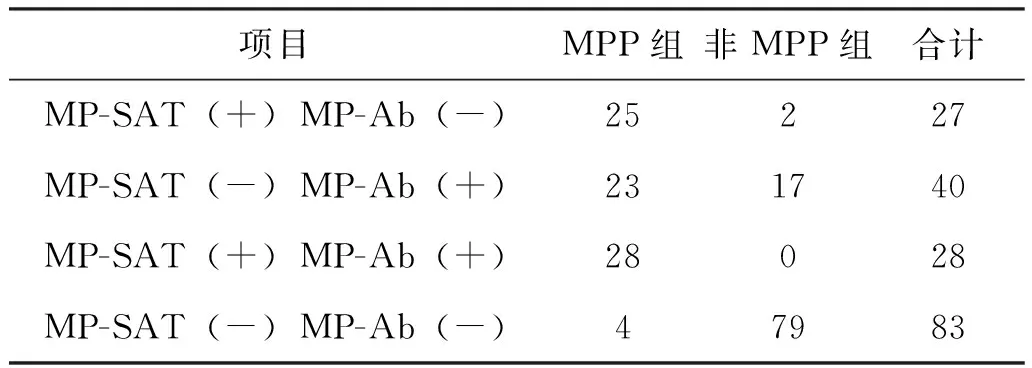
表1 178例CAP患兒MP-SAT和MP-Ab檢測結果(例)
2.2 MP-SAT和MP-Ab診斷MPP的準確性分析
MP-SAT診斷MPP的敏感性略高于MP-Ab,無差異(P>0.05);MP-SAT診斷MPP的特異性高于MP-Ab,有差異(P<0.05);MP-SAT診斷MPP的陽性預測值高于MP-Ab,有差異(P<0.05);MP-SAT診斷MPP的陰性預測值略高于MP-Ab,無差異(P>0.05),見表2。

表2 MP-SAT和MP-Ab診斷MPP的準確性分析
2.3 MP-SAT和MP-Ab在不同治療時間點MP檢出率
見表2,MP-SAT和MP-Ab同時陽性28例。MP-SAT檢出率隨治療時間的延長降低(P<0.05);MP-Ab檢出率隨治療時間的延長升高(P<0.05);14 d時MP-SAT與MP-Ab檢出率比較,無差異(P>0.05);<24 h、7 d、21 d、28 d時MP-SAT與MP-Ab檢出率比較,有差異(P<0.05),見表3。
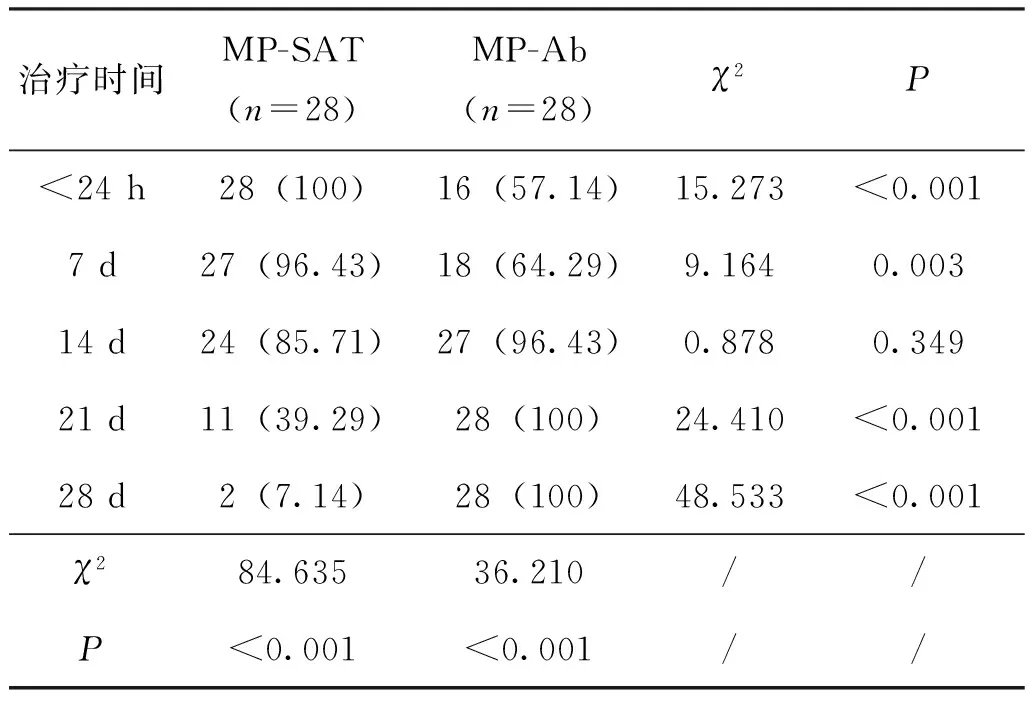
表3 MP-SAT和MP-Ab在不同治療時間點MP檢出率 n(%)
2.4 MP-SAT轉陰時間與臨床痊愈時間的相關性
28例MP-SAT和MP-Ab同時陽性的病例臨床痊愈時間為(3.11±0.88)周,MP-SAT轉陰時間為(3.25±0.74)周,無差異(P>0.05),見圖1。
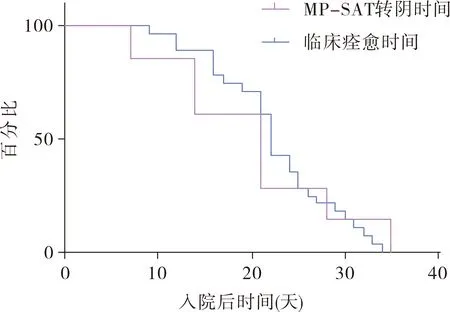
圖1 MP-SAT臨床痊愈時間與轉陰時間比較
2.5 MP-SAT轉陰時間與MPP患兒臨床癥狀、實驗室指標及X線胸片的相關性
MP-SAT轉陰時間越長的病例表現為發熱持續時間越長,X線胸片肺大片實變比例越高,CRP水平越高,LDH水平越高,中性粒細胞百分比越高,淋巴細胞百分比越低,7 d、14 d、21 d、28 d、35 d五個MP-SAT轉陰時間點間差異有統計學意義(P<0.05),見表4。
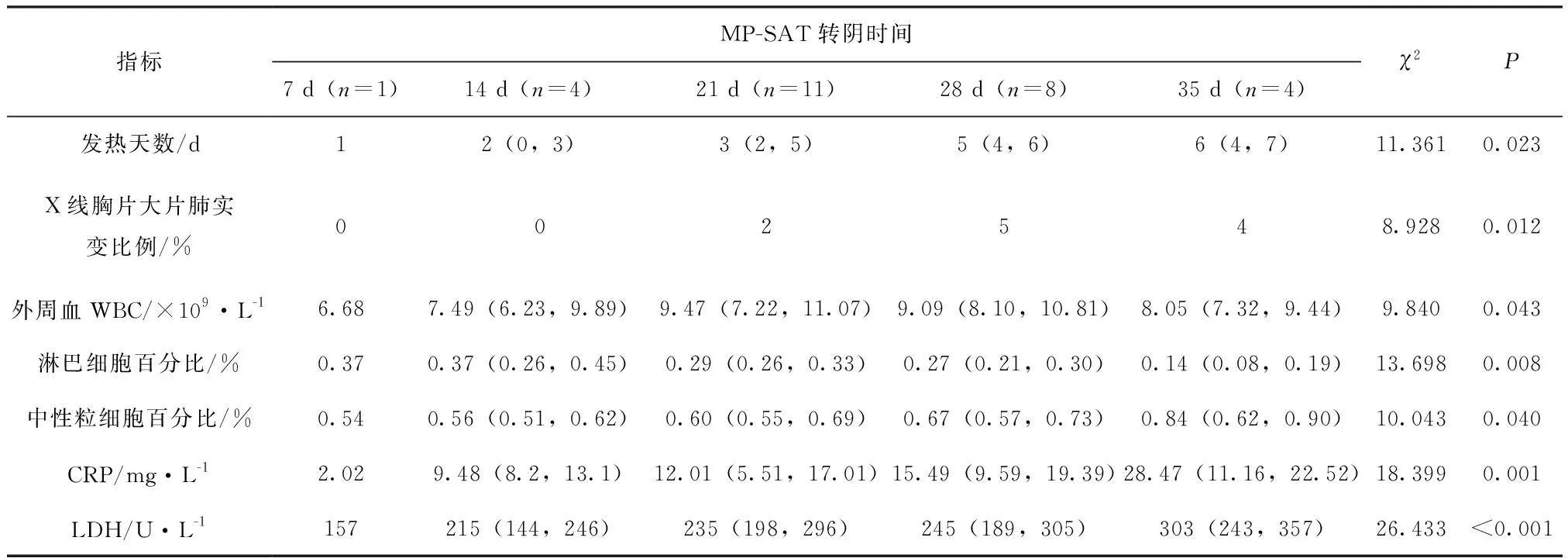
表4 MP-SAT轉陰時間與MPP患兒臨床癥狀、實驗室指標及X線胸片的相關性
3 討 論
MPP是由MP引起的肺部急性炎癥,也是5歲以下兒童死亡的首位病因。Wang L等[6]認為與患者對病原體或其代謝產物的過敏反應有關。MPP起病較緩慢,潛伏期15~20 d,病初多表現為發熱、頭痛、食欲不振、陣發性刺激性嗆咳等,后期咳嗽伴有黃色粘痰及少量血絲,嚴重者可造成凝血功能紊亂及神經系統、皮膚黏膜、胃腸道損害[7- 8]。既往臨床資料顯示[9-10],早期適當應用大環內酯類抗生素可減輕癥狀及縮短病程,但MP感染人體后癥狀不典型,使部分MPP診斷不明確,導致抗生素的不合理應用,從而使大部分抗生素的耐藥率居高不下,給支原體肺炎早期診斷及后期治療帶來困難。因此,尋找一種操作簡便、快速直接的方法檢測MPP治療效果有益于提升患兒預后。MP-SAT是新一代RNA活菌檢測技術,是在RNA-SAT和實時熒光檢測技術基礎上建立的,具有無創性、窗口期短、操作簡單、快速準確的特點,能即時反映MP感染情況,可輔助MPP早期診斷及療效觀察,且兒童依從性相比需有創操作的MP-Ab更好,故近年來已成功應用于腸道RV、泌尿生殖道C.trachomatis、MTB等病原的檢測[11]。MP-SAT陽性可提示MP近期感染,而不是既往感染,其原因在于RNA僅在活菌中存在,MP死亡后RNA快速降解,而該方法可快速區分“死菌”和“活菌”[12]。本研究選取臨床診斷為CAP的178例患兒為研究對象,包括80例MPP,其中MP-SAT、MP-Ab均為陰性4例(5.00%),可能入院前有阿奇霉素治療史;98例非MPP,其中MP-Ab(+)17例,RNA-SAT(+)2例,其抗體滴度均<1:160。分析MP-SAT和MP-Ab診斷MPP的準確性發現,MP-SAT檢測的敏感度和特異度分別為65.00%(52/80)、97.96%(96/98),提示MP-SAT具有較好的診斷價值,陰性可排除MP感染,同時MP被殺滅后RNA快速降解,提示其可用于MPP療效監測。Li W等[13]報道以熒光定量PCR為參照,MP-SAT的敏感度(83.45%)明顯高于本研究(65.00%),而特異度(98.33%)與本研究(97.96%)相近。分析其原因,認為可能與定量PCR產生的假陰性有關。Ying D等[14]研究RNA-SAT診斷MP感染的敏感度和特異度分別為72.96%和95.69%。造成不同研究MP-SAT檢測敏感度和特異度不同的原因主要是對非MPP真陰性和MPP真陽性納入標準不同,本研究納入標準均以患兒出院后最終綜合臨床表現、實驗室檢查、影像學檢查為準,最大限度排除了假陽性和假陰性,所得結果更為可靠。此外,本研究還顯示了MPP組MP-SAT、MP-Ab結果不一致的比例為60.00% (48/80),非MPP組MP-SAT、MP-Ab結果不一致的比例為19.39%(19/98),提示MP-SAT、MP-Ab在MPP診斷中的一致性較差。
隨后,本研究分析了MP-SAT和MP-Ab在不同觀察時點MP檢出率,發現MP-SAT陽性率隨治療時間延長顯著降低,而MP-Ab陽性率隨治療療程延長其滴度反而持續升高,在入院后<24 h、7 d時的陽性率較低(分別為57.14%、64.29%),在14 d、21 d、28 d時其陽性率顯著升高(分別為96.43%、100%、100%)。目前,抗生素停藥主要依據臨床癥狀、體征、炎性指標恢復正常,對臨床痊愈有一定提示意義,但仍缺乏客觀的停藥指征。本研究結果顯示,28例MP-SAT和MP-Ab同時陽性的病例臨床痊愈時間為(3.11±0.88)周,MP-SAT轉陰時間為(3.25±0.74)周,提示臨床痊愈時間與MP-SAT轉陰時間無相關性,說明MP-SAT動態變化可為療效監測提供依據。有研究認為[15]MP-SAT轉陰時間長可能與體內存在較強的免疫炎癥反應有關。為此,本研究還探討了MP-SAT轉陰時間與MPP患兒臨床癥狀、實驗室指標及X線胸片的相關性,結果顯示MP-SAT轉陰時間越長的病例表現為發熱持續時間越長,X線胸片肺大片實變比例越高,CRP水平越高,LDH水平越高,中性粒細胞百分比越高,淋巴細胞百分比越低,提示MP-SAT轉陰時間與MPP患兒臨床癥狀、實驗室指標及X線胸片有相關性。我們猜測這種結果可能與MP感染后免疫抑制有關,淋巴細胞百分比越低者可能對肺炎支原體更易感,提示針對發熱持續時間長、X線胸片肺大片實變比例高、CRP及LDH水平高、中性粒細胞百分比高、淋巴細胞百分比低者,適當延長其療程可能會減輕相關臨床癥狀,改善MPP患兒預后。
綜上,MP-SAT作為新一代RNA活菌檢測技術在支原體肺炎患兒療效監測中有較高的價值,值得推廣。

