頸椎前路椎間盤切除融合術與人工頸椎椎間盤置換術治療跳躍型頸椎椎間盤突出癥的生物力學效應有限元分析
何俊波,劉 浩,吳廷奎,王貝宇,洪 瑛,戎 鑫
四川大學華西醫院骨科,成都 610041
跳躍型頸椎椎間盤突出癥是多節段頸椎椎間盤退行性疾病的一種特殊類型,其特點是突出的髓核和相應破裂的纖維環突向椎管內致使神經根或脊髓受壓而引起相應的臨床癥狀或體征,而2 個病變椎間盤之間可見1 個或多個正常椎間盤。頸椎前路椎間盤切除融合術(ACDF)于1958 年由Smith 等[1]首次描述,現已被廣泛應用于頸椎椎間盤退行性疾病的手術治療。目前,非連續多節段ACDF 是治療跳躍型頸椎椎間盤突出癥的有效方式,但ACDF 可使鄰近節段活動度(ROM)減小、椎間盤應力增加,可能導致椎間盤退行性變加速[2-3]。生物力學研究證實,多節段融合術相比于單節段融合術對鄰近節段的影響更為顯著[4]。此外,跳躍型頸椎椎間盤突出癥患者的中間正常節段在非連續ACDF 術后可能承受更大的壓力,相關研究也提示該術式加速了中間節段的退行性變[5-6]。也有學者報道,使用連續多節段ACDF 治療跳躍型頸椎椎間盤退行性疾病,術后假關節形成率高,且ROM 下降,臨床效果較差,并且犧牲了正常的中間節段[7]。同時,相比于Zero-P系統,傳統椎間融合術中鋼板/鈦板的使用也增加了鄰近節段骨化和術后吞咽困難的風險[8-9],多節段者尤甚[10]。
近年來,人工頸椎椎間盤置換術(CDA)已被證明可有效恢復椎間隙高度,保留手術節段ROM,延緩甚至避免鄰近節段退行性變[11-12]。多項生物力學研究表明,CDA 術后鄰近節段ROM 及椎間盤應力與術前相似[12-15]。因此,CDA 理論上可用于治療跳躍型頸椎椎間盤突出癥。但是,既往生物力學研究多為單節段或連續雙節段CDA,其結論可能不適用于跳躍型CDA,且術后中間節段的生物力學改變尚不清楚。本研究通過有限元分析觀察跳躍型頸椎椎間盤突出行ACDF 和CDA 后的生物力學改變情況,為治療跳躍型頸椎椎間盤突出癥的術式選擇提供生物力學依據。
1 材料與方法
1.1 建立頸椎模型
利用薄層CT(掃描層厚0.75 mm,層距0.69 mm)掃描健康成年志愿者(男,28 歲,身高165 cm,體質量65 kg)頸椎(C2~7)并收集dicom 格式影像學數據。使用Mimics 17.0 軟件建立C2~7三維模型,并以stl 格式將其依次導入Geomagic 12.0、CATIA v5r21、Hypermesh 12.0軟件,完成模型的打磨、填充、去噪、切割、光順及網格劃分等前處理工作。最后將數據導入ABAQUS 6.9.1 有限元分析軟件,完成正常頸椎有限元模型的建立。綜合前期研究及其他學者報道[16-18],對有限元模型進行單元設置、材料屬性定義(表1)及模型單元數和節點數設定(表2)。同時,在此有限元模型中使用0.4 mm的殼單元模擬皮質骨和終板,并將椎間盤以3∶2 的比例分為纖維環和髓核2部分[16-17]。將環狀纖維以約19%的體積比嵌入纖維環基質中,設定其相鄰交角范圍為15° ~ 30°[17]。將小關節間隙定義為0.5 mm,每個關節突上使用非線性表面接觸的關節軟骨層覆蓋[16]。此外,所有的韌帶定義為僅保持張力而無壓力特征的線性單元。使用CAD 軟件設計跳躍ACDF(Zero-P 系統,Synthes 公司,瑞士)和跳躍CDA(Prestige-LP 系統,Medtronic Sofamor Danek公司,美國)模型(圖1)。
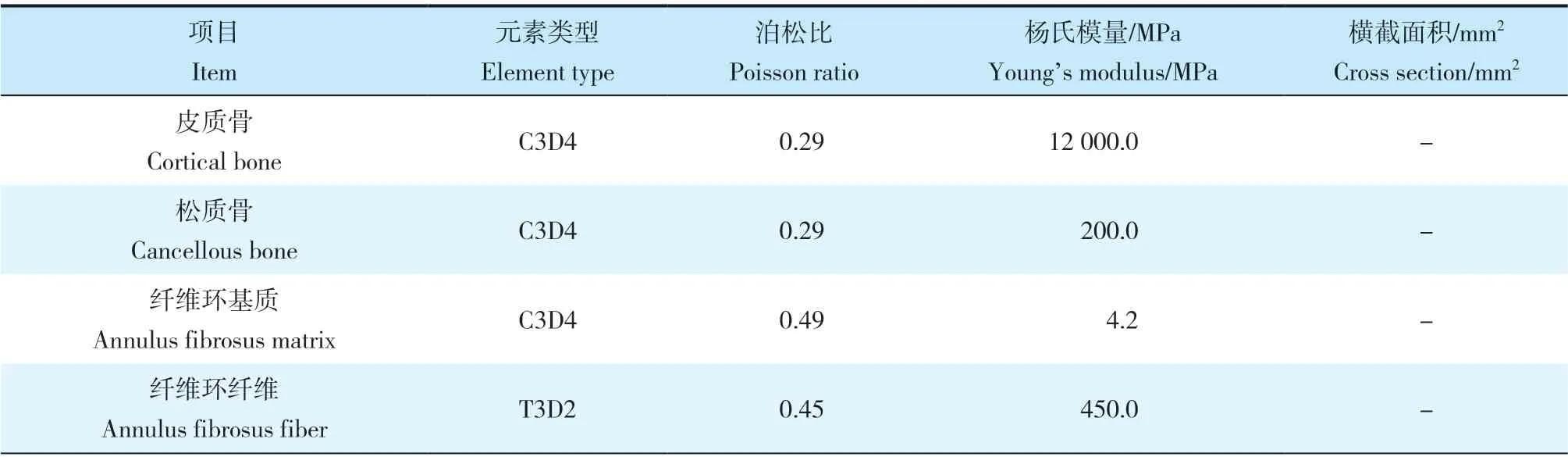
表1 頸椎有限元模型的材料屬性和網格類型Tab. 1 Material properties and mesh types of cervical finite element model
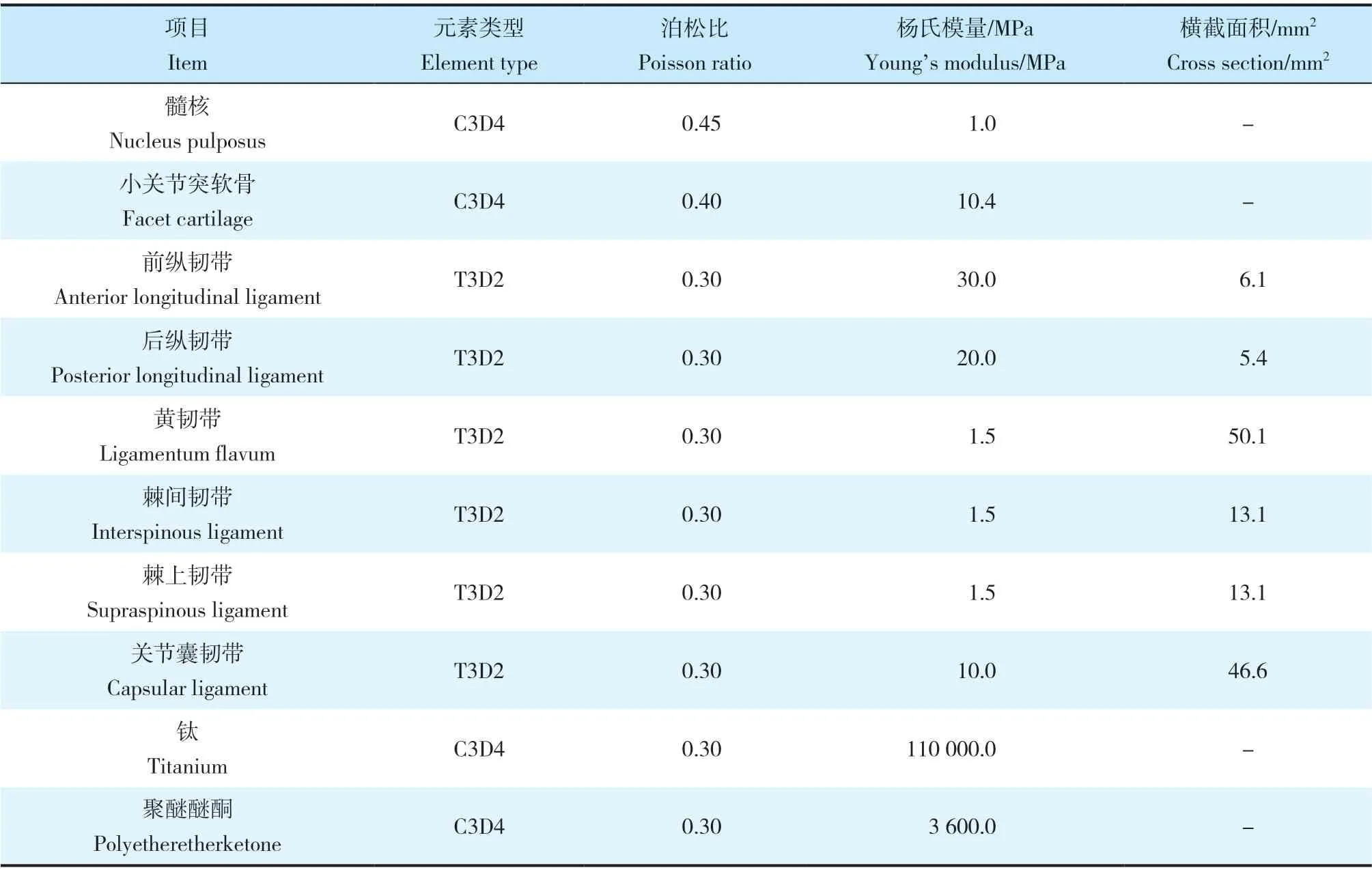
表1(續)
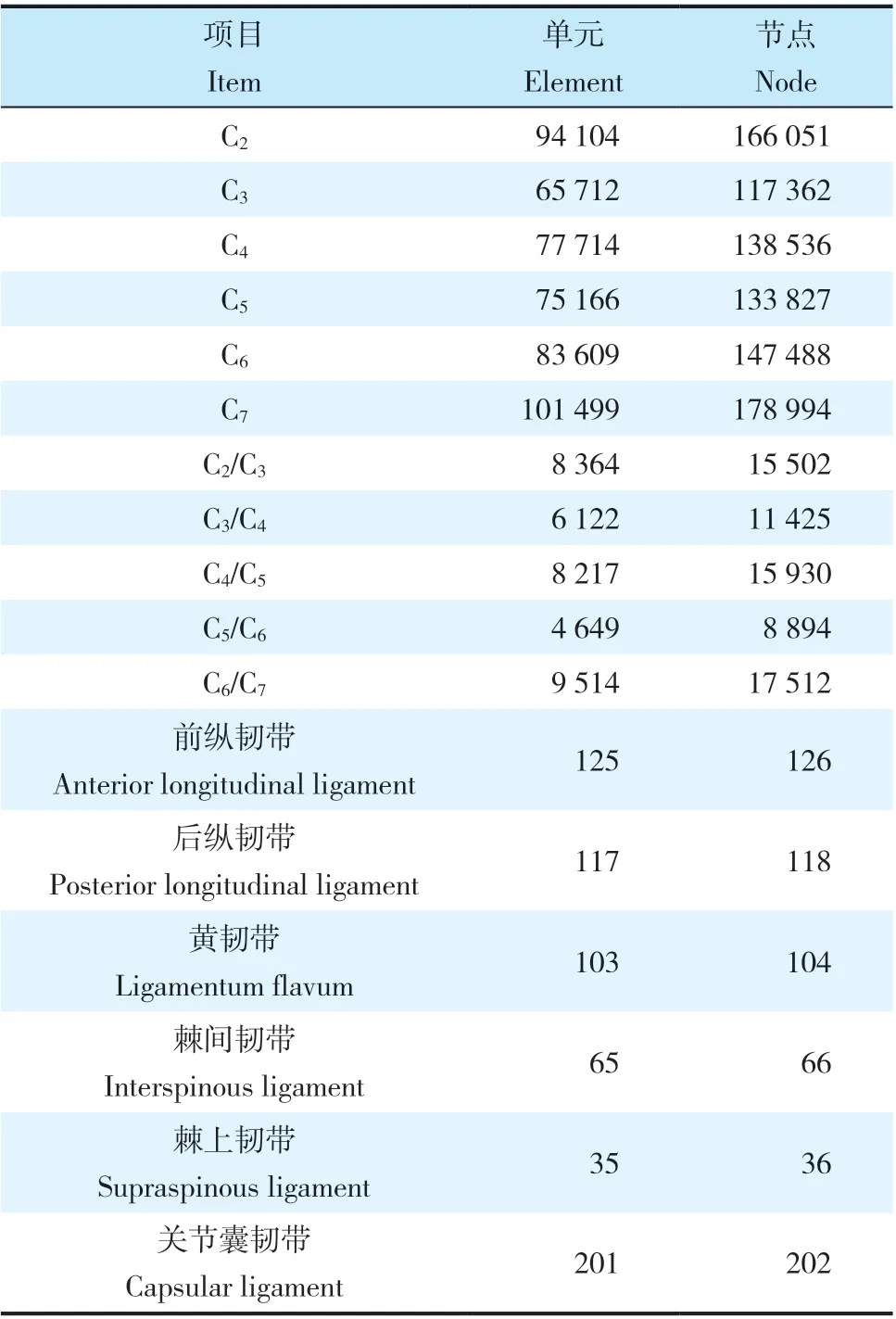
表2 頸椎模型的單元數和節點數Tab. 2 Number of elements and nodes for cervical mode
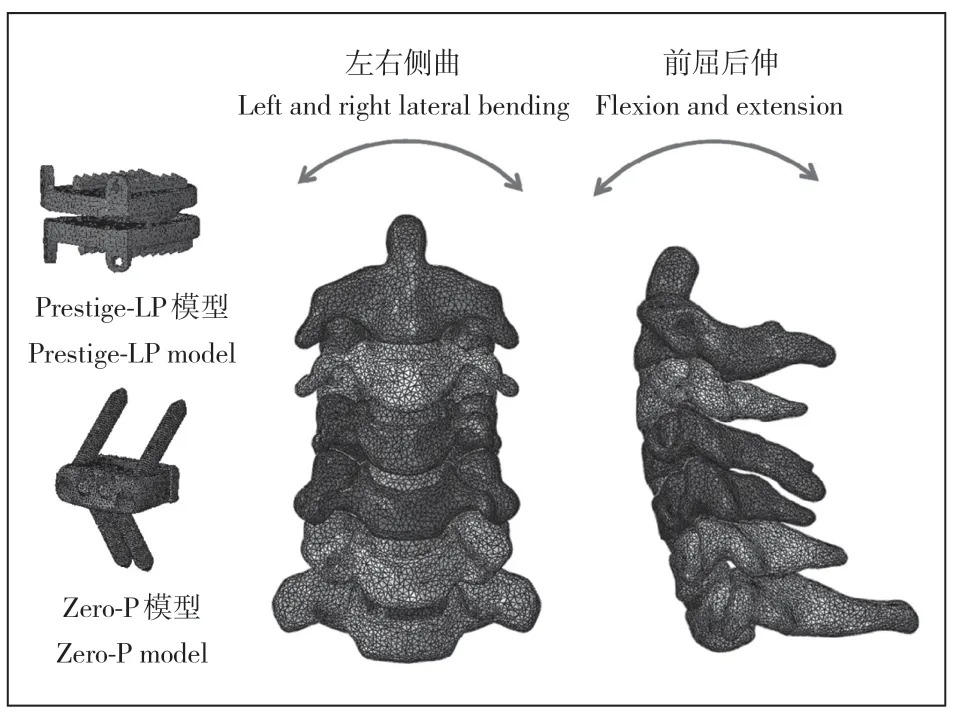
圖1 C2~7 有限元模型及內置物模型Fig. 1 Finite element of C2-7 and device models
1.2 邊界條件的設定和實驗加載條件
本模型采用的加載條件及邊界條件參考文獻[18-20]。對有限元模型最下端的C7椎體下表面節點各方向進行約束,設定自由度為6°。將正常椎間盤與相鄰終板接觸部分之間定義為綁定關系,小關節面之間定義為無摩擦接觸關系。在跳躍ACDF模型中,將Zero-P 系統填滿松質骨,同時設定融合器與椎體的接觸摩擦系數為0.3[19]。在跳躍CDA 模型中,設定Prestige-LP 假體上、下板間的接觸摩擦系數為0.07[20]。最后,將椎體終板與置入物接觸部分之間定義為綁定關系,默認置入物與骨界面達到完全融合狀態,在有限元分析過程中不會產生相對位移[18]。加載條件:在C2上施加模擬頭部重量的75 N 預載荷,運動附加力矩1.0 N·m。本課題組既往研究[21]發現,C3/C4和C5/C6是跳躍型頸椎椎間盤突出癥最常累及的節段,故將其設定為模擬手術節段。在跳躍ACDF 模型和跳躍CDA 模型中,分別將Zero-P 系統和Prestige-LP 假體置入相應節段建立手術模型。切除C3/C4和C5/C6的前縱韌帶、后縱韌帶、椎間盤髓核和纖維環,保留鉤突關節等其他結構以模擬手術操作。
2 結 果
2.1 正常頸椎三維有限元模型有效性驗證
正常頸椎三維有限元模型C2/C3、C3/C4、C4/C5、C5/C6和C6/C7節段ROM 在前屈時分別為4.25°、6.59°、7.47°、7.36°和4.94°,后伸時分別為3.19°、4.62°、6.21°、5.25°和4.18°,側曲時分別為5.17°、5.46°、5.66°、4.12°和3.83°,旋轉時分別為2.11°、3.12°、4.39°、3.65°和2.02°(圖2)。該模型在前屈、后伸、側曲及旋轉4 個方向ROM 與既往研究[22-24]近似,可認為該模型設計合理,能夠有效地模擬頸椎的生理運動,可用于實驗。

圖2 有限元模型在不同方向的ROM及與研究[22-24]的比較Fig. 2 ROM of finite element model in different directions of motions and comparison to studies[22-24]
2.2 手術節段ROM
在跳躍ACDF模型中,融合節段(C3/C4和C5/C6)ROM 明顯下降。與正常頸椎模型相比,術后C3/C4各方向ROM 在前屈、后伸、側曲和旋轉方向上分別下降85.9%、80.1%、83.2%和69.6%,在C5/C6節段分別下降84.1%、86.3%、81.6%和74.0%(圖3)。
在跳躍CDA 模型中,置換節段(C3/C4和C5/C6)ROM 與正常頸椎模型相似。與正常頸椎模型相比,術后C3/C4節段各方向ROM 在前屈、后伸、側曲和旋轉方向上分別增加3.9%、16.2%、12.1%和3.2%,在C5/C6節段分別增加6.9%、12.8%、27.7%和4.6%(圖3)。
2.3 鄰近節段ROM
在跳躍ACDF 模型中,與正常頸椎模型相比,上鄰近節段(C2/C3)ROM 在前屈、后伸、側曲和旋轉方向上分別增加76.9%、58.3%、29.0%和77.7%,其中旋轉增加幅度最大;中間節段(C4/C5)各方向ROM 增加73.5%、73.6%、89.2%和39.4%,其中側曲增加幅度最大;下鄰近節段(C6/C7)各方向ROM增加62.6%、43.8%、35.2%和74.3%,其中旋轉增加幅度最大(圖3)。
在跳躍CDA 模型中,與正常頸椎模型相比,上鄰近節段(C2/C3)ROM 在后伸方向上增加了0.5%,在前屈、側曲及旋轉方向上分別減少0.5%、28.8%和1.4%;中間節段(C4/C5)ROM在側曲方向上增加了0.3%,在前屈、后伸及旋轉方向上分別減少3.5%、5.5%和5.2%;下鄰近節段(C6/C7)ROM 則在前屈、后伸、側曲及旋轉方向上分別減少9.9%、5.9%、12.5%和0.5%(圖3)。
2.4 鄰近節段椎間盤應力
鄰近節段椎間盤應力云圖如圖4 所示。在正常頸椎三維有限元模型中,在前屈、后伸、側曲及旋轉力矩作用下,C2/C3節段椎間盤應力分別為0.21、0.23、0.35和0.38 MPa,C4/C5節段分別為0.26、0.25、0.38 和0.42 MPa,C6/C7節段分別為0.24、0.25、0.39和0.40 MPa。
在跳躍ACDF 模型中,與正常頸椎模型相比,在前屈、后伸、側曲及旋轉力矩作用下,C2/C3節段椎間盤應力分別增加66.7%、52.2%、62.9%和63.2%,C4/C5節段分別增加61.5%、68.0%、71.0%和69.0%,C6/C7節段分別增加79.2%、80.0%、69.2%和72.5%(圖5)。
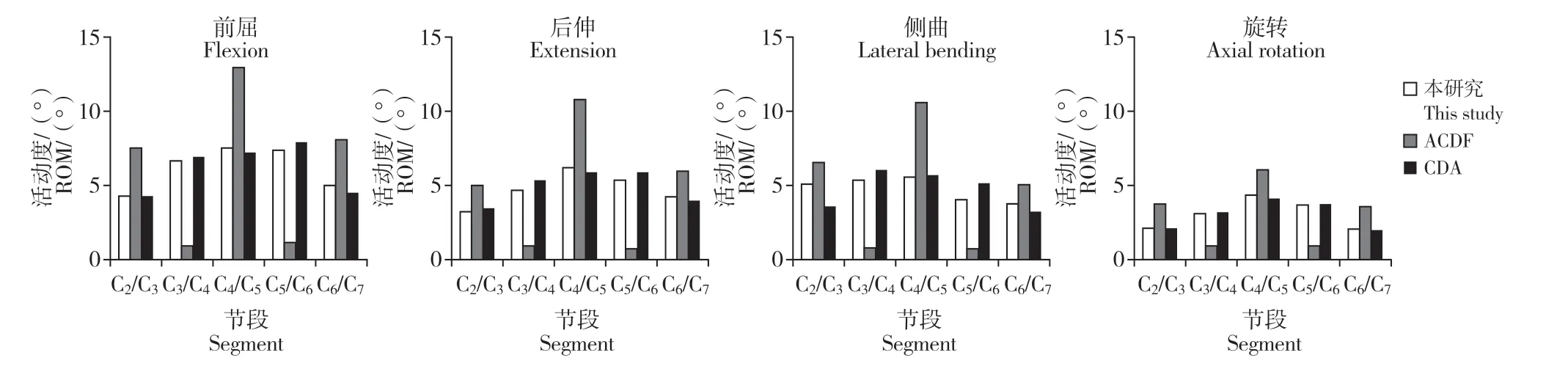
圖3 ACDF 和CDA 模型中各節段不同運動方向ROMFig. 3 Segmental ROM in different directions of motions in ACDF and CDA models
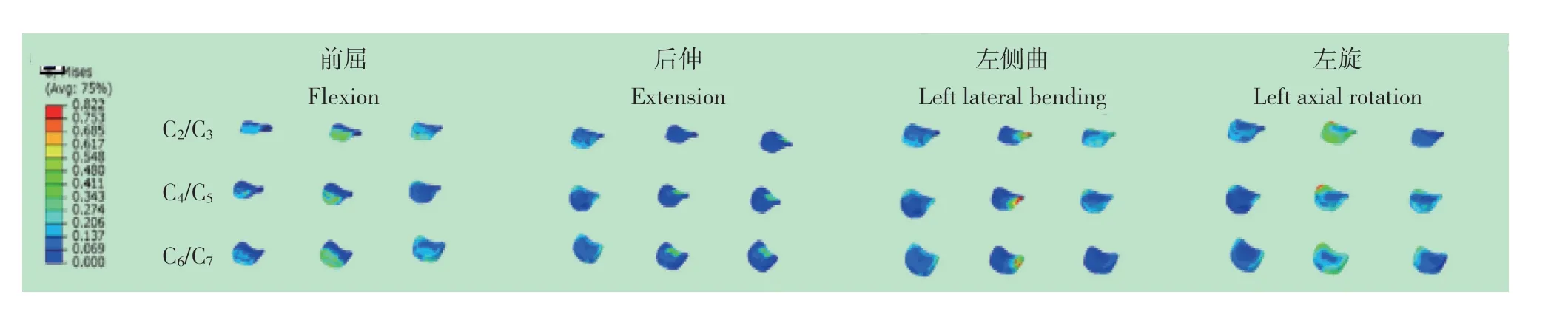
圖4 非手術節段椎間盤應力云圖 Fig. 4 Stress cloud diagram of non-operative segments
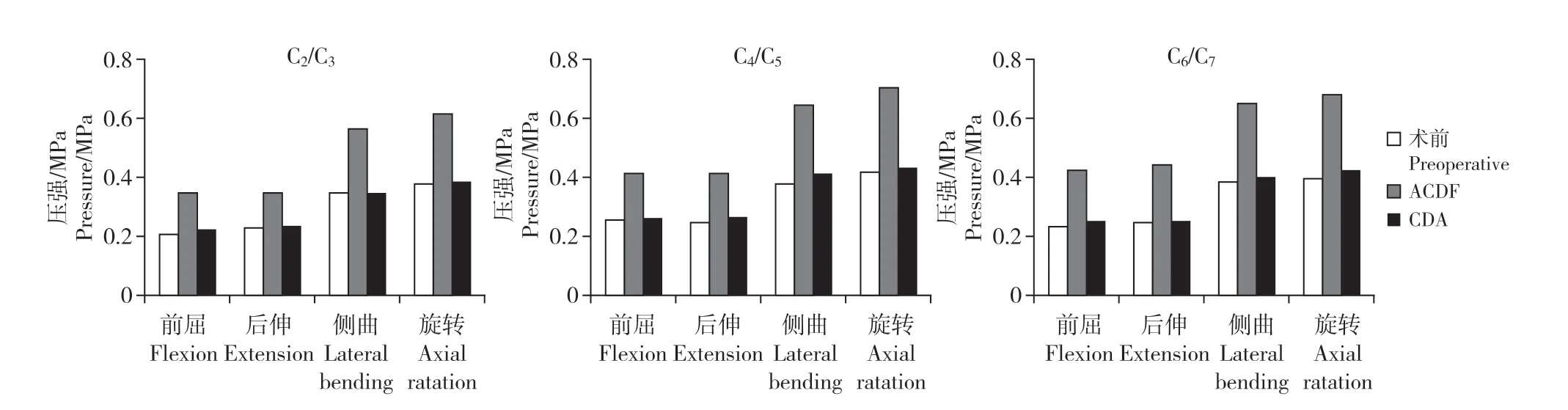
圖5 非手術節段椎間盤應力Fig. 5 Stress of non-operative segments
在跳躍CDA 模型中,與正常頸椎模型相比,在前屈、后伸、側曲及旋轉力矩作用下,C2/C3節段椎間盤應力分別增加9.5%、4.3%、5.4%和2.6%,C4/C5節段分別增加3.8%、8.0%、10.5%和4.7%,C6/C7節段分別增加8.3%、4.0%、5.1%和7.5%(圖5)。
2.5 鄰近節段小關節壓力
在后伸狀態下記錄C2/C3、C4/C5和C6/C7的最大小關節壓力。在正常頸椎三維有限元模型中,C2/C3、C4/C5和C6/C7的最大小關節壓力分別為70.57、77.39 和76.71 N。與正常模型相比,跳躍ACDF 模型中C2/C3、C4/C5和C6/C7的最大小關節壓力分別增加36.5%、54.2%和37.4%;跳躍CDA 模型中C2/C3的最大小關節壓力減少了13.0%,C4/C5和C6/C7的最大小關節壓力分別增加6.4%和7.6%(圖6)。
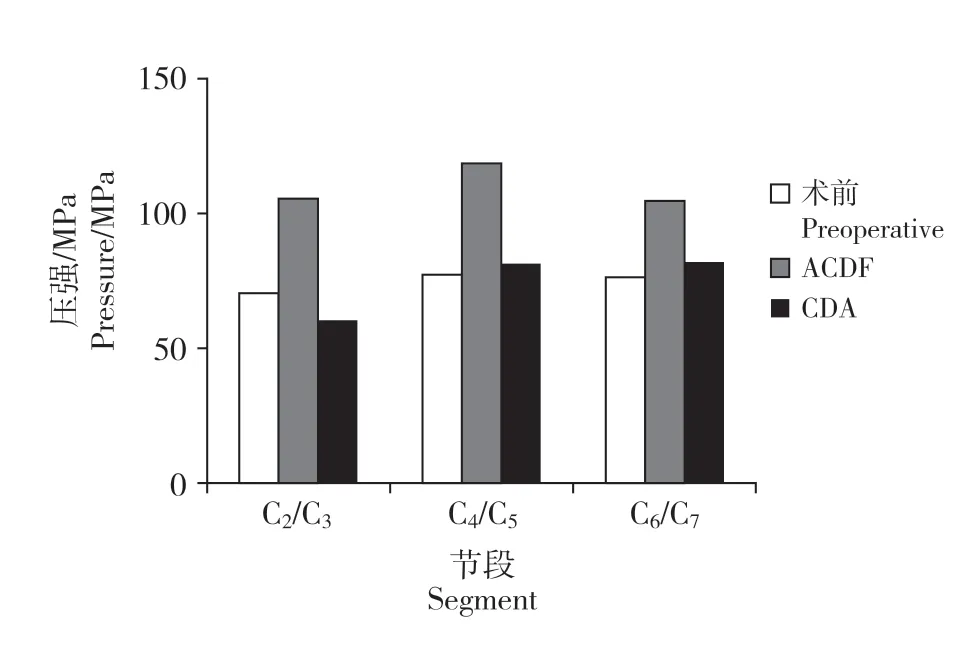
圖6 后伸狀態下最大小關節壓力Fig. 6 Maximum force of facet joint in extension
3 討 論
頸椎融合術后鄰近節段常發生退行性變,其原因尚未完全明確。已有研究發現,融合后鄰近節段異常的椎間盤應力水平可能是導致退行性變的重要因素之一[25]。椎間盤內的非血管營養交換主要取決于營養物質自由擴散和滲透梯度。Arun 等[26]的研究證實,持續增加的機械負荷會阻滯上述營養物質自由擴散入椎間盤,導致椎間盤退行性變加速。此外,Matsumoto 等[3]對ACDF 術后的64 例患者和201例健康志愿者進行為期10 年的前瞻性研究證明,ACDF 患者和健康志愿者在10 年內均表現出進行性的椎間盤退行性變,但ACDF 患者鄰近節段椎間盤退行性變的發生率顯著高于健康人群。因此,相較于單個融合節段的鄰近節段,位于3 個融合節段之間的中間節段發生退行性變的風險可能更高。
本研究中,跳躍ACDF 模型的非手術節段前屈與后伸ROM 增加程度近似,而側曲和旋轉的ROM增加程度則不同,同時中間節段側曲ROM 增量遠遠大于上、下鄰近節段。該結果與Finn 等[25]的尸體研究結果一致,表明融合手術對不同非手術節段的運動學效應不同。此外,在跳躍ACDF模型中,非手術節段的椎間盤應力也顯著增加。ACDF 術后鄰近節段因屈伸、側曲ROM 增加,椎間盤應力增加,該結果與Watanabe 等[27]的研究結果相符,提示該術式可能導致鄰近節段退行性變加速。再者,本研究發現跳躍ACDF 模型中間節段小關節壓力增量約為上、下鄰近節段的1.5倍,而異常的負荷已被證明與小關節退行性變有關[28],提示ACDF 用于治療跳躍型頸椎椎間盤突出癥時,中間節段小關節可能較其他非手術節段退行性變加速。小關節退行性變是引起頸部疼痛的主要原因之一,其可能導致患者術后頸痛發生率增加。
從設計理念上,CDA 可保留手術節段的運動功能,降低鄰近椎間盤應力。多項生物力學研究證實,CDA 具有優越的運動學和生物力學性能,但其中大多數研究只針對單節段或連續雙節段CDA[12-15]。由于連續雙節段CDA 與跳躍型CDA 機制不同,前者的研究結論能否適用于后者有待進一步驗證。本研究結果顯示,跳躍CDA 模型手術節段各方向ROM 均輕度增加,非手術節段各方向ROM 多呈輕度減少,該結果與Lee 等[22]的CDA 有限元研究結果一致,也與既往臨床研究中所觀測到的臨床現象相符[21,29]。這提示跳躍型CDA 同樣具有保留手術節段運動功能的作用。另一方面,Dmitriev 等[15]的研究指出,CDA 可維持手術鄰近節段正常的椎間盤應力。在本研究跳躍CDA 模型中,中間節段椎間盤應力無明顯增加,而跳躍ACDF 模型中間節段的椎間盤應力明顯增加,表明CDA 對手術相鄰節段生物力學環境的影響小于ACDF,可有效降低中間節段椎間盤退行性變的風險。
本研究的不足:首先,本研究為有限元研究,其證據等級較低。其次,上述實驗的結果是基于C3/C4和C5/C6作為手術節段建立模型,而當病變節段間隔2 個及以上椎間盤或中間節段不是C4/C5時,模型的生物力學特性可能不同。再者,本研究簡化了多項參數,如材料特性、邊界條件、無摩擦接觸、肌肉骨骼系統和置入位置等,該理想條件下的結果不能完全反映實際手術后的情況。同時,該模型簡化了手術本身的操作影響,包括置入前對椎骨的操作,如椎骨撐開、終板打磨等,這也與實際臨床工作不完全符合。最后,本研究主要針對各節段椎間盤和椎間關節,忽略了假體和各節段椎體受力情況,其臨床意義需要進一步研究。因此,目前的結果只能為臨床提供生物力學的參考。
綜上所述,本研究發現跳躍型頸椎椎間盤突出癥CDA 術后頸椎各節段的生物力學和運動學特性與正常頸椎相似,中間節段各方向ROM、椎間盤應力和小關節壓力無明顯改變,提示CDA 有保留中間節段生物力學和運動學特性的作用,為采用CDA 治療跳躍型頸椎椎間盤突出癥提供了生物力學依據。

