序貫腸內外營養支持對慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者的影響
趙 雨, 楊雪鈺
(平煤神馬醫療集團總醫院 重癥醫學科, 河南 平頂山, 467000)
慢性阻塞性肺疾病(COPD)是臨床常見呼吸系統疾病,季節交替及感染后容易復發加重,同時合并呼吸衰竭[1]。慢性阻塞性肺疾病急性加重期(AECOPD)合并呼吸衰竭患者機體長期處于高碳酸血癥、低氧血癥狀態,加之使用抗生素,干擾腸道微生態環境,破壞腸黏膜屏障,誘發營養不良,增加并發癥發生風險,影響患者預后[2]。營養支持是改善AECOPD合并呼吸衰竭患者機體營養狀況的重要方式。目前,營養支持方式包括腸內、腸外營養,其中腸內營養是經消化道予以短肽、氨基酸、整蛋白等不同類型營養素,腸外營養是靜脈提供氨基酸、碳水化合物、脂肪等營養物質[3-4]。本研究探討序貫腸內外營養支持對AECOPD合并呼吸衰竭患者的影響,現報告如下。
1 資料與方法
1.1 一般資料
選取2019年1月—2020年1月本院收治的AECOPD合并呼吸衰竭患者60例,按隨機數字表法分為2組,每組30例。本研究經醫學倫理委員會審核通過。觀察組女14例,男16例; 年齡41~75歲,平均(57.56±4.24)歲; COPD病程2~15年,平均(9.05±2.14)年; 高血壓7例,糖尿病8例,高血脂4例,其他11例。對照組女11例,男19例; 年齡45~78歲,平均(58.48±4.19)歲; COPD病程3~16年,平均(9.11±2.32)年; 高血壓6例,糖尿病9例,高血脂5例,其他10例。2組一般資料比較差異無統計學意義(P>0.05)。
納入標準: 符合《慢性阻塞性肺疾病基層診療指南(2018年)》[5]診斷標準者; 均處于急性加重期者; 動脈血氧分壓低于60 mmHg者; 需營養支持者; 急性生理與慢性健康評分≥15分者; 病例資料完整者; 患者及家屬均知情同意。排除標準: 伴有營養代謝內分泌疾病者; 有喉部、消化道手術史患者; 晚期惡性腫瘤者; 腸道出血、腸梗阻等疾病者; 全身代謝性疾病者; 既往嚴重器質性病變者; 合并氣胸、肺結核的患者等。
1.2 方法
2組住院期間均接受抗感染、解痙平喘、糾正水電解質紊亂、維持酸堿平衡、祛痰等治療,并根據患者情況予以呼吸機支持等。對照組給予腸內營養支持: 患者入院24 h內接受腸內營養支持,留置鼻飼管緩慢泵入營養混懸液(紐迪希亞制藥有限公司,國藥準字H20030011), 設置泵速20 mL/h, 逐漸增加至80~100 mL/h, 每間隔4 h暫停泵入0.5~1.0 h, 按時測量胃內殘留量,同時評估患者胃腸道耐受情況,當胃內殘留量≤100 mL且無腹脹、腹瀉等不良癥狀,泵速增加至80~100 mL/h, 1 000~1 500 mL/d。
觀察組采用序貫腸內外營養支持: 患者入院24h首先予以腸內營養支持,能量補充以104.5 kJ/(kg·d)為執行標準。腸內營養支持不足部分由腸外營養支持補充,具體方式為中心靜脈置管泵注營養液,營養液由脂溶性及水溶性維生素、氯化鉀、中長鏈脂肪乳注射液、復方氨基酸注射液等電解質及微量元素配比而成,總量為700~1500 mL, 泵速為50~80 mL/h, 完全滿足患者能量標準需求時暫停營養支持。
1.3 觀察指標
營養狀況: 營養支持前、營養支持1周后分別采集2組清晨空腹肘靜脈血5 mL, 使用ADVIA1800全自動生化分析儀檢測2組血清白蛋白(ALB)、前白蛋白(PA)水平; 使用ARRAY360特種蛋白分析儀和配套試劑檢測2組血清轉鐵蛋白(TRF)。康復指標: 記錄2組機械通氣時間、ICU住院時間。并發癥發生率: 統計2組住院期間腹脹、應激性潰瘍、呼吸機相關肺炎等發生率。
1.4 統計學分析
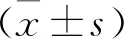
2 結 果
2.1 營養狀況
營養支持前, 2組營養狀況對比差異無統計學意義(P>0.05); 營養支持1周后, 2組ALB、TRF、PA水平較營養支持前高,且觀察組ALB、TRF、PA較對照組高,差異有統計學意義(P<0.05)。見表1。
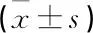
表1 2組營養狀況比較
2.2 康復指標
觀察組機械通氣時間、ICU住院時間較對照組短,差異有統計學意義(P<0.05)。見表2。
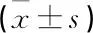
表2 2組康復指標比較 d
2.3 并發癥發生率
觀察組并發癥發生率較對照組低,差異有統計學意義(P<0.05)。見表3。

表3 2組并發癥發生率對比[n(%)]
3 討 論
AECOPD合并呼吸衰竭患者長時間使用廣譜抗生素,擾亂胃腸道菌群,損傷機體消化與吸收功能[6], 機體處于應激狀態,誘發營養不良,增加心力衰竭等并發癥發生風險,延長住院時間[7-8]。因此予以AECOPD合并呼吸衰竭患者營養支持,改善其機體營養狀況,改善預后尤為重要。
本研究結果顯示,觀察組ALB、TRF、PA水平顯著高于對照組,表明序貫腸內外營養支持能夠改善AECOPD合并呼吸衰竭患者營養狀況。早期腸內營養雖能促進胃腸功能恢復,但短期內改善效果不佳,原因在于AECOPD合并呼吸衰竭患者常合并糖尿病等基礎性疾病,或伴有不同程度消化道功能障礙,腸內營養支持可能引起其消化道不適,且完全腸內營養支持患者耐受性不佳[9]。序貫腸內外營養支持不僅可保護胃腸道免疫功能,還可確保機體足夠營養供給,改善患者營養狀況。AECOPD合并呼吸衰竭需要接受機械通氣治療,營養物質代謝速度快,容易導致營養不良,增高呼吸機相關肺炎發生風險,增加脫機難度[10]。本研究中,觀察組機械通氣時間與ICU住院時間顯著短于對照組,并發癥發生率顯著低于對照組,提示與單獨腸內營養支持比較,序貫腸內外營養支持能夠降低AECOPD合并呼吸衰竭患者并發癥發生率,縮短住院時間。腸道是人體中最大的免疫器官,對維持腸道黏膜屏障功能、改善機體免疫功能、降低并發癥發生風險具有重要意義[11]。腸內營養可將黏膜細胞的結構、功能維持在正常水平,促進腸道固有菌群生長,發揮腸道黏膜的機械與生物屏障作用; 同時將腸道細胞分泌維持在正常水平,刺激胃蛋白酶和胃酸分泌,保護黏膜的免疫與化學屏障。腸外營養作為營養能量補充,可促進胃腸蠕動和胃腸道激素分泌,在維持營養底物的基礎上發揮腸道淋巴細胞功能,從而保護腸黏膜,促進機體充分吸收營養物質[12-13]。腸內營養還可刺激胃腸道分泌消化液,保障內臟血液灌注量,保護腸道黏膜屏障,從而促進胃腸蠕動,降低腹脹與應激性潰瘍發生率[14]。腸內營養支持對于危重患者而言可能更加有效合理,臨床需遵循逐漸加量、加速、由稀到濃的原則。序貫腸內外營養支持發揮協同作用為患者細胞代謝提供一定營養物質基礎,糾正機體紊亂,提高患者免疫力,有效增強患者抵抗力,降低呼吸機相關肺炎等并發癥發生風險,從而縮短機械通氣及住院時間,加快患者康復進程。杜燕等[15]研究結果顯示,腸內、腸外聯合營養支持能夠改善重癥患者機體營養水平,降低并發癥發生率,與本研究結果相符。
綜上所述, AECOPD合并呼吸衰竭患者接受序貫腸內外營養支持,可改善機體營養狀況,提高機體免疫能力,降低并發癥發生風險,且可縮短機械通氣時間及住院時間。本研究存在不足:樣本量較小,周期較短,觀察指標較少,還需進一步深入研究。

