經(jīng)翼點入路顯微夾閉術(shù)治療前循環(huán)腦動脈瘤臨床價值研究
連澤豪 付卯宏 曹新生 李文
河南平頂山市第一人民醫(yī)院神經(jīng)外二科 平頂山 467000
前循環(huán)腦動脈瘤是顱動脈管壁的一種異常膨出,為蛛網(wǎng)膜下腔出血的主要誘因,居腦出血總發(fā)生率的第3位[1]。手術(shù)是目前臨床主要的治療手段,尤其是血管內(nèi)介入栓塞術(shù)可顯著改善患者的預(yù)后。此外,在微創(chuàng)理念基礎(chǔ)上發(fā)展的經(jīng)翼點入路顯微夾閉術(shù)近年來亦廣泛應(yīng)用于前循環(huán)腦動脈瘤的治療[2]。本研究通過對收治的78例前循環(huán)腦動脈瘤患者的臨床資料進行分析,以探討經(jīng)翼點入路顯微夾閉術(shù)治療前循環(huán)腦動脈瘤患者的臨床應(yīng)用價值。
1 資料與方法
1.1一般資料回顧性分析2016-02—2019-03間我院收治的78例前循環(huán)腦動脈瘤患者的臨床資料。納入標(biāo)準(zhǔn):(1)均經(jīng)血管造影檢查確診。(2)對手術(shù)耐受性良好,符合相關(guān)治療指征。排除標(biāo)準(zhǔn):(1)存在嚴(yán)重腦水腫、腦血管痙攣者。(2)合并嚴(yán)重肝腎功能障礙者。按手術(shù)方案不同分為血管內(nèi)介入栓塞術(shù)組(介入栓塞組)和經(jīng)翼點入路顯微夾閉術(shù)組(顯微夾閉組),各39例。2組患者的一般資料差異無統(tǒng)計學(xué)意義(P>0.05),見表1。患者均簽署知情同意書。
1.2方法顯微夾閉組:全麻,依據(jù)瘤體部位取適宜體位,發(fā)際中線前緣翼點切口,弧形向后延伸至顴弓上1 cm、外耳道前約1 cm,注意保護面神經(jīng)額支、顳淺動脈前支。臨近額骨顴突顳線下鉆第1孔,距中線2~3 cm,接近眶上緣鉆第2孔,顳線邊緣鉆第3孔,顴弓根接近顳骨鱗部鉆第4孔。2、3孔間銑刀鋸開,1、4孔間咬骨鉗咬開。暴露顳葉前部、顳極,分離硬膜、蝶骨嵴。自淺至深以尖嘴咬骨鉗咬除蝶骨嵴至與眶后壁平齊。顯微鏡輔助繞外側(cè)裂弧剪開硬腦膜,并翻轉(zhuǎn)、懸吊。自外側(cè)裂牽開額葉,解剖側(cè)裂池、視交叉池、頸動脈池、腳間池、終板池,顯露病灶。若顱內(nèi)壓高、腦組織張力大,先甘露醇脫水。游離蛛網(wǎng)膜、穿支血管,夾閉動脈瘤。介入栓塞組:全麻,股動脈置鞘導(dǎo)管(2.5 mm),引入Tracker導(dǎo)管(0.67~1.07 mm),造影后放置彈簧圈,確認動脈瘤栓塞滿意,退出導(dǎo)管,加壓穿刺點。2組術(shù)后均常規(guī)予以神經(jīng)營養(yǎng)、抗感染,以及腰大池引流等。
1.3觀察指標(biāo)及判定標(biāo)準(zhǔn)(1)以GOS評分系統(tǒng)評估手術(shù)效果:恢復(fù)正常生活、工作為預(yù)后良好。可獨立生活,能從事簡單工作為輕度殘疾。日常生活需照料為重度殘疾。僅有最小反應(yīng)為植物生存。死亡。(2)采用美國國立衛(wèi)生研究院卒中量表(NIHSS)評價2組術(shù)前、術(shù)后3個月的神經(jīng)功能:最高42分,分值越高神經(jīng)功能越差。采用GOS評分系統(tǒng)評估患者的預(yù)后,范圍1~5分,得分越高提示預(yù)后越好。(3)并發(fā)癥(腦血管痙攣、短暫性腦缺血、動脈瘤破裂)發(fā)生率。

表1 2組患者的一般資料比較
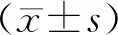
2 結(jié)果
2.1手術(shù)效果顯微夾閉組預(yù)后良好38例、輕度殘疾1例,預(yù)后良好率為97.44%(38/39);介入栓塞組預(yù)后良好37例、輕度殘疾2例,預(yù)后良好率為94.87%(37/39)。2組差異無統(tǒng)計學(xué)意義(χ2=0.000,P=1.000)。
2.2 NIHSS、GOS評分術(shù)前2組患者的NIHSS、GOS評分差異無統(tǒng)計學(xué)意義(P>0.05)。術(shù)后3個月時2組患者的NIHSS評分、GOS評分均較術(shù)前改善,其中顯微夾閉組的改善效果優(yōu)于介入栓塞組,差異均有統(tǒng)計學(xué)意義(P<0.05)。見表2。
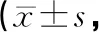
表2 2組NIHSS、GOS評分比較分)
2.3并發(fā)癥發(fā)生率顯微夾閉組1例腦血管痙攣,1例短暫性腦缺血,并發(fā)癥發(fā)生率為5.13%(2/39);介入栓塞組2例腦血管痙攣、3例短暫性腦缺血、動脈瘤破裂1例,并發(fā)癥發(fā)生率為15.38%(6/39)。2組差異無統(tǒng)計學(xué)意義(χ2=1.254,P=0.263)。
3 討論
腦動脈瘤是臨床常見的腦血管疾病,多發(fā)于前循環(huán)部位,主要類型有前交通動脈瘤、大腦中動脈瘤、后交通動脈瘤等[3]。腦動脈瘤危害較大,發(fā)現(xiàn)后需及時治療,以避免腦出血致腦神經(jīng)不可逆損傷[4]。
血管內(nèi)介入栓塞術(shù)是治療腦動脈瘤的常用術(shù)式,能最大限度降低醫(yī)源性損傷,保護腦組織功能。但置入彈簧圈可能會刺激血管局部持續(xù)性炎性反應(yīng),增加血小板聚集和血管栓塞風(fēng)險,加之術(shù)中需輔助血管造影,部分患者因?qū)υ煊皠┻^敏,使臨床應(yīng)用有一定局限性[5-6]。
經(jīng)翼點入路顯微夾閉術(shù)是近年興起的一種外科術(shù)式,其到達鞍區(qū)途徑較短,且前循環(huán)腦動脈瘤多分布于鞍區(qū)附近,故利于暴露病變,便于術(shù)中操作[7-8]。王明圣等[9]的研究表明,經(jīng)翼點入路顯微夾閉術(shù)僅需約2 cm間隙即可完成精細化操作,創(chuàng)傷小,利于患者術(shù)后康復(fù)。本研究結(jié)果顯示,顯微夾閉組預(yù)后良好率與介入栓塞組差異無統(tǒng)計學(xué)意義,和呼鐵民等[10]的研究結(jié)果近似。此外,本研究還發(fā)現(xiàn),術(shù)后3個月2組NIHSS評分、GOS評分均較術(shù)前顯著改善,其中顯微夾閉組的改善效果更優(yōu),分析其主要原因在于:(1)根據(jù)病灶情況選取體位,確保額葉能自然垂落,可降低反復(fù)牽拉額葉引起損傷,利于維持腦組織生理結(jié)構(gòu)完整性。(2)所有操作均在腦池內(nèi)進行,能有效保護顱底神經(jīng)、血管,最大限度維持和恢復(fù)腦組織、神經(jīng)的正常生理功能,且利于降低并發(fā)癥發(fā)生風(fēng)險,安全性高[11-12]。本研究結(jié)果亦顯示,顯微夾閉術(shù)組僅出現(xiàn)1例腦血管痙攣及1例短暫性腦缺血,且癥狀均輕微,對癥治療后順利恢復(fù),未影響手術(shù)效果。
綜上所述,經(jīng)翼點入路顯微夾閉術(shù)治療前循環(huán)腦動脈瘤可達血管內(nèi)介入栓塞術(shù)同樣效果,而且具有顯著改善NIHSS評分、GOS評分等優(yōu)勢。

