袋鼠式護理對無創機械通氣早產兒呼吸功能的影響
李玉,李勝玲,孫彩霞,劉艷紅,費英山,高丹丹
早產兒由于呼吸系統生理功能不成熟,加之圍生期某些病理狀態,常需進行呼吸支持治療,而無創機械通氣作為早產兒生后早期呼吸支持的首選方式[1],已廣泛應用于新生兒重癥監護病房(Neonatal Intensive Care Unit, NICU)改善早產兒肺通氣,緩解呼吸肌疲勞,糾正呼吸衰竭的救護之中[2]。與正常早產兒相比,無創機械通氣早產兒生后早期呼吸功能更低于一般水平[3],其健康風險更高。袋鼠式護理是指早產兒母親以類似袋鼠等有袋動物的照顧方式,即由皮膚接觸的方式,將早產兒直立式地貼在母親的胸口,提供其所需的溫度及安全感[4]。袋鼠式護理不僅對早產兒體格、神經、母乳攝入量等有積極影響,還可提高早產兒存活率及生存質量[5-9],但對無創機械通氣早產兒應用袋鼠式護理的研究報道較少[10]。因此,本研究旨在探討袋鼠式護理對無創機械通氣早產兒呼吸功能的影響,為NICU早產兒袋鼠式護理的應用提供參考。
1 資料與方法
1.1一般資料 選取2018年10月至2019年7月在寧夏醫科大學總醫院產科出生并入住NICU,符合納入、排除標準的早產兒為研究對象。納入標準:①胎齡31~35周;②體質量1 000~2 200 g;③接受無創機械通氣治療(美國Care Fusion Infant Flow SiPAP);④生命體征穩定;⑤母親自愿參加并簽署知情同意書。排除標準:①并存其他嚴重疾病,如腦室內出血、重度窒息、氣胸、腦室蛋白軟化、肺氣腫、嚴重感染、壞死性小腸結腸炎、出血性疾病或出血傾向、嚴重貧血及循環衰竭等;②有先天性疾病,如先天性消化道畸形、其他畸形所致的呼吸衰竭、染色體異常等;③母親有精神心理疾病或產科嚴重并發癥等。剔除標準:①研究過程中早產兒出現嚴重并發癥或轉為有創機械通氣;②研究期間早產兒死亡或家屬要求轉院;③干預組早產兒母親因自身生理疾病或其他原因不能堅持(早產兒接受袋鼠式護理<7次,總時間<14 h)。采用實驗性研究計量資料兩樣本均數比較樣本含量的計算公式[11]:雙側α取0.05,β取0.10,根據回顧性調查分析及預試驗的結果,以早產兒無創呼吸機的帶機時間進行估計,σ約為8,δ約為7,計算得每組各28例,考慮到15%的失訪率,最后確定每組各32例。根據隨機數字表法讀取連續的64個隨機數字,并按從小到大的順序排序裝入信封,將符合納入標準的早產兒按住院時間先后排序,序號對應的隨機數字為偶數納入對照組,奇數納入干預組。本研究經寧夏醫科大學倫理委員會審核批準(倫理編號為2016-069)。
1.2方法
1.2.1實施方法
對照組實施常規護理,包括營造NICU溫馨的環境、保持舒適體位、減少侵襲性操作、撫觸護理、早產兒母親健康教育。允許早產兒母親每日16:00進入NICU至早產兒暖箱旁探視15 min。干預組采用袋鼠式護理,具體如下。
1.2.1.1成立干預團隊
干預團隊成員包括新生兒科主任醫師2人,副主任醫師、主治醫師各1人,副主任護師2人,主管護師、護師各3人。1名主任醫師及2名副主任護師負責培訓、指導、考核干預小組成員袋鼠式護理干預操作流程;副主任醫師、主治醫師評估早產兒進行袋鼠式護理的條件;1名主任醫師負責查閱國內外相關袋鼠式護理指南文獻;主管護師及護師實施具體干預。依據相關指南[12],干預團隊共同討論制定袋鼠式護理干預操作流程,對6名實施干預成員進行集中培訓并統一考核,以確保干預實施的有效性及準確性。
1.2.1.2實施前準備 ①環境準備:NICU病房為層流病房,護理人員在暖箱旁布置相對隱蔽的空間,提供舒適有扶手的躺椅,保證行袋鼠式護理時呼吸機管路的順利連接。②早產兒準備:主治醫師評估早產兒生命體征穩定。護士在暖箱中更換好尿布并佩戴“防脫管帽”(為行袋鼠式護理時固定呼吸機管路所用,制作要點為在帽子中間及下緣兩端分別縫制2條長10~15 cm的布帶)。③早產兒母親培訓指導及準備:在早產兒入組后,干預小組成員對母親進行袋鼠式護理的概念、優點、注意事項及操作步驟的培訓指導,并教會其通過心電監護儀觀察、判斷早產兒生理指標報警情況。干預前1 d電話詢問母親生理狀況,符合條件后告知來院時間,需按要求縫制“防脫管帽”;需穿著柔軟寬松的前開衣衫;進入NICU后在袋鼠媽媽準備室佩戴一次性鞋套、口罩、帽子,穿隔離衣,采用7步洗手法嚴格洗手并消毒。
1.2.1.3實施袋鼠式護理 從早產兒生命體征穩定起實施袋鼠式護理,每日1次,每天15:00開始,每次2 h,直至早產兒撤離無創呼吸機。①體位放置:早產兒母親坐在躺椅上并揭開衣服,護士將早產兒從暖箱中抱出以頭豎直60~90°直立式地貼在早產兒母親胸前;早產兒母親用手臂托住早產兒臀部及背部,并用包被覆蓋早產兒。②護理中密切監測:維持呼吸機管路連接緊密,每30分鐘通過心電監護儀觀測并記錄呼吸、心率及血氧飽和度;評估早產兒呼吸狀態(有無呼吸暫停/周期性呼吸/伴有一過性SpO2下降)。③護理后母乳喂養:指導母親嘗試進行母乳喂養,若SpO2<0.90時暫停喂養,休息片刻后再次進行。結束后護理人員將早產兒放回保溫箱。
1.2.2評價方法
測評人員由2名碩士研究生、3名護士和2名主治醫師組成,均不知曉研究分組情況。對測評人員進行統一培訓及考核,保證測評結果的可靠性。
1.2.2.1生理指標監測 干預組實施袋鼠式護理2 h時通過心電監護儀觀測記錄早產兒呼吸頻率、心率、SpO2。對照組探視后2 h監測。
1.2.2.2撤機后血氣分析 撤機后24 h內采集兩組早產兒動脈血2 mL,用德國SIEMENS RAPIDPoint 500血氣分析儀進行床旁血氣分析。
1.2.2.3撤機后7 d內的撤機失敗指征及無創呼吸機帶機時間 撤機失敗指征包括呼吸困難加重,并符合以下條件之一:①pH值<7.2,且PaCO2>60 mmHg;②PaO2<50 mmHg;③吸入氣中的氧濃度分數(Fraction of inspiration O2, FiO2)>0.5時,SaO2<0.85;④反復呼吸暫停伴心率及SpO2下降。
1.2.3統計學方法 采用SPSS21.0軟件進行χ2檢驗、Fisher精確概率法、t檢驗、Mann-WhitneyU檢驗及重復測量的方差分析,檢驗水準α=0.05。
2 結果
2.1兩組早產兒一般資料比較 本研究共納入使用無創呼吸機早產兒64例,每組各32例,最終實際完成本研究者59例,對照組30例,干預組29例。其中,1例因家屬要求轉院治療而剔除;2例因出現嚴重并發癥(新生兒缺血缺氧性腦病)而進行有創呼吸機治療,中途退出本研究;2例母親因未能堅持袋鼠式護理而剔除。兩組早產兒一般資料比較,見表1。

表1 兩組早產兒一般資料比較
2.2兩組早產兒不同時間生理指標比較 見表2。
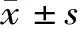
表2 兩組早產兒不同時間呼吸、心率及SpO2比較
2.3兩組撤機后24 h內血氣分析值比較 見表3。
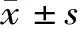
表3 兩組撤機后24 h內血氣分析值比較
2.4兩組早產兒撤機后7 d內撤機失敗率及帶機時間比較 干預組撤機后7 d內撤機失敗1例(3.45%),對照組6例(20.0%),兩組比較,差異無統計學意義(χ2=2.443,P=0.118)。干預組帶機時間(16.00±3.50)d,對照組(19.00±5.55)d,兩組比較,差異有統計學意義(Z=-3.092,P=0.015)。
3 討論
3.1袋鼠式護理對無創機械通氣早產兒生理指標的影響 早產兒因呼吸中樞及呼吸肌發育不完善,生后早期常易發生呼吸淺快且不規則,使其內呼吸、外呼吸的氣體交換障礙,如呼吸頻率、呼吸節律、心率異常,氧合功能下降,而導致低氧血癥、缺氧缺血性腦病,威脅其生命[13]。加之NICU的儀器噪聲、侵襲性操作等不良刺激,引發早產兒生理行為的應激反應,可出現呼吸、心率加快,使體內皮質醇、新陳代謝發生改變,增加機體耗氧,導致生理需要的氧供下降[14],不利于早產兒基礎疾病恢復及呼吸功能的改善。本研究結果表明,干預組早產兒袋鼠式護理第1、3、5、7天呼吸、心率顯著低于對照組,SpO2顯著高于對照組(均P<0.01),提示袋鼠式護理時早產兒生理需求的氧供得到滿足。這是因為袋鼠式護理可通過親密的皮膚接觸,伴隨著母親的語言交流,對早產兒聽覺、觸覺及前庭產生溫和的良性刺激,傳入纖維興奮大腦邊緣系統,降低神經緊張性,使早產兒產生安全感而降低其呼吸、心率[15],緩解其生理應激反應,減少機體耗氧;此外,袋鼠式護理2 h時早產兒舒適度較高,代謝需求較低,耗氧更少[16],使機體中氧的儲備更高,從而有利于維持SpO2的上升,提高其氧合能力。進一步證明袋鼠式護理有利于維持早產兒生理需求的氧供應,進而改善呼吸功能。
3.2袋鼠式護理對無創機械通氣早產兒撤機后24 h內血氣分析值的影響 血氣分析是檢驗機體代謝及內環境狀態的早期指標,可準確反映早產兒有無缺血缺氧改變,指導氧療及機械通氣,并協助判斷呼吸功能和體液酸堿平衡等[17]。早產兒因脫離無創呼吸機輔助通氣后,需靠自主呼吸進行呼吸做功,撤機后24 h內最易引發呼吸肌疲勞所致的呼吸暫停及低氧血癥,故臨床常用撤機后24 h內的血氣分析作為評估早產兒撤機后通氣換氣功能及氧合效果的關鍵指標。本研究結果提示袋鼠式護理可降低早產兒撤機后24 h內的PaCO2值,并提高PaO2、SaO2值。這是因為俯臥位可減少機械通氣時肺的過度膨脹,并促進萎陷肺泡復張,降低氣道阻力[18],從而促進肺內壓力均質化和肺順應性的改善。早產兒行袋鼠式護理時,以頭豎直60~90°直立式地貼在母親胸口,早產兒母親用手臂支托其臀部與背部,此種體位使其肺組織受壓面積減少,利于降低早產兒內部器官對膈肌運動的阻礙,加速肺部通氣換氣功能,提高血氧飽和度[19],進而提高組織利用氧的能力。另外,在行袋鼠式護理時,早產兒貼在母親的胸前,還能感受到母親有節奏的、間歇性的運動感覺刺激[20],也有利于早產兒進行正常的呼吸節律,改善呼吸狀態,進而提高呼吸功能。但實施袋鼠式護理未能改變撤離無創呼吸機后24 h內pH值的變化,這與pH值是血氣變化的后果,較PaCO2、PaO2等相對穩定,一般在短時間內不易變化[21]有關。
3.3袋鼠式護理對無創機械通氣早產兒撤機失敗率及帶機時間的影響 早產兒撤機失敗常發生于撤離無創呼吸機后7 d內[22],撤機失敗直接導致帶機時間長,最終使住院時間延長,不利于早產兒疾病的恢復且消耗醫療資源。本研究中,袋鼠式護理可縮短早產兒帶機天數,進一步證實了無創機械通氣早產兒行袋鼠式護理安全可行,且不增加撤機失敗的發生[23],與Sharma等[24]研究結果一致。這與袋鼠式護理有助于提高無創機械通氣早產兒SpO2、PaO2、SaO2值,降低其PaCO2值,改善通氣換氣功能,提高氧合能力,減少對氧的需求有關。但本研究中兩組撤機失敗率比較,差異無統計學意義(P>0.05),可能與觀察例數較少有關。
4 小結
袋鼠式護理可優化并利于維持無創機械通氣早產兒生理需求的氧供應,提高其氧合能力,降低早產兒撤機后24 h內血氣分析的PaCO2,提高PaO2及SaO2,從而改善其呼吸功能,還可縮短帶機時間。

