無創呼吸機聯合沙美特羅替卡松粉吸入劑在老年AECOPD患者中的應用
吳宇平,刁利霞,鄧俊亮
1.新會區中醫院葵湖院區綜合內科一區,廣東江門529100;
2.新會區人民醫院感染性疾病科,廣東江門529100;
3.新會區人民醫院呼吸二區,廣東江門529100
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是臨床上常見的呼吸系統疾病,好發于老年人,主要表現為具有氣流阻塞特點的慢性支氣管炎和(或)肺氣腫,對生活質量有嚴重影響。在老年人群中,隨著身體機能的逐漸降低,罹患COPD后也會進一步增加治療難度[1-2]。當患者處于急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)時,肺通氣、換氣功能均會在短時間內出現明顯障礙,若得不到及時治療,極易進展為呼吸衰竭,嚴重者甚至死亡。沙美特羅替卡松粉吸入劑在擴張支氣管、緩解氣道炎癥上均有一定療效[3],而無創呼吸機在改善呼吸道功能方面效果明顯[4]。本研究旨在觀察老年AECOPD患者應用無創呼吸機聯合沙美特羅替卡松粉吸入劑的治療效果,并探討其對患者的肺功能和預后的影響。
1 資料與方法
1.1 一般資料選擇2016年1月至2019年3月新會區中醫院葵湖院區收治的150例老年AECOPD患者作為研究對象,按隨機數表法將患者分為觀察組和對照組,每組75例。納入標準:①符合《慢性阻塞性肺疾病診治指南(2013年修訂版)》[5]的診斷標準,通過胸部影像學檢查、心電圖檢查、動脈血氣分析、實驗室檢查等確診患者處于疾病加重期;②肺功能分級Ⅱ~Ⅲ級;③年齡60~80歲。排除標準:①合并其余呼吸系統疾病者,例如支氣管擴張、支氣管炎、支氣管哮喘等;②近期接受過上氣道或者面部手術者;③合并結核病、心律失常、多臟器功能衰竭者;④近期接受過支氣管擴張劑、糖皮質激素等藥物治療者;⑤不宜接受無創呼吸機治療者;⑥合并精神疾病者。本研究經醫院醫學倫理委員會批準,患者均知情并簽署同意書。兩組患者的性別、年齡、體質量指數(BMI)等一般資料比較差異均無統計學意義(P>0.05),見表1。
表1 兩組患者的一般資料比較[±s,例(%)]
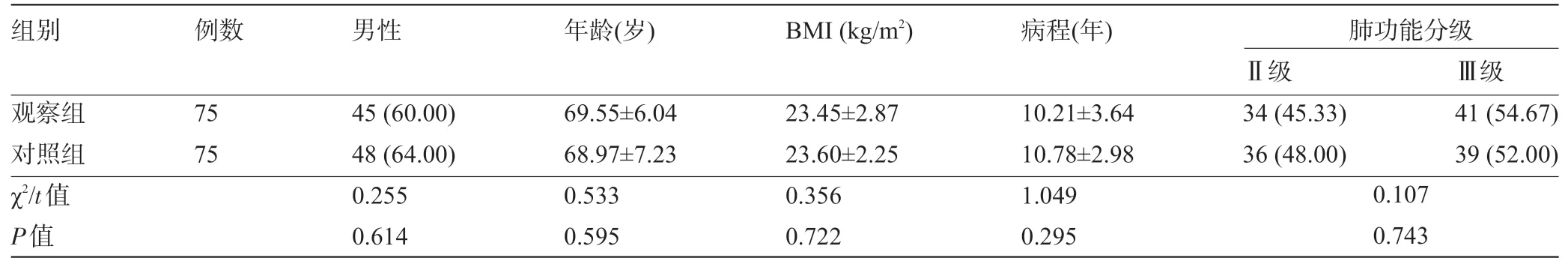
表1 兩組患者的一般資料比較[±s,例(%)]
?
1.2 治療方法兩組患者均給予AECOPD常規治療措施,包括祛痰、解痙、預防感染、保持水電解質平衡等。對照組患者在上述基礎上給予沙美特羅替卡松粉吸入劑(規格50μg:500μg×60吸,廠家:Glaxo Operations UK Limited,國藥準字H20140165)治療,1吸/次,2次/d;觀察組患者在對照組的基礎上,聯合無創呼吸機治療,儀器選擇飛利浦V200型,選擇壓力支持模式,初始吸氣氣壓設置為8 cmH2O(1 cmH2O=0.098 kPa),并維持于16~24 cmH2O,呼氣氣壓設置為3~5 cmH2O,吸氧流量設置為2 L/min,呼吸頻率設置為14次/min,維持脈搏血氧飽和度(jiSpO2)在90%~95%,每次時間2 h,2~4次/d。兩組均持續治療14 d,出院后均長期給予沙美特羅替卡松粉吸入劑的維持治療。
1.3 觀察指標與評價方法(1)臨床療效:評價標準參照文獻[6],顯效:患者氣促、咳嗽、略痰等呼吸道癥狀明顯緩解,雙肺喘鳴音減少,病情改善明顯;有效:患者氣促、咳嗽、略痰等呼吸道癥狀部分緩解,雙肺喘鳴音減少,病情改善一般;無效:未滿足上述標準,或病情加重。總有效率=(顯效+有效)/總例數×100%。(2)血氣分析指標:治療前及治療14 d后,比較兩組患者的血氣分析指標。血氣分析指標檢測使用西門子銳速Rapidpoint TM 500型血氣分析儀,指標包括動脈氧分壓(PaO2)、動脈二氧化碳(PaCO2)和SpO2。(3)肺功能:治療前及治療14 d后,比較兩組患者的肺功能情況。肺功能的檢測使用德國耶格D-97204型肺功能儀,檢測指標包括第一秒最大呼氣容積(FEV1)、FEV1/用力肺活量比值(FEV1/FVC)。(4)治療預后:記錄兩組患者的住院時間、氣管插管率、病死率及治療6個月后的再入院率,其中氣管插管指征參照文獻[5],當患者出現持續性的呼吸衰竭,并有嚴重酸堿失衡和(或)意識改變等情況時,則接受氣管插管機械通氣治療。
1.4 統計學方法應用SPSS18.0統計軟件進行數據分析,計量資料以均數±標準差(x-±s)表示,兩兩比較采用t檢驗,計數資料比較采用χ2檢驗,以P<0.05為差異具有統計學意義。
2 結果
2.1 兩組患者的臨床療效比較觀察組患者的臨床治療總有效率為90.67%,明顯高于對照組的76.00%,差異有統計學意義(χ2=5.808,P=0.016<0.05),見表2。
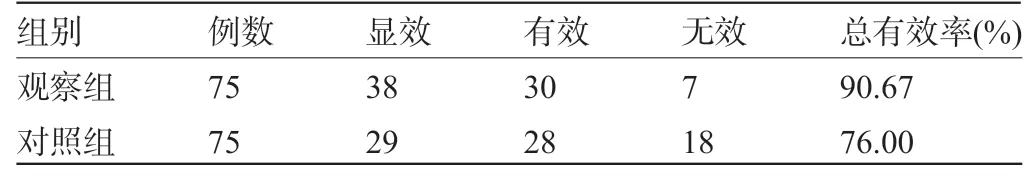
表2 兩組患者的臨床療效比較(例)
2.2 兩組患者治療前后的血氣分析指標比較兩組患者治療前的各項血氣分析指標比較差異均無統計學意義(P>0.05);治療后,兩組患者的PaO2、SpO2較治療前均升高,PaCO2均降低,且觀察組PaO2、SpO2明顯高于對照組,PaCO2明顯低于對照組,差異均有統計學意義(P<0.05),見表3。
表3 兩組患者治療前后的血氣分析指標比較(±s)
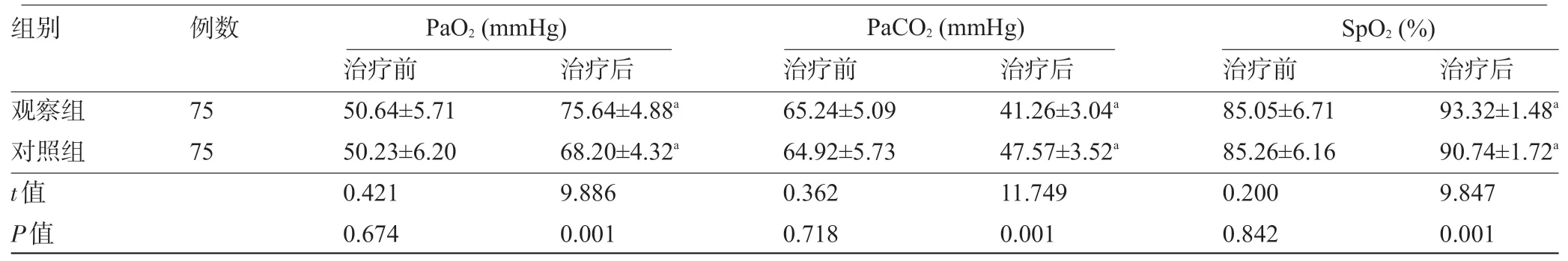
表3 兩組患者治療前后的血氣分析指標比較(±s)
注:與本組治療前比較,aP<0.05;1 mmHg=0.133 kPa。
?
2.3 兩組患者治療前后的肺功能比較兩組患者治療前的各項肺功能指標比較差異均無統計學意義(P>0.05);治療后,兩組患者的FEV1、FEV1/FVC較治療前均升高,且觀察組FEV1、FEV1/FVC明顯高于對照組,差異均有統計學意義(P<0.05),見表4。
表4 兩組患者治療前后的肺功能比較(±s)
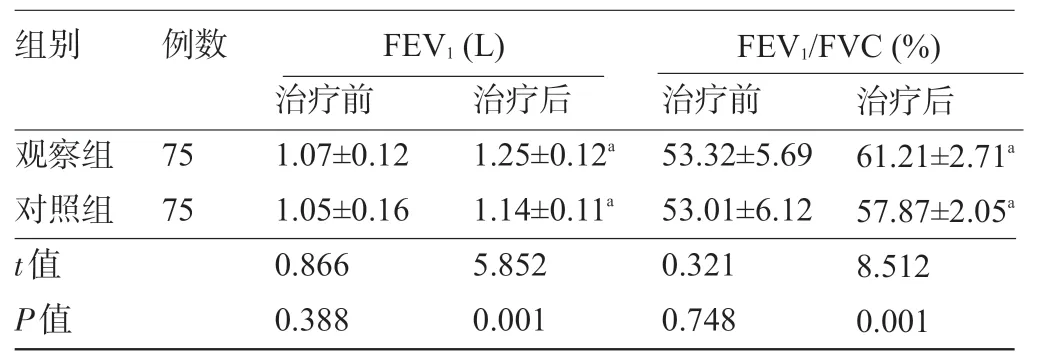
表4 兩組患者治療前后的肺功能比較(±s)
注:與本組治療前比較,aP<0.05。
?
2.4 兩組患者的治療預后比較觀察組患者的住院時間明顯短于對照組,氣管插管率、病死率及6個月再入院率明顯低于對照組,差異均有統計學意義(P<0.05),見表5。
表5 兩組患者的治療預后比較[±s,例(%)]

表5 兩組患者的治療預后比較[±s,例(%)]
?
3 討論
COPD的發病率近年來在臨床上有著逐年增長的趨勢,相關數據顯示,在40歲以上的人群中,COPD的發病率已達到9%~10%,且隨著年齡的不斷增加,發病率也不斷升高,嚴重影響著人們的生活質量[7]。COPD在臨床上具有病程長、遷延不愈、易反復發作的特點,而當患者病情處于急性發作期時,臨床癥狀表現及氣道阻塞程度會較平時更嚴重,若得不到及時的控制處理,極易對生命安全造成不良影響。
藥物治療是AECOPD患者的常用手段。沙美特羅替卡松粉吸入劑是一種復方吸入制劑,其主要成分包括β2受體激動劑沙美特羅以及新型的糖皮質激素丙酸氟替卡松,其中沙美特羅對細胞中的腺苷酸活化酶具有激活作用,可促使三磷酸腺苷轉變成為環磷酸腺苷,增加細胞內環磷酸腺苷的濃度,降低細胞內鈣離子水平,發揮促進支氣管平滑肌松弛等作用;丙酸氟替卡松則對多類炎癥細胞因子的生成及活化均具有抑制作用,有助于緩解氣道炎癥;兩藥相互協同,可共同促進疾病改善[8-9]。但在臨床實踐中也發現,單獨使用藥物治療的總體療效仍有可提升的空間[10-11]。輔助通氣也是AECOPD患者的重要治療方式,主要目的是改善肺通氣功能、緩解呼吸困難癥狀。無創呼吸機又被稱作是持續氣道正壓通氣,是臨床上常用的通氣方式,其可為患者提供較低的呼氣正壓和較高的吸氣壓,從而克服氣道壓力,改善呼吸肌功能,主要用于治療心力衰竭、呼吸衰竭等相關疾病,在改善血氧飽和度、血氣指標等中效果顯著[12]。且和機械通氣相比,無創呼吸機具有更好的安全性和舒適性,在減少創傷的同時,也更容易被患者所接受[13-14]。有報道顯示,無創通氣治療可改善AECOPD合并Ⅱ型呼吸衰竭患者的急性生理學和慢性健康狀況評分Ⅱ(APACHEⅡ)及血氣指標,治療成功率高[15]。
本研究結果顯示,使用無創呼吸機聯合沙美特羅替卡松粉吸入劑治療的患者在血氣指標、肺功能的改善程度上明顯優于單獨使用沙美特羅替卡松粉吸入劑的患者,且聯合治療的患者臨床療效總有效率為90.67%,也高于單獨用藥患者的76.00%。通過分析是由于無創呼吸機可通過人工增加呼氣末正壓,對內源性的呼氣末正壓產生抵抗作用,從而減輕呼氣肌做工,緩解呼吸肌疲勞;另一方面,在患者吸氣過程中,無創呼吸機的使用可為其提供一定壓力,保證適當的通氣量,減少耗氧量,積極改善血氣分析。并聯合沙美特羅替卡松粉吸入劑促進支氣管平滑肌松弛、抗炎等作用,兩種方式相互協同,進一步改善AECOPD患者病情,提高療效。本研究結果顯示,聯合無創呼吸機治療的患者住院時間明顯更短,氣管插管率、病死率及6個月再入院率也更低,顯示出在積極改善患者肺功能、促進疾病恢復后,更有助于改善短期預后。但本研究也有不足,例如隨訪時間僅有6個月,今后還需要延長隨訪時間再次驗證本結論。
綜上所述,老年AECOPD應用無創呼吸機聯合沙美特羅替卡松粉吸入劑治療可明顯改善患者的肺功能及血氣指標,并縮短住院時間,減少氣管插管率、病死率及再入院率,改善預后,值得推廣應用。

