清肺排毒湯改善新型冠狀病毒肺炎危重型患者炎性細胞因子的臨床研究*
張 平,潘廣濤
(1. 湖北中醫藥大學中醫臨床學院 武漢 430061;2. 華中科技大學同濟醫學院附屬協和醫院 武漢 430022)
新型冠狀病毒肺炎(CoronaVirus Disease2019,COVID-19),簡稱“新冠肺炎”,是指2019 新型冠狀病毒感染引起的感染性疾病[1]。疫情發生以來迅速在全國乃至世界范圍內發展,WHO 宣布將COVID-19 肺炎疫情列為國際關注的突發公共衛生事件[2]。COVID-19發病機制復雜、進展迅速,危重型、重型患者死亡率高,患者病情惡化與早期體內爆發的細胞因子風暴密切相關。截止 2020 年 6 月 4 日 WHO 數據顯示[3],累計新冠肺炎確診感染人數已超過600 萬,死亡病例超過38 萬例。COVID-19 疫情發展以來,國家衛健委和國家中醫藥管理局制定了《新型冠狀病毒感染的肺炎診療方案》(后簡稱《診療方案》),先后更新了7次診療方案,其中中醫治療方案按醫學觀察期、臨床治療期(輕型、普通型、重型、危重型、恢復期)制定了相應的臨床表現、推薦處方。其中在臨床治療期(確診病例)單獨推薦清肺排毒湯適用于輕型、普通型、重型患者,在危重型患者救治中可結合患者實際情況合理使用[4],充分肯定了其臨床治療效果。臨床研究發現[5]清肺排毒湯治療新型冠狀病毒肺炎效果確切,本臨床研究主要觀察清肺排毒湯在減輕危、重癥患者炎性細胞因子等方面的作用。
1 臨床資料
1.1 一般資料
研究對象為華中科技大學同濟醫學院附屬同濟醫 院 在 2020 年 3 月 5 日 至 2020 年 4 月 5 日 收 治 的COVID-19 危重型、危重型患者24 例,其中包括重型18 例(75.00%),危重型患者6 例(25.00%)其中男性176 例(52.07%),女性162 例(47.93%)。按治療方案中是否使用清肺排毒湯分為清肺排毒湯組12 例和西醫組12 例。24 例危、重癥患者入院時相關檢驗結果,兩組患者在性別、年齡、血紅蛋白、血小板、總蛋白、白蛋白、球蛋白、乳酸脫酶、肌酐、尿素氮、BNP、ALT、AST、白細胞、中性粒細胞、淋巴細胞、C 反應蛋白(CRP)、降鈣素原(PCT)、白介素2R(IL-2R)、白介素6(IL-6)、白介素8(IL-8)、白介素10(IL-10)、腫瘤壞死因子(TNF-α)的指標對比方面的P 值 > 0.05,兩組病例在上述指標中無顯著性差異(表1)。

表1 兩組患者入院時資料比較
1.2 納入標準
COVID-19 診療方案(試行第7 版)[5]確診病例中符合下列任何1 條:①出現氣促,RR ≥ 30 次/分;②靜息狀態下,指氧飽和度 <93%;③動脈血氧分壓(PaO2)/吸氧濃度(FiO2)< 300 mmHg(1 mmHg= 0.133 kPa),高海拔(海拔超過1000 m)地區應根據PaO2/FiO2× [大氣壓(mmHg)/760]對結果進行校正,肺部影像學顯示24-48 h 內病灶明顯進展>50%者按重型管理。符合以下情況之一者:①出現呼吸衰竭,且需要機械通氣;②出現休克;③合并其他器官功能衰竭需ICU監護治療按危重型管理。
參照上述COVID-19診療方案中關于重型及危重型患者的納入標準根據患者病程記錄中是否使用清肺排毒湯加減治療,將上述患者分為清肺排毒湯組和西醫組。
1.3 排除標準
排除對清肺排毒湯治療組方中任何成分過敏者,免疫缺陷患者(如器官移植患者、白血病等)及參加過臨床藥物試驗的患者。
2 方法
2.1 治療方法
2.1.1 西醫組
①抗病毒:鹽酸阿比多爾片,0.2 g,bid,連用7 天。②抗感染:鹽酸莫西沙星0.4 g,qd,連用7 天。根據病情變化調整抗生素及其療程。③維生素C:0.2 g,tid,連用14天。④對癥支持:氧療、化痰、營養及呼吸支持等。⑤α-干擾素:500 萬單位IFNα,加入滅菌注射用水2 mL,霧化吸入,bid。

表2 兩組患者治療后檢驗指標比較
2.1.2 清肺排毒湯治療組
清肺排毒湯治療組的12 例患者在西醫組用藥的基礎上,給予清肺排毒湯加減,每日1 劑煎取400 mL,1次口服200 mL,bid,連用7天。
炙甘草6 g、杏仁9 g、石膏30 g、桂枝9 g、澤瀉9 g、豬苓9 g、白術9 g、茯苓15 g、山藥12 g、柴胡16 g、黃芩6 g、姜半夏9 g、炮姜9 g、廣藿香9 g、蜜紫菀9 g、款冬花9 g、射干9 g、細辛6 g、麩炒枳實6 g、陳皮6 g。
條件允許者服藥后加服熱粥半碗,7 天為1 個周期。1 周期結束后根據復查結果及臨床表現,對癥加減用藥。
2.2 觀察指標及方法
2組患者均用藥1周后抽血檢測其白細胞、中性粒細胞、淋巴細胞、CRP、PCT、IL-2R、IL-6、IL-8、IL-10、TNF-α等指標的變化;并將兩組患者體溫復常率、CT影像好轉、轉為普通型及輕型、死亡發生情況進行記錄比較。
2.3 統計學方法
應用SPSS 25 統計分析用藥前后檢驗結果。正態分布的計量資料以均數± 標準差()表示,采用t檢驗,以α為 =0.05 為檢驗水準,P< 0.05 為差異具有統計學意義。
3 結果
用藥1 周后復查檢驗結果中CRP、IL-2R、IL-6、IL-10、TNF-α的P值 < 0.05,表示清肺排毒湯組在降低 CRP、IL-2R、IL-6、IL-10、TNF-α等炎性細胞因子方面顯著優于西醫治療組;而白細胞、中性粒細胞、淋巴細胞、PCT、IL-8 的P值 > 0.05,表示清肺排毒湯和西醫組差異不顯著(表2)。
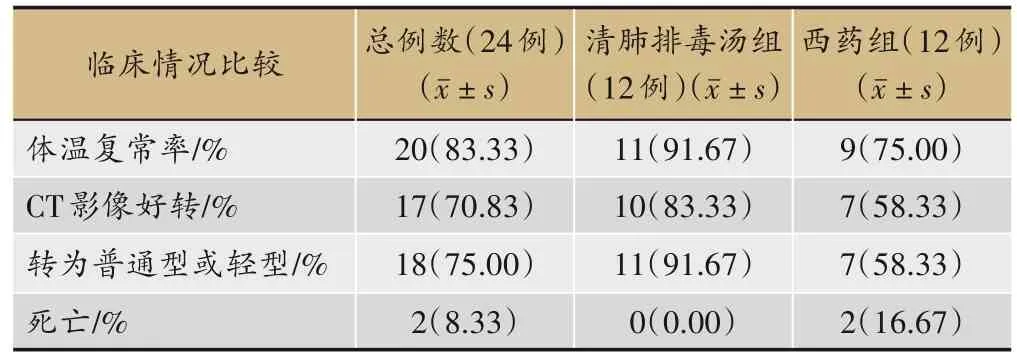
表3 兩組患者體溫復常率、CT影像好轉、轉為普通型及輕型、死亡發生情況比較
用藥1周后將兩組患者臨床情況,如體溫復常率、CT 影像好轉、轉為普通型及輕型、死亡發生情況等進行比較后發現,清肺排毒湯組在體溫復常率、CT 影像好轉、危重癥患者轉為普通型及輕型、死亡發生情況等臨床情況均優于單純西醫對癥處理方案(表3)。
4 討論
COVID-19 屬于中醫“疫”的范疇,是感受疫癘之邪而發生起病急,傳染性強,易引起大流行的傳染性疾病的統稱。針對新冠肺炎患者中的重型和危重型中西醫結合治療可以很好的謹守病機才能準確施治。新冠肺炎變證在不同病程階段,或感染后未得到及時救治,或治療方法不當,或陰陽諸經重受于病,又未及時恰當治療等出現諸多重證、危重證等變證。《診療方案》認為重型和危重型為內閉外脫證,主要表現為呼吸困難、動輒氣喘或需要輔助通氣,伴神昏,煩躁,汗出肢冷等。重型具有呼吸窘迫癥狀,危重型有呼吸衰竭,且需要機械通氣,休克,合并其他器官功能衰竭問題[6]。中醫認為疫病變證涉及有衛表直接傳變脾胃,出現食欲減退,嘔惡、納呆痞滿或有便溏腹瀉癥狀等消化道癥狀。毒邪致病,傳播迅速,侵入人體后極速入里熱化,易傷陰液,表現為邪氣亢盛,氣血失常,五臟受損,病情惡化迅速,出現全身關節肌肉疼痛不適,活動不利,呼吸困難和/或低氧血癥,嚴重者快速進展為急性呼吸窘迫綜合征、膿毒癥休克、難以糾正的代謝性酸中毒和出凝血功能障礙,多器官功能衰竭等[7]。
COVID-19《診療方案》單獨推薦適合各型肺炎的清肺排毒湯,主要由張仲景《傷寒論》中的麻杏石甘湯、五苓散、小柴胡湯、射干麻黃湯等優化組合而成[7]。此方中麻杏石甘湯中石膏清泄肺熱以生津,杏仁降利肺氣以平喘咳,共同達到清熱平喘,解表與清肺并用,以清為主;宣肺與降氣結合,以宣為主。五苓散中茯苓、豬苓淡滲,白術、茯苓健脾,甘淡滲利為主輔以桂枝溫陽化氣以助利水,解表散邪以祛表邪,使熱從小便而出之功。小柴胡湯中柴胡升散,黃芩降共達泄清肝膽火,降逆止嘔以達到和解少陽之功。射干麻黃湯中射干開結消痰,生姜散寒行水,半夏降逆化飲,紫菀、款冬花溫潤除痰,下氣止咳,五味子收斂耗散之肺氣,以達宣肺化痰止咳之功。4首方劑合用,共奏解表宣肺、排毒平喘之功,能有效緩解新冠肺炎患者的發熱、咳喘、乏力等癥狀,另外茯苓、白術、山藥、陳皮四味藥健脾除濕共達培土生金之功,更好解決病人胃腸不舒服的癥狀,比如胸悶、便秘、腹脹、腹瀉等。經本方案治療后發現:兩組患者的炎癥指標均有好轉,均可有效降低炎性細胞因子水平,危重癥患者在西醫治療的基礎上,配合清肺排毒湯可以在減少CRP、IL-2R、IL-6、IL-10、TNF-α等炎性因子水平及體溫復常率、CT影像好轉、危重癥患者轉為普通型及輕型、死亡發生情況等臨床情況等方面較單純西藥處理療效顯著。研究發現[8-10]中藥對多種細胞因子具有較強的宏觀調節作用。中藥作用廣泛,靶點多元,對于系統性疾病調理具有獨到優勢,可系統性調節細胞因子,阻止病毒和結合相應受體,控制炎癥因子釋放,降低機體促炎性細胞因子水平,平衡過激的免疫反應,對于降低細胞因子風暴的的發生、進展具有重要意義,從而起到“截斷扭轉”作用,這也是中醫藥促進體溫恢復及改善肺部影像學、防止病情進一步惡化和降低死亡率的重要機制。
總之,清肺排毒湯的加入在此次對抗擊COVID-19 疫情中表現突出,顯著提高西醫對癥處理的療效并彌補了單純西醫治療方案的不足,充分發揮中醫藥整體觀念下的多臟腑、多靶點的優勢,顯著降低炎性細胞因子水平,有效防止“炎癥風暴”。所以將中醫西醫的優勢相互結合起來,不斷探索更新更加有效的中西醫結合治療方案,為COVID-19 患者提供更加積極有效的治療,并為世界疫情防控提供寶貴經驗。

