基于TOT模式下MVF訓練對老年腦卒中后傾斜綜合征患者效果觀察
張水亮 張宇飛 劉占兵
傾斜綜合征是指腦卒中發生后出現的一種特殊行為模式,表現為所有體位強力傾斜于偏癱側,使體質量向身體過中線或中線向健側移位的校正[1]。其發病機制可能與腦組織損傷后高級神經中樞運動整合能力降低,內囊后肢受累引發的感覺通路受損,頂葉受損后單側空間忽略密切相關。任務導向性訓練(task-oriented training,TOT)是根據患者體現出的功能障礙進行針對性,有目的的訓練方式;鏡像視覺反饋訓練 (mirror visual feedback,MVF) 是通過平面鏡成像激發患者訓練的主動性[2]。本文旨在觀察基于TOT訓練模式下MVF訓練對老年腦卒中后傾斜綜合征患者康復效果。現報告如下。
1 資料與方法
1.1 一般資料 選取我科2017年8月至2019年8月129例老年腦卒中后傾斜綜合征患者按照隨機數字表分組。對照組64例,男40例,女24例,年齡60~78歲,平均年齡(69.01±3.10)歲,病程30~56 d,平均病程(43.00±5.46)d;觀察組65例,男42例,女23例,年齡61~79歲,平均年齡(70.00±3.12)歲,病程30~57 d,平均病程(43.50±5.43)d。納入標準:所有患者均符合腦卒中和傾斜綜合征診斷標準[5],一側肢體癱瘓,患者知情。排除標準:合并心腎功能異常,下肢患有深靜脈血栓,認知功能障礙。兩組一般資料比較,差異無統計學意義(P>0.05)。
1.2 方法 對照組給予TOT模式訓練。①床上訓練:患者處于仰臥位,進行雙橋式訓練,醫護人員將患者雙腿屈曲,雙腳于臀下平踏在床面,指導患者伸髖臀部抬離于床面,下肢維持穩定5~10 s,在運動時雙髖做外展外旋、內收內旋運動,完成雙橋運動后,進行單橋運動,引導患者伸展健腿,患側下肢支撐將臀部抬于床面,并支撐3~5 s。②蹲馬步訓練:當患者站立位平衡大于2級時,患者雙腳分開與肩同寬,屈膝屈髖下蹲,雙膝內扣,重心落于兩腳跟之間。訓練10 min/d。③邁步、退步訓練:身體于直立狀態,重心于健側,患側足向前邁步,患側下肢屈髖屈膝,身體重心逐漸轉移于患側,待全部轉移至患側時,抬起健側下肢向前邁步,健側足跟著地時,重心轉移至健側;退步時將身體重心由健側轉移至患側,逐漸抬起健側下肢向后邁步,雙腿交替進行。在訓練過程中注意患側踝膝寬的穩定度,訓練3~40 min/d,訓練5~6 d/周。
觀察組給予基于TOT模式下MVF 訓練,將60 cm×60 cm的鏡箱放置于雙腿之間,并位于患者矢狀面,患者進行TOT訓練時同時進行MVF訓練,引導患側執行與健側相同動作。訓練30~45 min,訓練1次/d,訓練6次/周。兩組患者均持續訓練3個月。
1.3 觀察指標 ①平衡功能:采用軀干控制能力測試量表(TCT)評估,滿分為100分,分數越高表示軀干控制能力越好;采用Berg平衡功能量表(BBS)評估,滿分為56分,分數越高表示平衡能力越好;采用對側傾斜量表(SCP)評估,滿分為6分,分數越低表示傾斜程度越輕。下肢運動功能:采用Fugl-Meyer評定量表下肢部分(FMA-LE)、功能性步行量表(FAC)評定,滿分為34分,分數越高表示下肢功能越好。FAC量表分為0~5級,等級越高表示下肢功能越好。②日常生活自理能力:采用改良Barthel指數(MBI)評定,滿分為100分,100分為可自理;分數≥60分為輕度功能缺陷;41~59分為中度功能缺陷;21~40分為重度功能缺陷;0~20分為極重度功能缺陷。
1.4 統計學方法 采用SSPS 21.0統計軟件分析,計數資料數據用率表示,χ2值檢驗,計量資料數據用(±s)表示,t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者平衡功能比較 干預后觀察組TCT、BBS評分高于對照組,SCP評分低于對照組,差異有統計學意義(P<0.05)。見表1。
2.2 兩組患者下肢運動功能、生活能力比較 干預后觀察組FMA-LE、FAC、MBI 評分均高于對照組,差異有統計學意義(P<0.05)。見表2。
表1 兩組患者平衡功能比較(±s) 單位:分
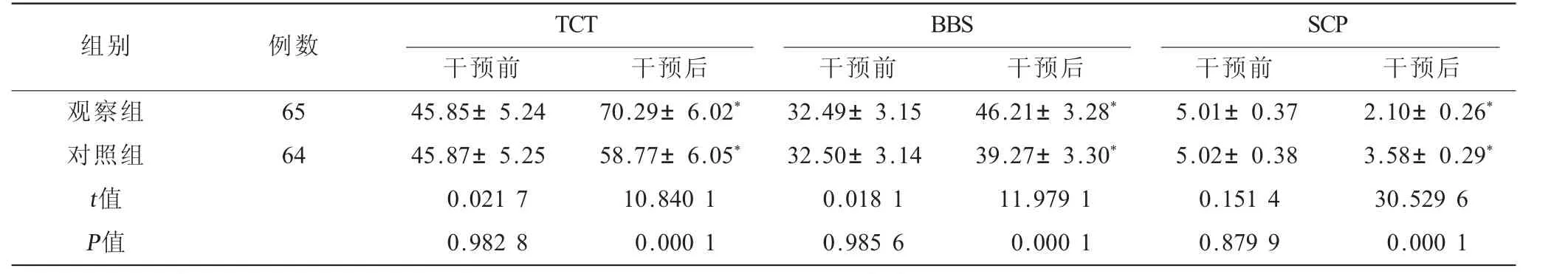
表1 兩組患者平衡功能比較(±s) 單位:分
注:TCT=軀干控制能力測試量表,BBS=Berg平衡功能量表,SCP=對側傾斜量表;與干預前比較,*P<0.05。
TCT BBS SCP干預前 干預后 干預前 干預后 干預前 干預后觀察組 65 45.85±5.24 70.29±6.02* 32.49±3.15 46.21±3.28* 5.01±0.37 2.10±0.26*對照組 64 45.87±5.25 58.77±6.05* 32.50±3.14 39.27±3.30* 5.02±0.38 3.58±0.29*t值 0.021 7 10.840 1 0.018 1 11.979 1 0.151 4 30.529 6 P值 0.982 8 0.000 1 0.985 6 0.000 1 0.879 9 0.000 1組別 例數
表2 兩組患者下肢運動功能、生活能力比較(±s) 單位:分
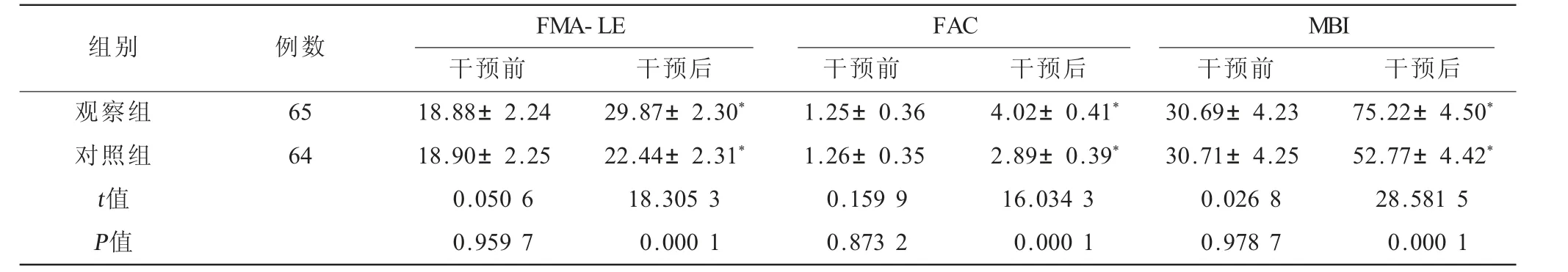
表2 兩組患者下肢運動功能、生活能力比較(±s) 單位:分
注:FMA-LE=Fugl-Meyer評定量表,FAC=功能性步行量表,MBI=改良Barthel指數;與干預前比較,*P<0.05。
FMA-LE FAC MBI干預前 干預后 干預前 干預后 干預前 干預后觀察組 65 18.88±2.24 29.87±2.30* 1.25±0.36 4.02±0.41* 30.69±4.23 75.22±4.50*對照組 64 18.90±2.25 22.44±2.31* 1.26±0.35 2.89±0.39* 30.71±4.25 52.77±4.42*t值 0.050 6 18.305 3 0.159 9 16.034 3 0.026 8 28.581 5 P值 0.959 7 0.000 1 0.873 2 0.000 1 0.978 7 0.000 1組別 例數
3 討論
腦卒中后傾斜綜合征是體位控制障礙癥,機體對被動姿勢校正存在較大抵抗性。發病機制較為復雜,可能是頂區、顳上回與感覺前庭皮質網絡相關,投射纖維至外側丘腦內囊部位與姿勢控制有關;上述部位受損傷時會發生主觀垂直感知覺障礙,使軀干傾斜于患側,出現抵抗身體重心向健側矯正。TOT模式訓練是基于運動學習理論和運動控制的系統性訓練模式,患者通過反復強化和主動參與訓練,可加快建立大腦側支循環,使腦卒中病灶周圍組織重新組織和健側大腦細胞代償,促進運動能力的形成,使患者患側肢體功能恢復[4]。TOT訓練進行雙橋運動,可有效鍛煉髂腰肌力量,促進髖關節的伸展控制力,提高膝關節和髖關節的穩定性,為站立和步行做準備,有利于糾正患者傾斜步態;通過邁步、退步訓練可使下肢內收外展的控制力增強,下肢肌肉收縮負荷能力和關節力矩提高,加強下肢本體感覺,促進踝關節、膝關節、髖關節部位的協調能力,進而改善了患者下肢運動功能[5-6]。對照組單獨采用TOT模式訓練可改善患者下肢運動能力,但對平衡功能改善效果不顯著。
本研究顯示,觀察組TCT、BBS、SCP、FMA-LE、FAC、MBI評分均優于對照組,提示經基于TOT訓練模式下MVF訓練可提高患者平衡功能和下肢運動功能,有效改善日常生活自理能力。MVF訓練是根據平面鏡成像,將健側肢體活動反射于患側,使患者健側活動畫面想象為患側活動,進而誘發患側肢體活動[7]。在TOT訓練模式下MVF訓練可激活鏡像神經元,使患肢盡可能地完成健肢給予的制定動作,利用幻想所供給的視覺反饋使大腦同時控制雙側肢體,可激活運動神經傳導通路,刺激患肢活動的鏡像神經元,加快大腦功能重塑,進而提升患肢運動功能[8]。在進行MVF訓練時可產生視覺錯覺,可提高患肢存在的意識,使大腦生成“使用- 依賴性”功能,可促進雙側肢體同時運動,利于機體兩大腦半球間相互抑制作用減低,并促進平衡功能恢復[9]。觀察組基于TOT訓練模式下MVF訓練,通過經運動訓練融入于特定任務中,激活患側肢體的肌肉期前收縮,同時達到適宜內部、外部反饋,提高患者肢體控制能力;激活鏡像神經元影響患者運動學習過程,加強其動作執行相應神經元興奮性,利于提高患側肢體執行能力,進而提升患者日常生活能力[10]。
綜上所述,基于TOT訓練模式下MVF訓練對老年腦卒中后傾斜綜合征患者進行干預,可有效改善患者下肢運動功能和平衡功能,提高日常生活自理能力。

