老年經(jīng)皮穿刺椎體成形術(shù)治療骨質(zhì)疏松性胸腰段壓縮骨折的效果
康昭河 李增春 周宇 周剛 劉術(shù)樟 姚磊 王善金
(1上海市東方醫(yī)院吉安醫(yī)院,江西 吉安 343000;2上海市東方醫(yī)院)
脊柱最主要的受力點(diǎn)為胸腰段,該部位發(fā)生骨折的概率極高,而老年人群因發(fā)生骨質(zhì)疏松概率高,更易出現(xiàn)骨質(zhì)疏松性胸腰段壓縮骨折(OTCF)。同時(shí),老年人群合并基礎(chǔ)疾病較多,發(fā)生OTCF后不僅威脅其身體健康,且會(huì)影響晚期生存質(zhì)量〔1〕。手術(shù)治療OTCF有一定的價(jià)值,但老年人耐受性較差,傳統(tǒng)切開復(fù)位內(nèi)固定術(shù)治療創(chuàng)傷較大〔2〕,部分患者無(wú)法耐受或難以堅(jiān)持到治療結(jié)束,影響預(yù)后〔3〕。經(jīng)皮穿刺椎體成形術(shù)(PVP)在臨床逐漸開展起來(lái),有報(bào)道〔4~6〕發(fā)現(xiàn)相比藥物治療可取得更好的效果,但在基層醫(yī)院PVP還未能廣泛開展。本文擬分析基層醫(yī)院應(yīng)用PVP治療老年OTCF患者的臨床效果。
1 資料與方法
1.1一般資料 選擇上海市東方醫(yī)院吉安醫(yī)院2015年1月至2019年1月收治的老年OTCF患者94例。納入標(biāo)準(zhǔn):有完整資料,確診滿足OTCF診斷標(biāo)準(zhǔn)〔7〕,簽署知情同意書。排除標(biāo)準(zhǔn):手術(shù)禁忌證,嚴(yán)重心、肝、腎等病變;精神異常。根據(jù)治療方案不同分為傳統(tǒng)手術(shù)組(n=44)與PVP組(n=50)。傳統(tǒng)手術(shù)組男24例,女20例;年齡55~84歲,平均(66.8±2.3)歲;骨質(zhì)疏松病程1~14年,均值(5.6±1.3)年。PVP組男28例,女22例;年齡55~85歲,平均(66.5±2.9)歲;骨質(zhì)疏松病程1~15年,平均(5.9±1.1)年。兩組性別、年齡、病程差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2方法
1.2.1傳統(tǒng)手術(shù)組 采用傳統(tǒng)切開復(fù)位內(nèi)固定治療,全麻,俯臥位,從病椎棘突中心行切口,長(zhǎng)8~10 cm,剝離骶棘肌,以拉鉤往兩側(cè)牽開,使得病椎與上下正常棘突及椎板等充分顯露,從病椎上下植入導(dǎo)針4枚,經(jīng)C型臂X線機(jī)引導(dǎo)下對(duì)進(jìn)釘方向與長(zhǎng)度進(jìn)行調(diào)整,安裝釘棒系統(tǒng),撐開復(fù)位,透視滿意則旋緊螺絲,逐層縫合及加壓包扎。
1.2.2PVP組 接受PVP治療,根據(jù)術(shù)前檢查與患者耐受情況選擇全麻或局麻,俯臥位,腹部懸空。C型臂X線機(jī)引導(dǎo)下,從雙側(cè)或單側(cè)椎弓根外入路穿刺,胸椎處實(shí)施肋橫突關(guān)節(jié)間隙入路,維持穿刺針頭矢狀位X線上在椎體前1/4。順著穿刺通路,緩慢注入骨水泥,根據(jù)術(shù)中透視,每個(gè)椎體2.5~5.0 ml。透視下見骨水泥均勻雙向彌散于椎體后,將穿刺通路取出,消毒加壓包扎。
1.3觀察指標(biāo) 記錄并分析組間手術(shù)時(shí)間、術(shù)中出血量、并發(fā)癥,同時(shí)測(cè)定術(shù)前、術(shù)后疼痛視覺模擬評(píng)分法(VAS)評(píng)分〔8〕、椎體前緣高度及Cobb角。VAS評(píng)分總分0~10分,0分為完全無(wú)痛,10分為劇烈疼痛,無(wú)法忍受,評(píng)分越高疼痛越嚴(yán)重。
1.4統(tǒng)計(jì)學(xué)分析 采用SPSS23.0軟件進(jìn)行χ2檢驗(yàn)、t檢驗(yàn)。
2 結(jié) 果
2.1兩組手術(shù)時(shí)間、術(shù)中出血量比較 PVP組手術(shù)時(shí)間更短,術(shù)中出血量更少,與傳統(tǒng)手術(shù)組對(duì)比差異顯著(P<0.05),見表1。
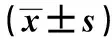
表1 兩組手術(shù)時(shí)間、術(shù)中出血量比較
2.2兩組術(shù)前、術(shù)后疼痛VAS評(píng)分、椎體前緣高度及Cobb角比較 兩組術(shù)前疼痛VAS評(píng)分、椎體前緣高度及Cobb角差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),術(shù)后PVP組疼痛VAS評(píng)分更低、椎體前緣高度更高、Cobb角更低,與傳統(tǒng)手術(shù)組對(duì)比差異顯著(P<0.05),見表2。

2.3兩組并發(fā)癥比較 兩組均有并發(fā)癥,但無(wú)明顯差異(P>0.05),見表3。

表3 對(duì)兩組并發(fā)癥對(duì)比〔n(%)〕
3 討 論
老年人極易出現(xiàn)骨質(zhì)疏松,且骨質(zhì)疏松會(huì)加重骨質(zhì)脆性,導(dǎo)致骨質(zhì)密度不斷下降,同時(shí)增加骨折發(fā)生率〔9〕。老年人屬于骨質(zhì)疏松主要發(fā)病群體,經(jīng)骨質(zhì)疏松影響,老年人運(yùn)動(dòng)受到影響,容易發(fā)生骨折,給原本行動(dòng)不便的老年人帶來(lái)了更多麻煩〔10〕。有關(guān)文獻(xiàn)〔11〕中發(fā)現(xiàn)近幾年我國(guó)老齡化加劇,老年OTCF發(fā)病人數(shù)不斷增多,嚴(yán)重影響了老年人晚期生存質(zhì)量,需引起重視。手術(shù)治療是當(dāng)前相對(duì)有效的手段,如C型臂X線機(jī)引導(dǎo)下PVP手術(shù),使得操作更準(zhǔn)確,提高預(yù)后。但這方面的研究在基層醫(yī)院并不多見,我院作為基層醫(yī)院,這種療法逐漸開展起來(lái),受到了醫(yī)患認(rèn)可。
傳統(tǒng)手術(shù)切開復(fù)位內(nèi)固定術(shù)治療創(chuàng)傷較大,一些老年患者無(wú)法耐受,難以堅(jiān)持治療,且并發(fā)癥較多,術(shù)后恢復(fù)慢,影響患者早期康復(fù)訓(xùn)練。PVP治療是一種微創(chuàng)技術(shù),可有效緩解疼痛不適,促進(jìn)椎體高度恢復(fù),使得患者術(shù)后更早下床活動(dòng)鍛煉,避免長(zhǎng)期臥床所致并發(fā)癥,另外縮短手術(shù)時(shí)間,可減少手術(shù)期間帶來(lái)的不良反應(yīng)〔12〕。但有報(bào)道指出這種方式治療可能導(dǎo)致骨水泥滲漏與鄰近椎體骨折等發(fā)生,而傳統(tǒng)手術(shù)治療并無(wú)這類并發(fā)癥,為此需引起重視。從部分隨訪患者來(lái)看,相比傳統(tǒng)手術(shù)治療,PVP治療后長(zhǎng)期隨訪期間可能出現(xiàn)復(fù)發(fā),可能在于和強(qiáng)化過的椎體及鄰近椎體彈性模量相比較差,極易出現(xiàn)上下切割,加上椎體高度恢復(fù)不足,后凸畸形矯正不佳,從而出現(xiàn)上下椎體應(yīng)力過度集中,更易再發(fā)骨折〔13~15〕。本研究不足之處:樣本量較小,且未能進(jìn)行長(zhǎng)達(dá)1年以上的隨訪,有待在以后的研究探索中以大樣本、長(zhǎng)時(shí)間隨訪比較。
綜上,老年OTCF患者應(yīng)用PVP相比傳統(tǒng)手術(shù)治療,可以縮短手術(shù)時(shí)間,減少出血量,且可更好地改善患者的疼痛癥狀、椎體前緣高度及Cobb角,并發(fā)癥少。

