脛骨橫向骨搬移微血管網再生技術在糖尿病足治療中的臨床應用研究
鄒可安,林金貴,吳學軍,謝飛,林世備
福州市第二醫院外科,福建福州 350007
糖尿病足(DF)主要是指由于糖尿病引起下肢遠端神經異常及不同程度的周圍血管病變,使得足部出現感染、潰瘍、深部組織出現破壞,是導致糖尿病患者致殘、致死的嚴重慢性并發癥[1]。 目前臨床發病率較高,治療較為困難,但治療效果并不理想,患者截肢率高,截止后病死率高達50%,已經成為臨床高度關注的疾病[2]。后期出現的射頻消融術、血管腔內支架植入等,手術費用較高,手術難度較大,創傷較大,治療效果并不理想[3]。脛骨橫向骨搬移微血管網再生是后期出現的新型治療措施,能夠從根本上解決肢體組織缺血壞死,達到理想的治療效果,近年來不斷在臨床獲得認可,該文通過將該項治療納入研究,選擇該院2019 年12 月—2020 年5月期間收治的糖尿病足40 例作為研究對象,旨在改善患者癥狀,縮小潰瘍面積,現報道如下。
1 資料與方法
1.1 一般資料
將40 例該院收治的糖尿病足患者納入研究,由于治療措施不同分為兩組,各20 例。 納入標準:①均符合1999 年WHO 關于糖尿病診斷標準[4];②患者創面未累及踝部;③均愿意配合該文研究,經過倫理委員會批準;④均知曉該文研究其愿意參加。 排除標準:①近期出現糖尿病酮癥酸中毒等嚴重糖尿病并發癥;②患肢小腿皮膚有破損;③肝腎功能異常。其中對照組:男性11 例,女性 9 年;年齡 50~71 歲,平均年齡為(64.25±4.21)歲;左側 10 例,右側 10 例;病程7~20 年,平均病程為(12.25±3.47)年。 研究組:男性 12 例,女性 8 年;年齡 50~71 歲,平均年齡為(64.12±4.32)歲;左側 11 例,右側 9 例;病程 7~20 年,平均病程為(12.21±3.34)年。 上述患者基本資料差異無統計學意義(P>0.05),具有可比性。
1.2 方法
所有患者入院后均進行詳細專科檢查,進行下肢血管造影與血管彩超,監測患者血糖,伴有感染的患者進行創面分泌物細菌培養基藥敏試驗,根據藥敏試驗結果實施抗感染治療,并給予改善微循環、糾正低蛋白血癥等對癥治療。
對照組行開放性清創術,加強全身營養支持,必要時輸血、補充蛋白質。 控制血糖:控制飲食;術前1~2 周應用普通胰島素,促使患者空腹血糖穩定在8 mmol/L。抗感染:頭孢唑林、左氧氟沙星聯合用藥1 周;頭孢過敏者換用克林霉素,根據藥敏反應再加用1 種藥物,用藥3~5 d。行硬膜外麻醉。手術要點:①徹底清創:整個清創過程要求嚴格無菌,對患者的污染及感染部位進行徹底清創:切除壞死組織時盡量使用手術刀銳性切割,無需使用電刀;若需電凝止血,則使用雙極電凝;嚴密止血,以防血腫;切除深部壞死組織及壞死腔。 ②充分引流:充分止血后傷口可打開,或松開縫合幾針,無需嚴密縫合;創面較大者可進行持續沖洗,連接負壓封閉引流(VSD)裝置,創面使用敷料覆蓋。
研究組采取脛骨橫向骨搬移微血管網再生技術治療, 在硬要聯合麻醉下, 取脛骨結節下5 cm 作為起始點,沿脛骨棘內側做長約10~12 cm 弧形切口,切口頂點的垂直距離約3 cm,逐層切開各層組織至骨膜,于脛骨內側選取骨搬移骨窗范圍約10 cm×2 cm, 沿骨窗界限矩形切開骨膜,保留骨膜窗外側的骨膜,掀開骨膜,于骨窗內選取合適位置擰入2 枚直徑3 mm 的骨搬移針,用于搬移骨塊,再沿脛骨內膜切開骨膜,保留外側骨膜完整不受破壞,用鉆頭和擺鋸分離骨搬移骨塊,注意不要損傷骨髓腔內骨髓,使其形成可活動的骨瓣,在骨窗近、遠端脛骨側各擰入2 枚直徑為4 mm 的外固定針,安裝并調整脛骨搬移架并擰入針夾,逐層縫合骨膜、皮下組織及皮膚。 術后第5 天對骨窗進行橫向搬移,往外搬移1 mm/d,分4 次完成,搬移2 周后維持3 d,復查X 線片,再往回搬移 1 mm/d,分 4 次完成,4 周后搬回原位,再次復查X 線片。 術后嚴密監測控制血糖,積極抗感染、營養支持,傷口間斷換藥,并消毒治療。
1.3 觀察指標
潰瘍愈合指標: 測量治療前后患肢潰瘍面積數值變化情況[5]。
皮膚溫度檢測:室溫19~27℃,患者脫去雙襪,坐或平躺在床上,雙下肢放平。用數字溫度計分別測量:側趾間、足背及胭窩處的皮膚溫度[6]。
記錄兩組患者生活質量量表(GQOL-74),包括心理功能、物質生活、軀體功能、社會功能,單項目滿分均為100 分,得分越高患者生活質量越好[7]。
1.4 統計方法
采用SPSS 18.0 統計學軟件予以數據處理,計量資料以()表示,行 t 檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者治療前后患肢潰瘍面積對比
治療前兩組患者患肢潰瘍面積差異無統計學意義(P>0.05),治療后研究組患肢潰瘍面積少于對照組,差異有統計學意義(P<0.05),見表 1。
表1 兩組患者治療前后患肢潰瘍面積對比[(),cm2]

表1 兩組患者治療前后患肢潰瘍面積對比[(),cm2]
組別 治療前 治療后對照組(n=20)研究組(n=20)t 值P 值60.54±5.54 60.04±6.69 0.257 0.798 45.54±4.54 22.41±3.05 18.913 0.004
2.2 手術前后患肢皮膚溫度變化
術前兩組患者患肢溫度差異無統計學意義(P>0.05),術后1 周研究組溫度高于對照組,差異有統計學意義(P<0.05),見表 2。
2.3 治療前后兩組患者生活質量評分對比
治療前兩組患者生活質量評分差異無統計學意義(P>0.05),治療后研究組高于對照組,差異有統計學意義(P<0.05),見表 3。
表2 兩組患者手術前后患肢皮膚溫度變化對比[(),℃]
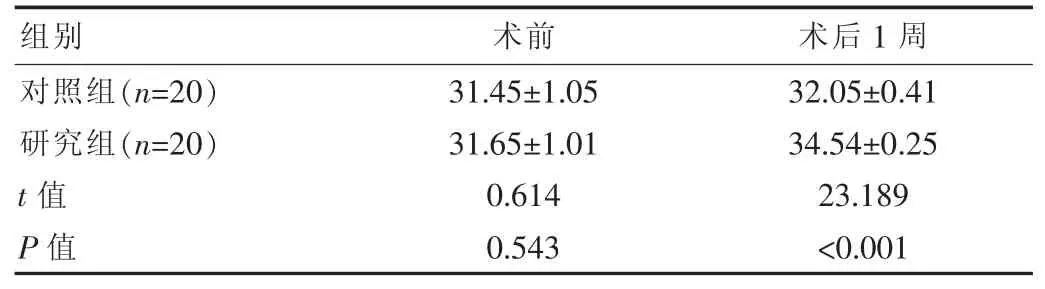
表2 兩組患者手術前后患肢皮膚溫度變化對比[(),℃]
組別 術前 術后1 周對照組(n=20)研究組(n=20)t 值P 值31.45±1.05 31.65±1.01 0.614 0.543 32.05±0.41 34.54±0.25 23.189<0.001
表3 治療前后兩組患者生活質量評分對比[(),分]

表3 治療前后兩組患者生活質量評分對比[(),分]
組別對照組(n=20)研究組(n=20)t 值P 值心理功能 物質生活 軀體功能 社會功能治療前 治療后 治療前 治療后 治療前 治療后 治療前 治療后59.23±6.32 59.34±6.34 0.055 0.956 63.45±7.12 76.34±6.23 6.093<0.001 56.43±8.34 56.21±8.45 0.083 0.934 66.67±6.34 76.32±5.45 5.162<0.001 55.34±6.45 55.12±6.23 0.110 0.913 65.34±6.43 80.45±5.34 8.085<0.001 63.45±6.11 63.43±6.32 0.010 0.992 70.43±6.34 80.54±5.32 5.463<0.001
3 討論
糖尿病足具有較高的致殘率及致死率,是糖尿病患者住院的主要原因,主要是由于神經缺血性潰瘍,在糖尿病相關的遠端截肢中,有85%的患者是出現在足部潰瘍后[8]。 傳統治療措施一般在于控制患者血糖、積極抗感染、改善患者微循環并局部清創換藥,定期進行足部護理。 近幾年,隨著封閉負壓引流技術(VSD)在潰瘍創面的不斷應用,創面愈合速度明顯提高,但其無法改善患肢血運,無法避免再次出現潰瘍[9]。
隨著脛骨橫向骨搬移微血管網再生技術的出現,給活體組織持續、穩定的牽伸,并刺激激活某些組織細胞的再生,控制牽拉的張應力,具有重要意義[10]。該文通過將該項治療納入研究,結果顯示:治療前兩組患者生活質量評分差異無統計學意義(P>0.05),治療前兩組患者患肢溫度差異無統計學意義(P>0.05),術后研究組患肢潰瘍面積少于對照組,治療后研究組生活質量評分高于對照組,術后1 周研究組患肢溫度高于對照組(P<0.05)。能夠看出研究組出現治療效果更為理想,脛骨橫向骨搬移微血管網再生技術,將其納入血栓閉塞性脈管炎治療中,術中血管造影顯示,末梢血管系統再生療效理想,術后使用外固定架緩慢持續牽伸骨窗,能夠調動組織自然修復潛能,使得細胞增殖與生物合成收到激發,組織新陳代謝更加活躍,尤其是毛細血管獲得同步生長[11]。早期就有研究發現,給活體組織持續、穩定緩慢的牽伸,可刺激或激活部分組織的再生與活躍,控制牽拉的軟組織可再生,而脛骨橫向骨搬移微血管網再生技術,術后利用外固定架,能夠使得患者組織獲得良好生長。 在研究組術后造影中,未出現血管神經受壓情況,主要是由于脛前內側軟組織薄弱,術后即時進行搬移,軟組織張力較大,不利于患者愈合。王放等學者[12]研究中,所有患者均經過脛骨骨搬運治療,14 例患者足部潰爛得到愈合,1 例患者保肢失敗,隨后行截肢處理,證實了脛骨橫向骨搬運技術可重建血運,并促進糖尿病足創面愈合。
綜上所述,對于糖尿病足可實施脛骨橫向骨搬移微血管網再生技術,可有效促進創面愈合,并改善患者生活質量,縮小潰瘍面積,術后情況較為理想,值得應用。

