彩色多普勒超聲評估成年煙霧血管病患者聯合血管重建術前后顳淺動脈血流變化*
周琛云 何英 杜蘭鑫 徐子林 劉翼 甘奇 文曉蓉
(四川大學華西醫院 1.超聲醫學科;2.臨床醫學院;3.神經外科,四川 成都 610041)
煙霧血管病(Moyamoya Angiopathy,MMA)是指在影像學中表現為以雙側頸內動脈末端及大腦前動脈、大腦中動脈起始部為主的顱底動脈出現慢性進行性狹窄、閉塞,并繼發顱底脆弱的新生血管網形成的一種腦血管疾病[1]。當病因不明時被稱為煙霧病(Moyamoya Disease,MMD),而當繼發于多種疾病,如鐮狀細胞貧血、1型神經纖維瘤病或顱腦放射治療時稱為煙霧綜合征(Moyamoya Syndrome)[1]。目前對于MMA沒有明確有效的藥物治療方法,顱內外血管重建手術是主要的治療方法。重建手術包括直接、間接和聯合手術三種。顳淺動脈-大腦中動脈分支(Superficial Temporal Artery-Middle Cerebral Artery Branch,STA-MCA)吻合術是最常用的直接血管重建術[2]。吻合術同時行顳肌顳淺動脈貼敷等間接血管重建術即為聯合血管重建術[3-4]。臨床認為血管重建術可有效預防癥狀性患者的腦卒中,尤其是出血性卒中的再發[5-6]。目前用于血管重建手術效果評估的影像學手段主要為數字減影血管造影(Digital Substraction Angiography, DSA)、正電子發射計算機斷層顯像、單光子發射計算機斷層顯像、CT灌注成像、CT血管成像、磁共振血管成像及灌注加權成像等,但這些檢查由于價格昂貴,檢查時間長,操作難度較大,且有輻射或有創,患者難以堅持長期隨訪[7-13]。高頻超聲的彩色多普勒模式可迅速顯示顳淺動脈的走行,頻譜多普勒模式可獲得其血流動力學的定量信息,且該檢查無創、無輻射,方便快捷,更適用于患者術后的長期隨訪,但目前將其應用于MMA的研究較少,且多為術后早期的隨訪觀察[14],缺乏術后多次、長期隨訪的結果。因此,本研究通過彩色多普勒超聲顯示聯合血管重建術術前術后患者的顳淺動脈血流動力學的動態變化,旨在探討術后更佳的隨訪策略及監測指標。
1 資料與方法
1.1 一般資料 選取2016年8月~2018年10月我院神經外科就診,經本院DSA、CT血管造影(CT Angiongraphy, CTA)或其它三級甲等醫院診斷為MMA的71例成年患者為研究對象。診斷依據為在DSA、CTA或磁共振血管造影(Magnetic Resonance Angiography, MRA)檢查中表現為頸內動脈末端的狹窄閉塞,可累及大腦中動脈、大腦前動脈起始段,基底節區出現異常血管網[1]。其中未進行手術治療者18例,僅接受顳肌貼敷術者12例,未接受超聲隨訪6例,最終納入患者34例。其中男性13例,女性21例;年齡21~55歲,平均(39±11)歲;臨床癥狀表現為腦缺血17例,腦出血7例,短暫性腦缺血發作6例,頭痛、肢體麻木或不自主抖動等4例;32例為雙側,2例為單側,就診前均未進行過類似血運重建手術。其中24例患者在本院行術前DSA檢查,根據Suzuki對患者進行病程分期[1],手術時為1期1例,2期5例,3期3例,4期1例,5期12例,6期2例。入院后該組患者均行聯合血管重建術,即STA-MCA分支吻合術及顳肌顳淺動脈貼敷術。
1.2 儀器 使用彩色多普勒超聲儀Philips IU22 (Philips Electronics N.V股份有限公司),根據顳淺動脈深度選擇L12-5或者L3-9線陣探頭進行探查。
1.3 方法 由兩名具有3年以上血管超聲檢查經驗的超聲醫生對所有患者進行顳淺動脈彩色多普勒超聲的術前(T0)評估及術后隨訪。首先經雙側耳上縱斷面尋找雙側顳淺動脈主干,隨后沿其走行向遠段進行掃查。檢查時需測量其主干管徑,觀察管壁是否存在增厚等異常表現,管腔內血流信號是否充盈良好并在動脈長軸切面采集血流頻譜,觀察頻譜形態并記錄以下定量參數:直徑(Diameter)、收縮期峰值流速(Peak Systolic Velocity,PSV)、舒張末期流速(End Diastolic Velocity,EDV)及阻力指數(Resistent Index,RI)。術后檢查時需追蹤顳淺動脈進入顱內的分支。進行多普勒測量時注意不要過度在顳淺動脈上施加壓力,正確校正多普勒角度,盡量使取樣線與血流平行且多普勒角度≤60°。術后隨訪時間分為術后10天內(T1)、術后30天(T2)、術后6月(T3)、術后12月(T4)。

2 結果
2.1 聯合血管重建術后彩色多普勒評價吻合血管通暢狀態及成功吻合血管的血流定量參數 34例患者均在T0時進行了超聲檢查,在T1時參與隨訪者25例,T2時隨訪14例,在T3時隨訪共17例,在T4時隨訪共9例(其中1例因T4時顳淺動脈主干管徑太細,無法測量)。隨訪中發現,28例患者吻合動脈保持血流通暢,其血流定量參數見表1。另6例患者吻合動脈出現異常,其中4例表現為血流束變細、走行斷續、色彩暗淡(圖1A),頻譜多普勒顯示吻合動脈流速減慢且阻力指數增高(圖1B),考慮吻合動脈節段性狹窄、閉塞可能;1例表現為術后早期(術后第17天)出現吻合口狹窄,超聲表現為骨窗區吻合動脈局部管腔狹窄,血流束明顯變細呈花色(圖1C),流速明顯加快,PSV:381 cm/s(圖1D);1例術后早期(術后第12天)出現高灌注狀態,超聲發現近段顳淺動脈明顯增粗,直徑達3.26 mm,血流量明顯增大為276 cc/min(圖1E),近吻合口處流速加快(PSV:89.2 cm/s),阻力指數明顯降低(RI: 0.31)(圖1 F)。術后共隨訪65人次。
2.2 術前、術后各不同時點雙側顳淺動脈之間的差異 術前,雙側顳淺動脈主干直徑、PSV、EDV及RI的差異無統計學意義(P>0.05)。從T1到T4,兩側PSV的差異無統計學意義,而RI的差異有統計學意義(P<0.05),手術側RI要低于對側。T1時,手術側顳淺動脈與對側顳淺動脈比較,直徑更粗,EDV更大,雙側差異有統計學意義(P<0.05)。T2及T3時,手術側顳淺動脈EDV要高于對側顳淺動脈,差異有統計學意義(P<0.05)。T4時手術側顳淺動脈直徑大于對側顳淺動脈直徑(P<0.05),見表1。
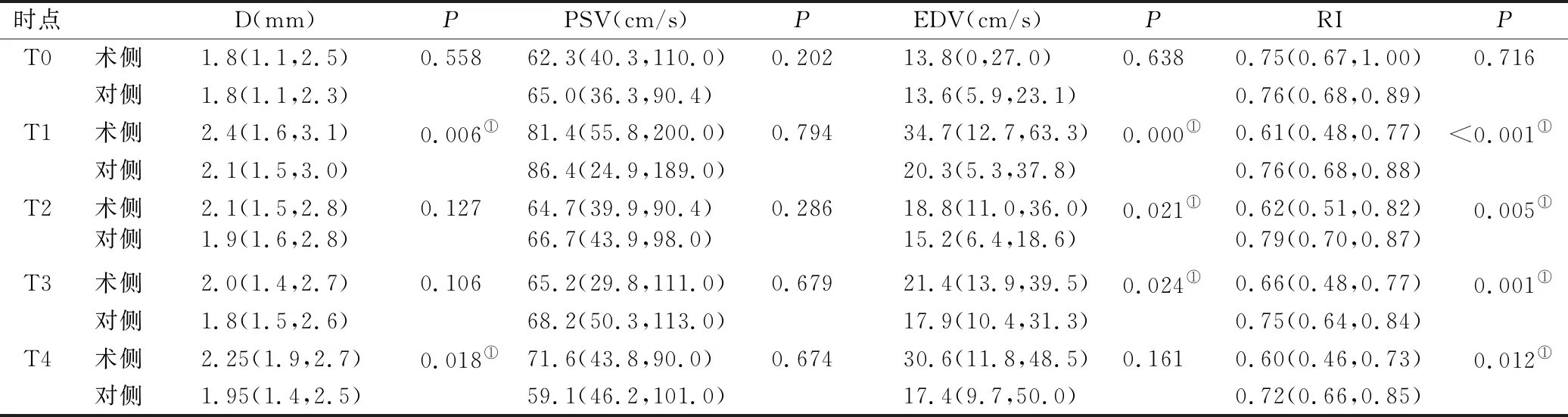
表1 28例吻合動脈血流通暢患者的手術側顳淺動脈主干直徑及血流定量參數[中位數(最小值,最大值)]
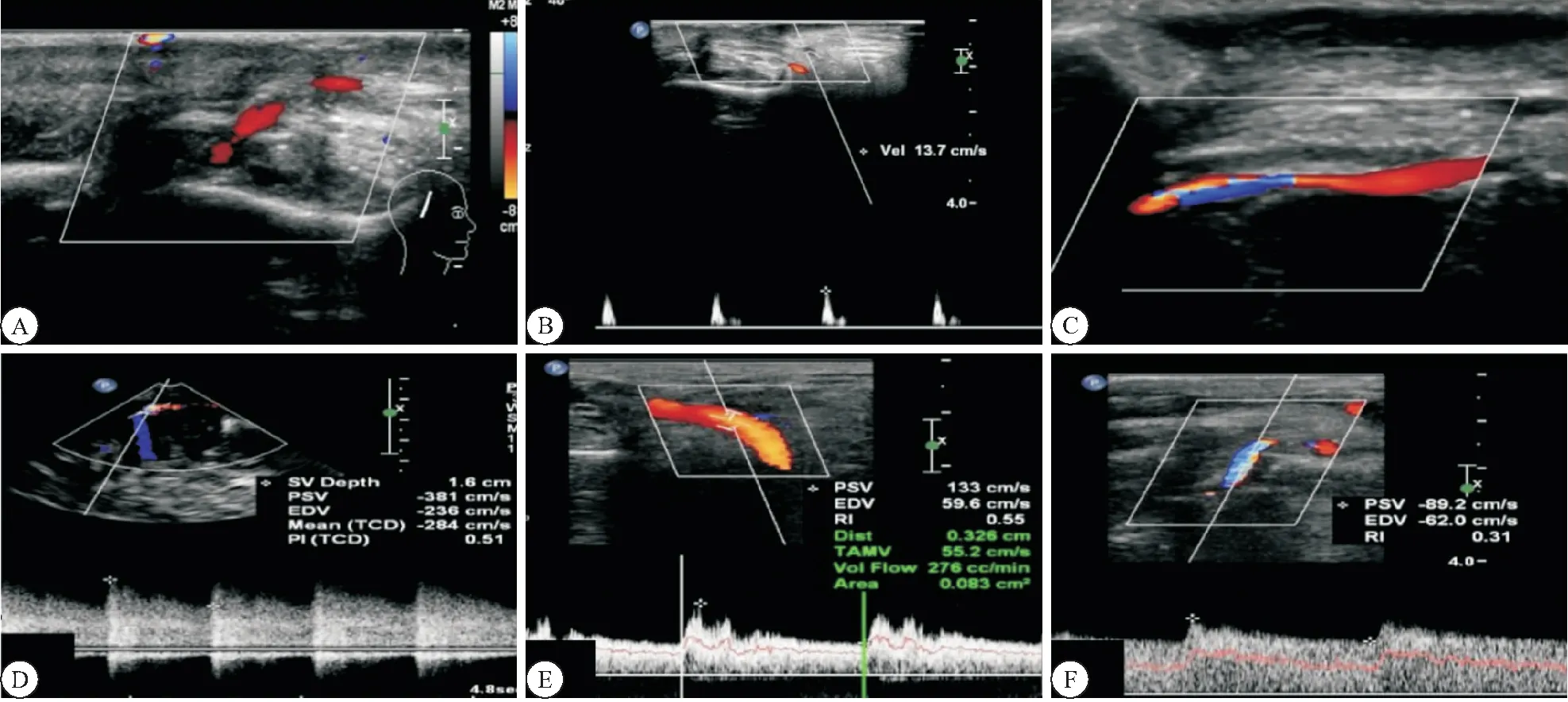
圖1 吻合動脈異常的彩色多普勒超聲表現
2.3 手術側顳淺動脈主干在不同時點的差異 各參數在5個時間點的分布差異無統計學意義(P>0.05)。顳淺動脈主干的直徑、PSV及EDV均在T1時出現一個明顯的增加,但隨后在T2時明顯下降,幾乎下降至術前水平,T2至T3時幾乎持平,從T3開始又出現一定的增加。而RI術前為0.75(0.67,1.0),術后10天內明顯下降,并在術后一年內保持平穩(0.6~0.66)。T4時為最低水平。分別比較術后各時間點與術前的差異,RI的差異有統計學意義(P<0.05)。在T1、T3及T4,顳淺動脈主干的直徑及EDV與術前比較,差異亦有統計學意義(P<0.05),見圖2。
3 討論
彩色多普勒超聲技術無創、無輻射,操作簡單,患者接受度高,是進行多種手術術后定期隨訪的最佳工具之一。Harders等[15]首先使用經顱多普勒(Tran-scranial Doppler,TCD)評估STA-MCA手術前后MCA的血流動力學改變,認為該技術可為手術療效提供可靠依據。多位學者的研究也使用超聲技術證明了術中、術后顳淺動脈血流量明顯升高,MCA流速加快,與DSA等影像學檢查結果相符[16],與臨床改善相關[17]。但使用高頻彩色多普勒超聲通過檢測顳淺動脈來評估聯合血管重建術療效并進行長期隨訪、動態觀察的研究尚較少。
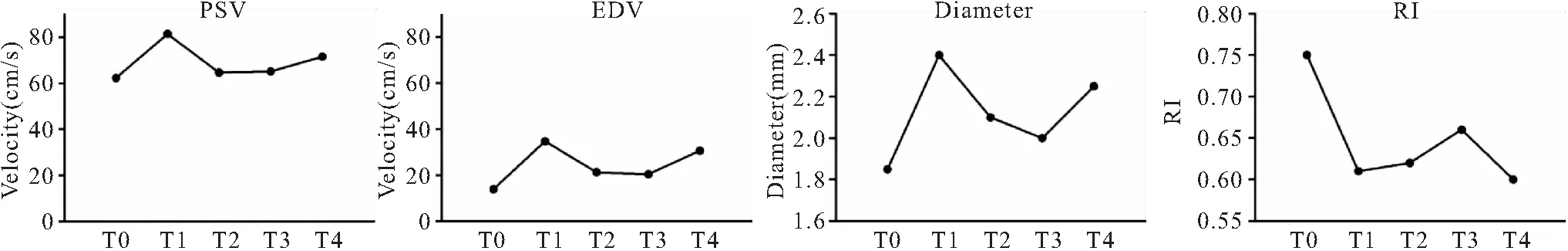
圖2 手術側顳淺動脈主干直徑及血流動力學參數在不同時間點的折線圖
本研究表明,彩色多普勒超聲可直觀顯示顳淺動脈主干的管徑,并通過彩色模式探查顳淺動脈走形,有利于發現術后顳淺動脈狹窄、閉塞等并發癥,提供比TCD更豐富的信息。另外,通過矯正角度,彩色多普勒超聲的血流動力學參數測量比TCD更準確,更接近于真實值[18]。
RI可能是聯合血管重建術后彩色多普勒超聲評估的最佳指標,與TCD一致[19]。對比手術側與對側的RI,或術后與術前RI的比較可以作為評估吻合血管通暢性。吻合血管通暢時,RI會出現明顯降低,這是由于顳淺動脈與大腦中動脈吻合后,新的血運通路直接導致手術側顳淺動脈遠段血管床供血范圍的擴大,并且更多的是顱內的血管床[20]。因此,評估顳淺動脈的RI可以間接的評估顱內的血供狀態,其評估結果與DSA結果有較好的一致性[20]。但如果患者進行了雙側的血運重建術,則雙側顳淺動脈主干都會出現RI的降低,此時血運改變更復雜,不宜再進行雙側的對比了。而術后手術側顳淺動脈主干與對側相比,PSV的差異無統計學意義,兩者均出現了明顯的流速加快,因此不能通過與對側峰值流速的對比來進行手術側效果的評估。
STA-MCA吻合術后顳淺動脈的直徑及血流速度參數均在14天時明顯升高,并在術后3個月~2年保持較穩定的狀態[21]。本研究中,聯合血運重建術后顳淺動脈的改變并不是隨時間而遞增的,而呈現波動性,與既往研究結果不完全一致,考慮是因為本研究在術后選擇了術后10天及術后30天這兩個相近的時間點進行觀察,所以顯示出了明顯的波動性,與Fujimoto 等[22]在直接血管重建術后早期隨訪的研究具有類似的趨勢。術后顳淺動脈的各參數均出現了兩個峰值,第一個峰值為術后第一次隨訪時,第二個峰值為術后1年時,而在術后30天~6月為低谷期。也就是說,術后10天時顳淺動脈的PSV、EDV及直徑的升高、RI的降低最為明顯,但在術后30天時上述參數并沒有繼續保持這種狀態,而是出現了明顯的反彈,尤其是PSV、EDV,幾乎回到了術前的狀態。隨后顳淺動脈主干直徑、PSV、EDV又緩慢升高,RI波動下降,在術后1年時才又達到了第二個峰值。因此本研究認為,術后10天時的第一個峰值狀態為STA-MCA直接血運重建術立即改善了缺血半球的血供的效果,與既往研究一致[23-24]。而第二個峰值則可能是間接血管重建術帶來的收益,兩個峰值之間會出現一個類似于術前供血狀態的低谷。因此,術后30天~6月應該重視患者的隨訪,及時進行藥物的調整,防止在此期間出現腦卒中的再發。而對于血管重建術的遠期效果,則需要更長時期的隨訪,觀察顳淺動脈是否能持續帶來血供的增加。
本研究尚存在一定的局限性。首先樣本量較小,并且由于各種原因,患者未能在各個時間點均參與隨訪,導致數據完整性欠佳,后續將繼續擴大樣本量,完善隨訪計劃進行進一步的研究。CTP是一種定量評價手段,能提供腦血流量、腦血容量、平均通過時間和達峰時間等腦灌注定量參數[25]。已有研究證明,TCD檢測顳淺動脈的早期定量分析與CTP具有良好的一致性[20],如將顳淺動脈的超聲血流動力學信息與CTP的腦灌注信息結合起來,可能對臨床準確評估與決策有更大的價值。
4 結論
本研究結果顯示,顳淺動脈彩色多普勒超聲可為成年MMA患者聯合血管重建術后的血流動力學變化提供定量數據,并初步證實RI可能為彩色多普勒超聲術后隨訪的最佳監測指標,術后1月至半年間的隨訪以及1年后的堅持隨訪可能更有臨床價值。另外,顳淺動脈彩色多普勒超聲操作簡單,無輻射無創傷,并可用于床旁評估,可在臨床進一步推廣。

