三種抗病毒方案對普通型新型冠狀病毒肺炎治療效果的比較
鄧吉坤 王杰 尹義平 朱建勇
1十堰市人民醫院 湖北醫藥學院附屬人民醫院呼吸內科Ⅱ病區,十堰442000;2湖北醫藥學院藥學院生物醫學工程學院,十堰442000
新型冠狀病毒肺炎 (COVID-19)是目前在世界范圍內廣泛傳播的傳染性疾病,溯源尚不清晰,各機構對其命名至今尚不統一[1-2]。但較為肯定的是新型冠狀病毒與嚴重急性呼吸綜合征冠狀病毒(severe acute respirator y syndro me coronavir us,SARS-Co V)[3]、中東呼吸系統綜合征冠狀病毒(Middle East respiratory syndr o me coronavir us,MERS-Co V)[4]基因序列均有著較高同源性。目前中國境內疫情雖得到初步控制,但國外仍處于擴散勢態,對全世界人民的生命健康、經濟發展、社會穩定帶來極大威脅。對COVID-19 確診患者的救治是疫情防控的重要環節。而COVID-19 作為一種病毒感染所致的疾病,抗病毒藥物的使用對其治療具有重要意義。自《新型冠狀病毒肺炎診療方案(試行第六版)》[5]發布,一直到《新型冠狀病毒肺炎診療方案(第八版)》[6],α-干擾素、洛匹那韋/利托那韋、阿比多爾3種藥物都被推薦為COVID-19抗病毒治療藥物。但上述幾種藥物作用機制各不相同,藥物間的相互作用、聯合用藥方案的選擇等有待進一步研究。臨床實際治療過程中治療方案的制定更多依賴于一線醫師的臨床經驗,而缺乏相對統一的標準。基于此現狀,本研究通過回顧性分析十堰市第二救治醫院收治的84例普通型COVID-19患者的臨床、影像學、檢驗學資料,比較α-干擾素+洛匹那韋/利托那韋+阿比多爾、α-干擾素+洛匹那韋/利托那韋、α-干擾素+阿比多爾3種方案在治療效果、不良反應發生方面的差異,以期為COVID-19的臨床救治提供一定借鑒。
1 對象與方法
1.1 研究對象 收集十堰市第二救治醫院2020年2月3日至3月7日收治的84例普通型COVID-19患者。其中男性48例,女36例。年齡 (44.21±13.58)歲,年齡范圍為20~75歲。所有研究對象的診斷、分型及藥物用法均以國家衛生健康委員會發布的 《新型冠狀病毒肺炎診療方案 (試行第六版)》[6]為參照,所有納入研究的對象使用各分組所對飲案治療時間至少為1周。本研究為回顧性研究,符合《赫爾辛基宣言》的原則。
1.2 資料收集及分組 (1)按治療過程中所使用的抗病毒方案分為3組,其中使用α-干擾素+洛匹那韋/利托那韋+阿比多爾抗病毒治療的29 例為組1,使用α-干擾素+洛匹那韋/利托那韋抗病毒治療的49例為組2、使用α-干擾素+阿比多爾抗病毒治療的6例為組3。(2)收集資料包括一般情況(包括性別、年齡、自出現癥狀至接受治療的時間、肺炎嚴重指數、伴隨基礎病情況),臨床效果(住院時間、主要癥狀緩解時間),影像學改善情況(肺部感染灶開始吸收時間、肺部病灶完全吸收比率),鼻/咽拭子新型冠狀病毒核酸轉陰時間,不良反應發生情況(胃腸道癥狀發生情況、肝功能受損情況、腎功能受損情況、心肌受損情況)。(3)伴隨基礎病包括糖尿病、冠狀動脈粥樣硬化性心臟病、肺部基礎病三類疾病。其中肺部基礎病由于伴發人數少,無法進一步進行亞組分析而合并研究。根據所納入研究對象實際情況,包含COPD、支氣管擴張、間質性肺疾病3種常見肺部慢性病。(4)所有研究對象首次復查胸部CT 時臨床癥狀需明顯好轉,有發熱癥狀者至少體溫恢復正常3 d之后行首次復查CT,根據臨床醫師經驗酌情安排后續復查時間,直至急性滲出性病變明顯改善。所有研究對象首次復查核酸時間為臨床癥狀明顯好轉后,且胸部CT 提示急性滲出性病變明顯改善,其中發熱患者至少體溫恢復正常3 d之后;如首次復查核酸陰性則間隔24 h再次復查,如結果陽性則由臨床醫師根據經驗酌情安排復查時間,直至連續2次復查核酸結果陰性。
1.3 統計學分析 采用SPSS 23.0軟件進行統計分析。多組間計量資料比較方差齊次的,采用單因素方差分析,LSD 法進行組間兩兩比較;多組間計量資料比較方差非齊次的,選擇Kr uskal-WallisH進行比較,并進一步選擇Nemenyi檢驗進行組間兩兩比較。文中成組設計R×C 表均符合條件,采用Pearsonχ2檢驗,并進一步選用Bonferroni法進行組內兩兩比較。P<0.05為差異有統計學意義。
2 結果
2.1 基本資料 本研究共收集84 例患者相關資料,經統計學分析,各組性別分布、年齡分布、自出現癥狀至接受治療的時間、肺炎嚴重指數評分、伴隨基礎病情況比較,差異均無統計學意義 (P值均>0.05),見表1。
2.2 臨床療效
2.2.1 住院時間及主要癥狀緩解時間 3組患者住院時間先采用Kr uskal-WallisH比較,差異有統計學意義 (F=15.662,P<0.05)。進一步選擇Ne menyi檢驗方法進行組間兩兩比較,結果提示組3住院時間短于組1 (χ2=11.01,P<0.05)及組2 (χ2=9.08,P<0.05);組1、組2住院時間比較,差異無統計學意義 (χ2=0.33,P>0.05)。各組主要癥狀緩解時間分布比較,差異無統計學意義 (F=3.142,P>0.05)。進一步用Ne menyi檢驗方法進行組間兩兩比較,結果提示3組間患者住院時間兩兩比較差異均無統計學意義(P值均>0.05)。見表2。
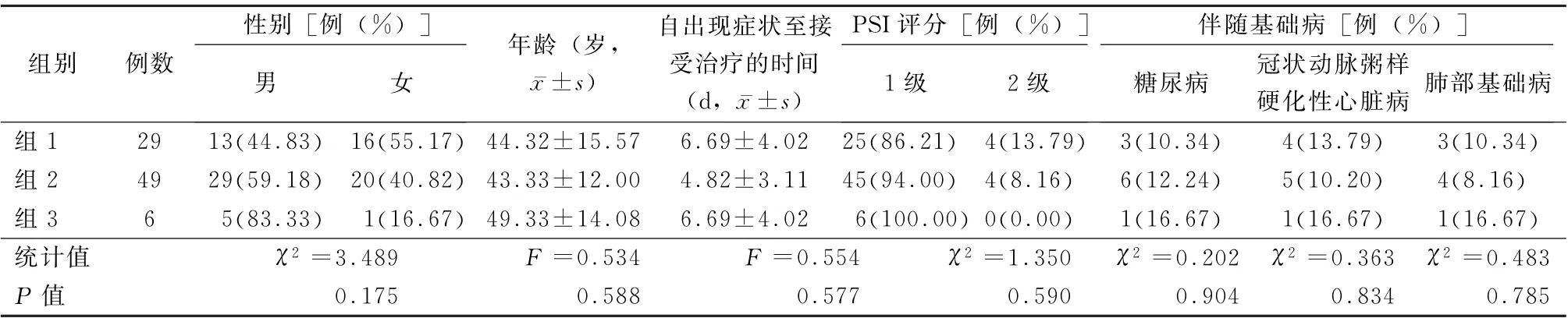
表1 各組患者的一般情況分析
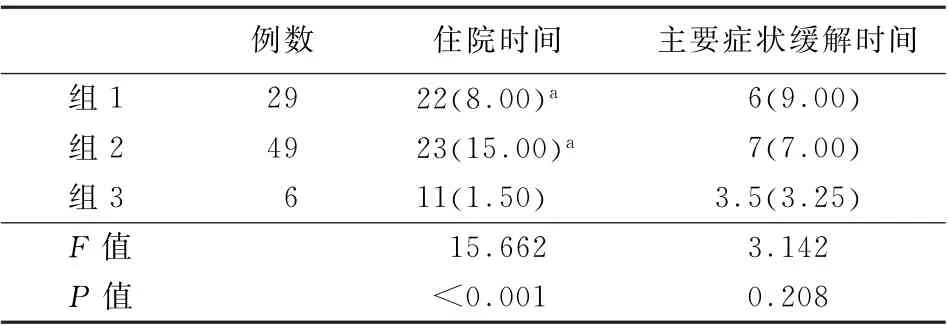
表2 各組患者住院時間及主要癥狀緩解時間整體比較 [d,M(QR)]
2.2.2 影像學改善情況 分析統計3組患者肺部感染灶開始吸收時間,同樣先采用Kr uskal-WallisH比較,3 組整體差異無統計學意義 (F=5.044,P>0.05)。進一步選擇Nemenyi檢驗方法進行組間兩兩比較,結果提示3組間兩兩比較均無統計學差異(P值均>0.05)。3組肺部感染灶完全吸收情況比較,差異無統計學意義 (χ2=2.199,P>0.333),進一步選用Bonferroni法進行組內兩兩比較,結果提示3組間兩兩比較均無統計學差異(P值均>0.05)。見表3。

表3 各組肺部感染灶開始吸收時間及完全吸收情況整體比較
2.2.3 鼻/咽拭子新型冠狀病毒核酸轉陰時間 組1、組2、組3核酸轉陰時間分別為19 (8.00)d、18(10.00)d、8 (2.25)d,Kr uskal-WallisH檢驗提示,3組整體差異有統計學意義 (F=16.517,P<0.05)。進一步選擇Ne menyi檢驗方法進行組間兩兩比較,結果提示組3核酸轉陰時間早于組1(χ2=12.08,P<0.05)及組2 (χ2=9.28,P<0.05),組1與組2核酸轉陰時間差異無統計學意義(χ2=1.06,P>0.05)。
2.3 不良反應發生情況 組1胃腸道癥狀發生率、肝功能受損發生率高于組2及組3,組2胃腸道癥狀發生率、肝功能受損發生率高于組3 (P值均<0.05)。3組腎功能受損發生率、心肌受損發生率比較,差異均無統計學意義 (P值均>0.05),選用Bonferroni法進一步組內兩兩比較,結果提示差異均無統計學意義(P值均>0.05)。見表4。
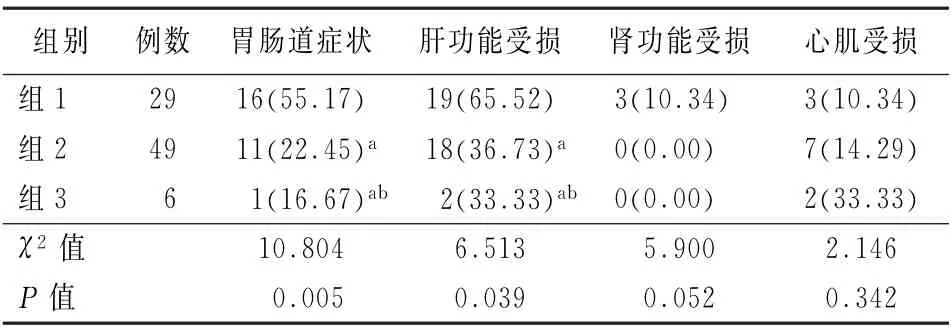
表4 各組患者不良反應發生情況 [例 (%)]
3 討論
α-干擾素是一種廣譜抗病毒藥物,主要通過提高機體免疫系統識別被病毒感染細胞的能力[7],干擾病毒包膜與宿主膜融合,以及增強免疫細胞的特異細胞毒作用對病毒的侵襲起到遏制作用[8]。長期以來α-干擾素被用于病毒性肝炎、淋巴系統腫瘤、血液腫瘤的治療,在MERS-Co V[9]以及SARSCo V[10]感染者的治療方面也顯示出積極作用。洛匹那韋/利托那韋是一種復方制劑,其中含有洛匹那韋與利托那韋2種蛋白酶抑制劑,二者相互協同阻止蛋白分裂,從而抑制病毒分裂[11]。近年來被廣泛用于治療人類免疫缺陷病毒感染,也曾被用于治療MERS-Co V[12]及SARS-Co V[13]感染者。阿比多爾則是一種通過抑制病毒與細胞膜融合,進而阻斷病毒復制并發揮抗病毒作用的廣譜抗病毒藥物[14],目前被廣泛用于甲型流感病毒、乙型流感病毒、腺病毒、鼻病毒等病毒感染者的治療[15-16],亦被證實對SARS-Co V 感染者治療有效[17]。基于新型冠狀病毒與MERS-Co V、SARS-Co V 基因序列均具有較高同源性,自《新型冠狀病毒肺炎診療方案(試行第六版)》[5]發布以來;上述3種抗病毒藥物都是各版診療方案的推薦用藥。
普通型COVID-19 患者在新型冠狀病毒感染者中占有相當大比例,如治療得當可減少普通型向重型、危重型進展[18]。本研究從臨床實際出發,回顧性分析了采取的α-干擾素+洛匹那韋/利托那韋+阿比多爾方案、α-干擾素+洛匹那韋/利托那韋方案、α-干擾素+阿比多爾3種聯合抗感染方案在治療效果及不良反應發生方面的差異。結果提示α-干擾素+洛匹那韋/利托那韋+阿比多爾三聯抗病毒方案與其他2組相比,住院時間、肺部感染灶開始吸收時間、鼻/咽拭子新型冠狀病毒核酸轉陰時間均有所延遲,且胃腸道癥狀發生率、肝功能受損發生率高于其他2組 (P值均<0.05)。α-干擾素+阿比多爾方案與α-干擾素+洛匹那韋/利托那韋方案相比,住院時間、鼻/咽拭子新型冠狀病毒核酸轉陰時間更短,且胃腸道癥狀發生率、肝功能受損發生率更低(P值均<0.05),導致這一結果的具體機制目前尚有待進一步明確。筆者推測,關于胃腸道癥狀發生率、肝功能受損發生率方面的差異可能與藥物本身不良反應相關。大量數據表明,洛匹那韋/利托那韋可導致服藥者產生胃腸道反應及肝功能受損[12,19],阿比多爾也有此方面不良反應[20],但阿比多爾導致服藥者產生胃腸道反應及肝功能受損的比率較洛匹那韋/利托那韋低[21]。而α-干擾素+洛匹那韋/利托那韋+阿比多爾組胃腸道反應及肝損傷發生率更高,可能與上述兩種藥物不良反應的“累加”相關,且兩種藥物之間是否具有相互作用而導致胃腸道反應及肝損傷進一步加重亦值得進一步研究。上述不良反應的產生導致患者相應臟器功能受損,而是否因此影響機體對病毒的清除能力降低,延長核酸轉陰時間及肺部病灶吸收時間,進而延長住院時間,均有理論上的可能性,值得進一步研究證實。
當然,本研究也存在各種客觀因素導致結果偏倚可能。首先,本研究所納入對象參照《新型冠狀病毒肺炎診療方案 (試行第六版)》[5]診斷標準,研究對象均為普通型COVID-19 患者,雖然各組研究對象的肺炎嚴重指數評分比較差異無統計學意義,但評分標準相較于更深層次的指標仍相對寬泛,不能一一量化。比如同為心功能不全合并癥者,評分標準就沒有對不同心功能分級的患者進一步量化;同為腎功能異常,也不能對腎功能異常程度進一步量化分析;同為普通型患者,肺部感染程度卻可能存在較大程度的差異。這對治療效果、不良反應發生都可能有所影響。另一方面,由于樣本有限,患者主要癥狀又有所不同,不能就不同癥狀分別展開亞組分析,這也為主要時間緩解的分析結果帶來偏倚。再者,由于對疾病認識不同,臨床醫師診治水平可能存在差異,在具體工作安排中,比如復查胸部CT、核酸采樣時間可能存在隨意性,進而對所觀測數據也有一定影響。
但總體而言,經嚴格統計學分析,本研究至少未發現使用更多種抗病毒藥物的α-干擾素+洛匹那韋/利托那韋+阿比多爾方案在縮短患者住院時間,縮短主要癥狀改善時間,促進肺部感染灶吸收,縮短新型冠狀病毒核酸轉陰時間等方面展現出優勢,這提示臨床醫師在使用上述3種及更多藥物聯合抗病毒時需慎重,同時需警惕多種抗病毒藥物聯用增加不良反應。這也一定程度上與《新型冠狀病毒肺炎診療方案 (試行第八版)》[3]不推薦使用3種以上抗病毒藥物治療的觀點相印證。
利益沖突 所有作者均聲明不存在利益沖突

