咽部冰刺激+攝食訓練在中風后吞咽障礙患者康復護理中的應用觀察
原 娟,張利霞
1.焦作市第二人民醫院康復醫學科,河南 焦作 454001
2.焦作市第二人民醫院康復醫學科健康服務部,河南 焦作 454001
中風為神經系統多發病、常見病,具有發生率高、危險性大、致殘致死高等特點,已成為社會重點關注健康問題之一[1]。隨現代醫學不斷進步,中風病死率明顯下降,然而其存活患者大多會遺留不同程度后遺癥。有數據表明,中風存活患者發生吞咽障礙的概率約為22%~65%,若未及時控制,極易引發營養不良、吸入性肺炎等并發癥,嚴重危害患者生命健康[2]。因此針對中風后吞咽障礙患者實施科學有效護理極為重要。本研究選取醫院中風后吞咽障礙患者74 例,旨在探討咽部冰刺激+攝食訓練的應用價值,報告如下。
1 資料與方法
1.1 一般資料
選取2018 年8 月—2019 年12 月間焦作市第二人民醫院收治的中風后吞咽障礙患者74 例,其中2018 年8 月—2019 年4 月間37 例接受傳統康復訓練(傳統組),2019 年5月—2019年12月間37例于傳統組基礎上聯合咽部冰刺激、攝食訓練(研究組)。傳統組女14 例,男23 例,病程6~28 d,平均病程(17.24±5.13)d,年齡52~75 歲,平均年齡(63.48±5.62)歲,吞咽障礙程度:15 例輕度,22 例中重度;研究組女13 例,男24 例,病程5~29 d,平均病程(16.38±5.54)d,年齡53~76 歲,平均年齡(64.52±5.49)歲,吞咽障礙程度:16例輕度,21例中重度。兩組一般資料均衡可比(P>0.05)。
1.2 入選標準
(1)納入標準:MRI、CT 診斷確診為中風,符合《中國卒中吞咽障礙與營養管理手冊》[3]標準;中風首次發病、生命體征穩定;家屬知情本研究,簽署同意書。(2)排除標準:心肝腎等嚴重臟器功能異常、惡性腫瘤、重癥感染者;消化系統疾病、營養不良、既往吞咽障礙史者;精神認知障礙、交流障礙者。
1.3 方法
1.3.1 傳統組:給予常規康復訓練。(1)舌運動:指導舌上抬、伸縮、抗阻力、左右運動、舔唇1周訓練。(2)下頜運動:下頜向左右側運動,盡可能放松、張口。(3)頰、唇運動:唇攏縮、抗阻鼓腮、抿唇、攏唇運動。(4)上抬喉部、閉合聲帶:采用元音進行持續發音,并逐漸拉長。1次/d,30 min/次。
1.3.2 研究組:于傳統組基礎上聯合咽部冰刺激、攝食訓練。(1)冰刺激:3個一次性指套手套放入消毒后的一次性棉棒,倒入涼開水,棉棒全部浸入水中,手套系于冰箱內隔板,保證棉棒不變形、手套懸空,4 h 后取出;以冰凍棉棒大面積擦拭患側口周、面頰、咽喉部,待皮膚輕微泛紅,輕刺激咽后壁、腭弓、軟腭、舌根部位,并指導進行吞咽動作,融化冰水可咽下者,鼓勵叮囑咽下,否則告知吐出,至嘔吐反射出現停止刺激;如果冰刺激過程中流涎過多,冷刺激唾液腺(患側頸部)。1 次/d,15 min/次。(2)攝食訓練:冰刺激后5 min開始。體位:前傾坐位,軀干、地面成30°以上角,頭部向患側輕轉90°,由健側咽部進食。食物性狀:早期以米糊、面糊等厚流質食物為主,初始量3~5 ml,進食前告知行多次空吞咽,吞咽動作流利后完成進食,舌體以勺面下壓,健側舌后放置食物,取出勺子,告知吞咽。口舌功能差、空腔運送緩慢者指導以仰頭吞咽;咽、口腔無力者側頭吞咽;咽功能單側減弱者轉頭吞咽;呼吸道功能不佳者低頭吞咽。每口食物數次吞咽,口咽部無食物殘留時再次進食。如果出現嗆咳,幫助拍背,告知進行咳嗽,促進殘留物咳出。結束進食,漱口,清理殘留物,維持口腔清潔。兩組均持續干預1個月。
1.4 觀察指標
(1)兩組干預前后吞咽功能以標準吞咽功能評價量表(SSA)、臨床護理用吞咽功能評估工具(CNSAT)評定,SSA 包括吞咽50 ml、60 ml 水及臨床檢查3 部分,總分18~46分,得分越高預示吞咽障礙越重;CNSAT包括飲水試驗、流涎、口唇運動、舌運動、喉提升、咳嗽6 部分,總分0~36分,得分越低預示吞咽功能越好。(2)比較兩組有關吞咽障礙并發癥(誤吸、營養不良、吸入性肺炎)發生情況。(3)兩組干預前后生活質量以腦卒中專用生活質量量表(SS-QOL)評定,包括體能、語言、家庭角色、活動能力、個性、心情、自理、思想、社會角色、上肢功能、工作能力、視力12 部分,共49 個題目,采用1~5 分計分法,總分49~245分,得分與生活質量呈正相關。
1.5 統計學方法
數據采用SPSS 22.0 軟件進行統計分析,計量資料以均數±標準差()表示,組間比較采用t檢驗;計數資料以例數和百分比(%)表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 吞咽功能
干預前兩組SSA、CNSAT 評分對比無明顯差異(P>0.05);干預后兩組SSA、CNSAT評分降低,且研究組低于傳統組(P<0.05),見表1。
表1 吞咽功能(±s) 分
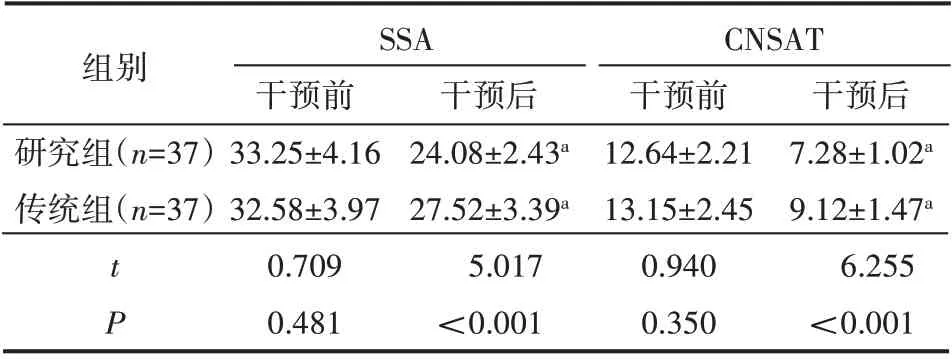
表1 吞咽功能(±s) 分
注:與同組干預前比較,aP<0.05
組別研究組(n=37)傳統組(n=37)tP SSA干預前33.25±4.16 32.58±3.97 0.709 0.481干預后24.08±2.43a 27.52±3.39a 5.017<0.001 CNSAT干預前12.64±2.21 13.15±2.45 0.940 0.350干預后7.28±1.02a 9.12±1.47a 6.255<0.001
2.2 并發癥
研究組吞咽障礙并發癥發生率2.70%低于傳統組的21.62%(P<0.05),見表2。
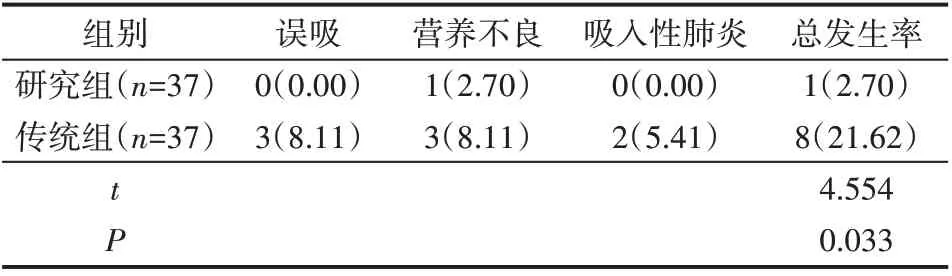
表2 并發癥 例(%)
2.3 SS-QOL評分
干預前兩組SS-QOL 評分比較,差異無統計學意義(P>0.05);干預后兩組SS-QOL 評分升高,且研究組高于傳統組(P<0.05),見表3。
3 討論
康復護理為促進受損功能恢復,提高運動功能,促進盡早重返社會、家庭的重要途徑。有研究表明,中風后偏癱患者接受早期科學康復干預,絕大多數可減輕或避免異常運動模式,恢復基本步行能力[4]。故積極探討科學有效的康復護理手段有重要價值。
表3 SS-QOL評分(±s) 分
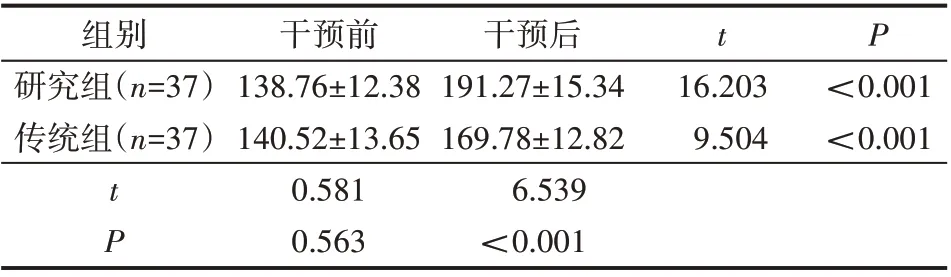
表3 SS-QOL評分(±s) 分
組別研究組(n=37)傳統組(n=37)P t干預前138.76±12.38 140.52±13.65 0.581 0.563干預后191.27±15.34 169.78±12.82 6.539<0.001 16.203 9.504<0.001<0.001 tP
咽部冰刺激、攝食訓練為重要康復護理手段,二者均屬直接療法,可切實滿足患者心理、生理需求,促進功能改善,提升生活質量。孫紅現[5]研究指出,老年腦卒中并發吞咽困難患者聯用攝食訓練、咽部冰刺激可顯著降低吸入性肺炎風險,提高生活質量。本研究結果顯示,干預后研究組SSA、CNSAT 評分低于傳統組,SS-QOL 評分高于傳統組,吞咽障礙并發癥發生率2.70%低于傳統組的21.62%。可見聯用咽部冰刺激、攝食訓練能有效改善中風后吞咽障礙患者吞咽功能,降低并發癥風險,提升生活質量。分析原因在于攝食訓練可幫助患者調節吞咽協調性,增強相應肌肉肌力,以減輕吞咽障礙,且訓練期間強調食物性狀、進食體位、進食姿勢,便于食物運送,故可減少誤咽、鼻腔逆流發生。而咽部冰刺激能夠增強軟腭、咽部敏感性,刺激吞咽反射出現,且能給予腦皮質、腦干感知刺激,提高吞咽、進食注意力,以加速重建吞咽通路,促進吞咽功能改善,同時經冰刺激能抑制唾液分泌,避免無癥狀液體吸入,有助于降低相應并發癥風險[6]。因此聯用攝食訓練、咽部冰刺激能顯著改善吞咽障礙癥狀,降低并發癥發生風險,提高生活質量。
綜上,中風后吞咽障礙患者接受咽部冰刺激、攝食訓練有利于減輕吞咽障礙,減少并發癥發生,改善生活質量。

