單操作孔與三孔胸腔鏡肺癌根治術治療非小細胞肺癌的效果及對肺功能的影響
王海勇,喻光懋,王彬,吳元琳,傅林海
[浙江省紹興市人民醫院(浙江大學紹興醫院)胸心外科,紹興 312000]
非小細胞型肺癌(NSCLC)主要包括鱗癌、腺癌、大細胞癌,是常見的惡性腫瘤之一[1]。手術切除腫瘤是目前NSCLC主要治療方法,胸腔鏡肺段切除術已被廣泛應用于臨床。研究表明[2]胸腔鏡肺段切除術能與傳統開胸手術達到同樣的效果,且術中視野更清晰,患者切口小、術后恢復快,更有利于下一步治療。臨床上通常采用三孔胸腔鏡切除術和單操作孔胸腔鏡手術,本研究對比三孔胸腔鏡切除術和單操作孔胸腔鏡手術的狀況,客觀評價兩種術式優缺點。
1 資料與方法
1.1 一般資料 回顧性分析2016年4月至2019年8月紹興市人民醫院實施單操作孔胸腔鏡手術治療的60例NSCLC患者作為研究組,另選同期采用傳統三孔胸腔鏡手術治療的60例NSCLC患者作為對照組。研究組中男38例,女22例;年齡范圍44~78歲,年齡(56.4±11.6)歲;體質指數(BMI)為(23.1±2.1)kg/m2;病灶直徑(3.0±0.9)cm;TNM分期:Ⅰ期22例,Ⅱ期38例;病理學類型:腺癌50例、鱗癌10例。對照組中男40例,女20例;年齡范圍39~79歲,年齡(55.1±13.0)歲;BMI(22.8±1.9)kg/m2;病灶直徑(3.2±1.3)cm,TNM分期:Ⅰ期25例、Ⅱ期35例;病理學類型:腺癌52例、鱗癌8例。兩組患者的年齡、性別、TNM分期、BMI、病灶直徑、病理學類型比較,差異均無統計學意義(P>0.05)。
1.2 納入與排除標準 納入標準:(1)NSCLC患者的診斷標準參考《中國原發性肺癌診療規范(2016年版)》中的標準;(2)年齡范圍18~79歲;(3)TNM分期:Ⅰ期—Ⅱ期;(4)患者術后病理學確診;(5)患者的觀察指標具有完整病歷記錄。排除標準:(1)嚴重的肺部感染;(2)轉移性肺癌;(3)血液系統疾病;(4心力衰竭、心律失常;(5)伴有肺結核、哮喘病史;(6)既往具有開胸手術史。
1.3 手術方法 患者采用靜吸復合全身麻醉,然后雙腔插管,取健側臥位單肺通氣。(1)對照組:觀察孔取腋中線第7肋間長約2 cm,于腋前線第4肋間取長約4 cm作為主操作孔,操作器械由此孔進入胸腔;于腋后線第7肋間取長約2 cm作為副操作孔[3]。(3)研究組:在患側第4或第5肋間、腋前線和腋中線處做切口3~4cm作為操作孔,切口內置保護套,腋中線第8肋間1 cm切口作為觀察孔[4]。兩組患者行隆突下的淋巴結清掃,再切除肺葉,最后清掃上縱隔的淋巴結。用直線縫合切開器切割支氣管、肺動靜脈及葉間裂。按肺靜脈、肺動脈和支氣管順序切除肺葉,若術中動脈分支多,可先處理支氣管,再切斷動脈[4-5]。常規清掃兩側淋巴結,充分仔細止血,確認無活動出血后留置閉式胸腔引流管。
1.4 觀察指標及檢測方法 對比兩組患者的手術時間、切口總長度、手術出血量、中轉開胸、清掃淋巴結數目、術后引流量、住院時間,患者術后12 h、24 h、48 h 及72 h的疼痛程度評分,手術前、術后24 h、術后72 h的血清白細胞介素6(IL-6)、腫瘤壞死因子α(TNF-α)、血管內皮細胞生長因子(VEGF),對比兩組患者術前、術后2個月的肺功能指標:肺活量占預計值的百分比(VC%)、第一秒用力肺活量占預計值的百分比(FEV1%)、最大通氣量占預計值的百分比(MVV%)。日本光電Microspiro HI-205肺功能儀對患者肺功能指標進行檢測;應用ELISA法測定TNF-α、VEGF和IL-6水平。
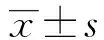
2 結果
2.1 手術情況比較 研究組的手術時間長于對照組(P<0.05),研究組的術中出血量、切口總長度、術后引流量均顯著低于對照組(P<0.05),研究組的清掃淋巴結數目、中轉開胸、住院時間和對照組差異無統計學意義(P>0.05)。見表1。

表1 兩組患者的手術情況比較
2.2 疼痛情況比較 研究組的術后12 h、術后24 h、術后48 h及術后72 h的疼痛程度評分均顯著低于對照組(P<0.05)。見表2。
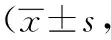
表2 兩組患者的疼痛情況比較分)
2.3 肺功能指標比較 術前,兩組患者的VC%、FEV1%、MVV%差異無統計學意義(P>0.05);術后2個月,研究組的VC%、FEV1%、MVV%值顯著高于對照組(P<0.05)。見表3。
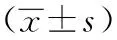
表3 術后2個月兩組患者的肺功能指標比較
2.4 血清IL-6、TNF-α、VEGF水平比較 術前,兩組患者的血清IL-6、TNF-α、VEGF水平差異無統計學意義(P>0.05);術后24 h、72 h,研究組的血清IL-6、TNF-α、VEGF水平顯著低于對照組(P<0.05)。見表4。
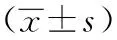
表4 兩組患者的血清IL-6、TNF-α、VEGF水平比較
2.5 手術并發癥比較 研究組的手術并發癥率8.33%與對照組的15.00%比較,差異無統計學意義(P>0.05)。見表5。

表5 兩組患者的手術并發癥比較
3 討論
胸腔鏡手術因其具有適用范圍廣、創傷小、并發癥少、術后痊愈快等優點已逐漸替代傳統開胸手術[6-10]。胸腔鏡肺癌根治術一般是三孔法,包括主操作孔、觀察孔和輔助操作孔,由助手經輔助操作孔進行牽拉、暴露,術者經主操作孔進行分離、結扎等操作,隨著操作技術以及器械的不斷進步,單操作孔胸腔鏡手術已逐步應用到肺癌根治術[11],單操作孔胸腔鏡手術切口少、患者術后疼痛程度減輕[12-13]。
本組資料可見,研究組患者的術中出血量、切口總長度、術后引流量均低于對照組,而手術時間長于對照組,兩組患者的清掃淋巴結數目、中轉開胸、住院時間差異不大,說明兩種手術方法對治療NSCLC都取得了較好的手術效果,但采用單操作孔胸腔鏡手術的患者切口減少,減少對組織的傷害,術中出血量、術后引流量比三孔胸腔鏡降低,所以單操作孔胸腔鏡手術具有一定優勢,單操作孔胸腔鏡術手術時間延長可能由于術中操作器械及觀察鏡均從同一孔置入胸腔內,彼此易受到干擾,延長了手術時間。已有研究[14]表明手術切口數和切口長度減少,可有效減輕患者術后疼痛,術后患者的切口滿意率高。本研究通過對兩組患者的疼痛情況比較可知,研究組患者術后的疼痛程度評分均顯著低于對照組,主要由于采用多孔胸腔鏡手術的患者由于切口數較多,肋間神經刺激、擠壓損傷的機會大大增加,而單操作孔胸腔鏡手術切口少而且短,對患者的創傷小,因此單操作孔胸腔鏡手術與三孔胸腔鏡手術相比可顯著降低患者術后疼痛。通過對兩組患者的肺功能指標比較可知,術后2個月,研究組的VC%、FEV1%、MVV%值顯著高于對照組,說明采用單操作孔胸腔鏡術對患者肺功能損傷更小,有利于患者肺功能的恢復。
IL-6、TNF-α和VEGF是與炎性反應相關的重要細胞因子,三種因子水平升高會加劇炎性反應,不利于胸腔鏡手術患者術后的切口修復。本研究發現,術后24 h、72 h,研究組的血清IL-6、TNF-α、VEGF水平顯著低于對照組,說明進行單操作孔胸腔鏡手術患者術后炎性反應較低,有利于患者的機體恢復。通過對兩組患者的手術并發癥比較可知,兩組患者術后氣胸、肺部感染、切口感染等并發癥發生率上并無明顯差異,說明單操作孔胸腔鏡手術與三孔胸腔鏡手術對患者術后并發癥發生率相似。
綜上所述,單操作孔胸腔鏡手術實施肺癌根治術對NSCLC患者雖然手術時間有所延長,但是可有效減少術中出血量、術后肺功能恢復也更快。

