CT 多平面重建技術在TIPS 中的價值
王耀正
(河南省中醫院介入科,河南 鄭州)
0 引言
經頸靜脈肝內門體分流術(transjugular intrahepatic portosstemin shunt,TIPS)在門脈高壓、消化道出血以及頑固行腹水的有著重要作用,其對出血控制率為90%-100%[1],但是TIPS 技術風險高,難度大。近些年隨著覆膜支架的應用對于肝外穿刺出血的風險有所降低,但是TIPS 技術中難度較大,易引發的短期并發癥的仍是肝內門脈穿刺[2],在術前對門脈穿刺評估中單純橫軸位CT 不能很好地反映出肝靜脈和門脈的解剖空間位置關系。隨著CT 后處理技術的不斷發展,多平面重建技術能夠從各個切面反映肝靜脈和門靜脈的位置關系,從而更好地指導術中的穿刺。本研究通過對多平面重建技術引導肝內門脈穿刺與其他引導方式的比較,評估多平面重建技術應用在TIPS 中對提高門脈穿刺成功率的意義。
1 材料與方法
1.1 研究對象
回顧性分析2016 年11 月至2018 年8 月58 例在本院進行TIPS治療的患者資料,男33例,女25例,年齡34-70歲,平均52 歲,臨床確診為肝硬化門脈高壓患者,術前肝功能Child-Pugh 7-11 分,肝功能Child-Pugh 分級:B 級45 例,C級13 例。根據術前病人情況,對于病情平穩,出血不重的患者,采集詳細影像資料,采取術前多平面重建評估指導穿刺組即為A 組,病情較重者,根據腹水情況選擇不同門脈穿刺引導方式,無腹水者首選經皮肝穿門脈內直接引導穿刺門靜脈,即為B 組;有腹水者首選進行腸系膜上動脈造影,門靜脈間接顯影明確位置后,引導穿刺門靜脈,即為C 組。
1.2 方法
A組患者21 例:所有患者均進行增強薄層掃描。后處理工作站使用后處理軟件進行 CT 多層面重組。經典的TIPS 途徑是從肝右靜脈和門脈分叉處建立分流道,門脈分叉部為下點,記作B 點,在肝右靜脈開口處1cm 內為上點,記作A 點,在肝右靜脈層面橫軸位,過A 點做斜切面,使該切面通過門脈分叉部B 點,該斜切線與中心矢狀面夾角即RUPS100 術中旋轉角度,記為α,在該角度斜切面的重建圖像上AB 連線與下腔靜脈中心線的夾角即為RUPS100 穿刺針預塑形角度,記為β,穿刺門靜脈時根據其測量角度β 預塑性金屬導向器,經導絲引導進入肝右靜脈內,旋轉金屬導向器與中心矢狀面成角度α,固定金屬導向器以該角度進行門靜脈穿刺。
B 組患者18 例:先在超聲引導或盲穿下進行經皮肝穿門脈,穿刺成功后在門脈放置導管標識,在標識引導下經肝右靜脈進行肝內門脈穿刺。
C 組患者19 例:經股動脈插管,行門靜脈間接造影,導管置于腸系膜上動脈或脾動脈,然后在門靜脈顯影的圖像引導下經肝右靜脈進行肝內門脈穿刺。
1.3 手術過程
TIPS 手術操作流程:所有術式均按標準TIPS 術式及步驟操作[3]:仰臥于DSA 床上,2%利多卡因局麻下,行右側頸內靜脈穿刺術,置入rups100 10F 引導鞘,頭端至于下腔靜脈合適位置,利用rups100 其大角彎頭在下腔靜脈壁右側上下滑動,待進入肝右靜脈后復查造影,明確肝右靜脈,再根據不同的引導方案進行門脈穿刺術,穿刺成功明確門脈后再行球囊擴展分流到及支架植入術。
1.4 統計學方法
采用SPSS 軟件進行統計學處理。單因素方差分析用于比較A、B和C組的肝內門脈穿刺次數和手術時間用(±s)表示,t 檢驗;χ2檢驗用于比較每組成功率,用(%)表示,組間差異有統計學意義用P<0.05 表示。
2 結果
58 例患者均成功建立分流道,穿刺針數情況:A組門脈穿刺針數為1-11 針(3.1±2.8),B組直接引導門脈穿刺針數為1-11 針(3.3±3.4),C組間接引導門脈穿刺針數為1-9 針(3.9±3.5),各組之間無統計學差異(P>0.05)。以肝內門靜脈穿刺針數≤3 針為成功,分別計算三組3 針內穿刺成功率,A組63.3%,B組65.7%,C組66.4%,A、B、C 三組比較,C 組成功率略高于A、B 組,且無統計學意義(P>0.05)。
將從穿刺開始至門脈穿刺成功為門脈穿刺成功用時,A 組與B 組、C 組相比,時間明顯縮短,差異具有統計學意義(P<0.05)。見表1,表2。
表1 A、B 兩組患者穿刺針數與時間比較(±s)
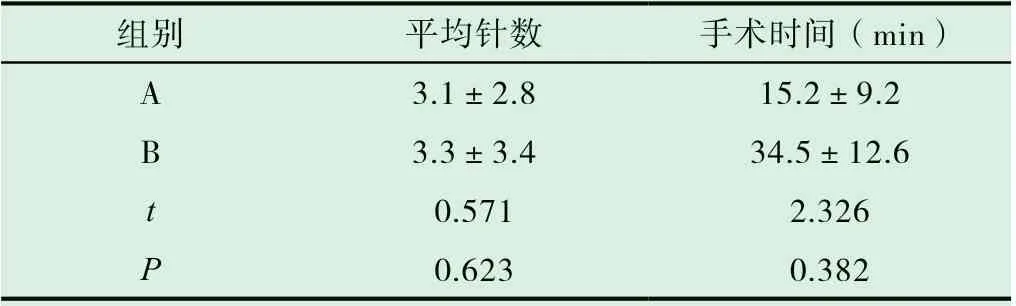
表1 A、B 兩組患者穿刺針數與時間比較(±s)
組別 平均針數 手術時間(min)A 3.1±2.8 15.2±9.2 B 3.3±3.4 34.5±12.6 t 0.571 2.326 P 0.623 0.382
表2 A、C 兩組患者穿刺針數與時間比較(±s)
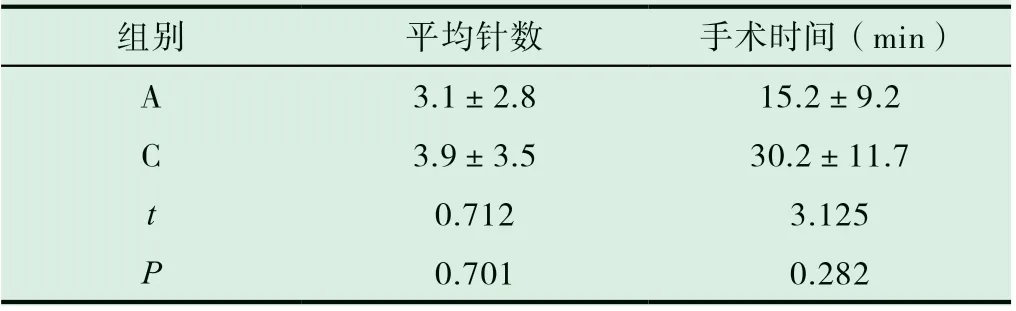
表2 A、C 兩組患者穿刺針數與時間比較(±s)
組別 平均針數 手術時間(min)A 3.1±2.8 15.2±9.2 C 3.9±3.5 30.2±11.7 t 0.712 3.125 P 0.701 0.282
3 討論
本研究根據CT 多平面重建的基礎上,模擬TIPS 門脈穿刺路徑,從而更好地引導肝內門脈穿刺,成功率與直接引導門靜脈穿刺相當,高于間接門脈穿刺,且避免了直接門脈穿刺引導和間接門脈穿刺引導帶來的一系列并發癥及其弊端[4,5],雖然一定程度上也是盲穿,有一定的誤差存在,但是多平面重建技術在穿刺前對肝靜脈及門脈位置關系做更直觀的評估,以定量的方式,更直接顯示肝靜脈與門靜脈之間的解剖位置關系,并且預測門靜脈穿刺點是否在肝實質內,一定程度上減少穿刺到肝外的風險,在術前多平面重建技術下,預穿刺切面測量的穿刺方向及旋轉角度,使術者在穿刺門脈時更能夠較準確地預判門脈靶點穿刺位置,從而更好地完成手術,而且在模擬穿刺過程中可以通過多平面重建技術對模擬穿刺道長度的測量,支架的長度選擇、是否覆膜也有參考作用[6,7]。
大多數通過多平面重組技術評估的患者手術時間較短,一定程度上減少并發癥的發生,該方法也有一定局限性,如急診患者,術前由于情況比較危急,不能進行增強掃描的患者,往往無法應用多平面重建技術評估,并且由于不是術中實時顯影,可存在一些變化,影響手術操作者對門靜脈位置的判斷,包括手術操作者的經驗也會對成功率有一定影響[8]。各種引導穿刺門靜脈的方法各有優缺點,臨床上應根據患者的實際情況和設備狀況來選擇合適的引導門靜脈分支穿刺的方式。隨著研究深入,輔助成像技術提高,以及手術操作者經驗的積累,門靜脈穿刺引導方式會更多,成功率也會越來越高。

