介入護理在內鏡逆行胰膽管造影術圍手術期老年患者中的應用效果
許寶珠,顏碧專,黃惠蓉,劉德鑫
福建醫科大學附屬第二醫院介入放射科 (福建泉州 362000)
內鏡逆行胰膽管造影術(encoscopic retrograde cholangio-pancreatography,ERCP)是治療膽總管結石患者的常用輔助技術,可在內鏡下經十二指腸乳頭插管,采用造影劑逆向顯示胰膽管狀況[1-2]。由于老年患者的治療依從性差,且受對手術環境感到陌生、對手術缺乏認知、害怕疼痛等影響,易產生煩躁、焦慮、恐懼情緒,若不及時進行有效的護理,則會影響治療效果,導致預后不佳[3-4]。介入護理(interventional nursing,IN)是一種新型的護理模式,以患者為中心,以滿足患者生理、心理及社會需求為目標,具有全面可靠、針對性強的優勢。本研究探討IN在ERCP圍手術期老年患者中的應用效果,現報道如下。
1 資料與方法
1.1 一般資料
選擇2018年6月至2020年3月在我院行ERCP的120例老年患者,采用隨機數字表法分為對照組和觀察組,各60例。對照組男33例,女27例;年齡60~84歲,平均(67.83±5.49)歲;病程1~4年,平均(2.17±0.39)年;文化程度,小學及以下11例,初中20例,高中18例,大學及以上11例。觀察組男35例,女25例;年齡61~83歲,平均(67.91±5.36)歲;病程1~4年,平均(2.26±0.21)年;文化程度,小學及以下10例,初中19例,高中19例,大學及以上12例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經我院醫學倫理委員會批準。 納入標準:經MRI檢查確診為肝外膽道結石;患者及家屬均簽署知情同意書。排除標準:胰腺炎;心肺功能不全、肝腎功能損傷;凝血功能障礙;器官功能嚴重衰竭;表達障礙或精神疾病。
1.2 方法
對照組實施常規護理,具體如下。(1)術前:完善檢查,監測病情,對患者進行手術介紹及心理干預,指導患者做好術前準備工作,包括術前遵醫囑服藥、術前10~12 h禁食及禁水。(2)術中:幫助患者取合適體位,監測生命體征,配合醫師操作。(3)術后:對患者進行病情監測、飲食護理、出院指導。
觀察組在對照組基礎上實施IN,具體如下。(1)術前:患者入院后,帶領其熟悉醫院及病房環境,確保病房光線、噪聲、氣味、溫濕度控制良好;制定個性化宣教方案,對患者進行手術有關內容宣教,于宣教后發放知識手冊,組織患者觀看ERCP宣教片;主治醫師及責任護士于術前訪視患者及家屬,告知其術中需配合的事項,增加患者對手術的了解,并疏導其負面情緒。(2)術中:將患者送入介入室,調整溫度為22~25℃,調整濕度為50%,隔離噪聲,征得患者同意后播放輕音樂;對患者進行手術流程介紹,告知其需配合的事項,給予鼓勵和支持,緩解其緊張感;幫助患者更換舒適的體位,將小軟枕、海綿墊置于患者軀體不同部位,以減輕軀體壓力;觀察患者生命體征,及時清理嘔吐物、分泌物。(3)術后:送患者至病房,幫助患者更換舒適體位,告知家屬為患者清潔鼻腔、口腔及臉部皮膚,為患者更換干凈衣物;采用體外雙固定方式固定鼻膽管,選取透氣、脫敏型固定膠布;每日定時清潔患者面部、更換膠布;了解鼻膽管留置是否舒適,并適當調整,在鼻膽管靠近鼻孔側采用油筆標記,以防脫出;觀察引流管顏色、量、性質有無異常,如有異常及時聯系醫師解決;指導患者護理引流管,使其了解引流管通暢的重要性,避免反折、牽拉;對患者進行飲食指導,術后需禁食1 d,隨后攝入流質食物,緩慢過渡到低脂半流質食物,遵循少食多餐的原則,禁食辛辣刺激的食物;護理過程中耐心傾聽患者的主訴,了解其不良情緒,給予針對性疏導;焦痂脫落后,觀察患者有無心慌、頭昏、黑便、便血癥狀,如有上述癥狀,及時聯系醫師處理;患者出院時,對其進行相關指導,告知其復查時間;患者出院后每個月隨訪2次,督促患者進行飲食、休息等方面的自我護理,給予患者鼓勵和支持。
1.3 評價指標
(1)比較兩組焦慮程度及血壓:術后3 d,采用焦慮自評量表(self-rating anxiety scale,SAS)[5]評估患者的焦慮程度,總分80分,分值越高表示焦慮程度越嚴重;采用歐姆龍HBP-9020型醫用全自動電子血壓計測量患者的收縮壓(systolic blood pressure,SBP)及舒張壓(diastolic blood pressure,DBP)。(2)比較兩組護理效果:術后3 d,采用自制綜合評定問卷(克林巴赫系數為0.836)評估患者的護理效果,問卷包括手術配合度、術后睡眠、術后進食及滿意度4項,其中手術配合度由主治醫師填寫,其余部分由患者填寫,每項均計25分,總分100分,分值越高表示護理效果越好。
1.4 統計學處理
2 結果
2.1 兩組焦慮程度及血壓比較
觀察組SAS評分、SBP及DBP均低于對照組,差異有統計學意義(P<0.05),見表1。

表1 兩組焦慮程度及血壓比較
2.2 兩組護理效果比較
觀察組手術配合度、術后睡眠、術后進食及滿意度評分均高于對照組,差異有統計學意義(P<0.05),見表2。
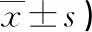
表2 兩組護理效果比較(分,
3 討論
ERCP屬微創操作范疇,但內鏡觀察屬侵入性操作,會引發不適,同時老年患者體質弱,器官有不同程度的衰竭,且常合并糖尿病、高血壓等慢性疾病,易導致術中應激反應過度,誘發心血管不良事件,而采用麻醉,術后呼吸抑制發生率高,因此,需控制麻醉用量,并結合有效的護理措施,以提高患者舒適度[6-7]。既往臨床采用的常規護理,僅考慮患者的生理需求,未考慮患者的心理因素及社會支持,對治療效果產生一定影響,干預效果不佳[8]。
IN是一種護理新模式,具有個性化、整體化、有效性等優勢,可滿足患者心理及社會層面的需求,有助于提高舒適度,增加依從性,促進護患和諧[9-10]。本研究結果顯示,觀察組SAS評分、SBP及DBP值均低于對照組,手術配合度、術后睡眠、術后進食及滿意度評分均高于對照組,表明IN用于ERCP圍手術期老年患者中可控制焦慮情緒,調節血壓,提高手術配合度及滿意度,改善術后睡眠及進食。分析其原因為,IN實施過程中,術前通過環境干預,提高患者舒適度,有助于改善睡眠和休息質量,穩定生命體征;通過健康宣教及術前訪視,提高患者對手術相關知識的認知,有助于提高手術配合度,減輕恐懼。術中通過環境干預,提高患者舒適度,有助于降低恐懼感,減少生理應激的發生;通過溝通,使患者產生安全感,緩解緊張情緒,并提高手術配合度,有助于促進手術的順利實施,減少術后并發癥的發生;通過監測患者生命體征、及時清理嘔吐物,有效避免嘔吐物返流誤吸,降低手術風險。術后通過更換患者體位,清潔,緩解術后疲憊情緒,并有助于預防感染;通過鼻膽管固定、引流管護理,避免引流管及鼻膽管相關并發癥的發生,有助于促進患者術后康復;通過心理干預,提高患者康復信心及護理配合度;通過飲食指導,促進患者術后康復;通過出院指導及回訪,提高患者自護意識,有助于改善術后飲食及睡眠,提高滿意度。綜合各項措施,IN從術前、術中、術后3個方面進行護理干預,對改善患者各方面指標均有積極意義。但IN屬新型護理模式,具體措施仍在探索階段,存在不足之處,如執行者選擇方面,僅靠護理人員執行護理方案很難使護理措施深度開展;護理培訓方面,需專業醫師、教育部門配合,制定更科學的培訓方案及內容;績效評定方面,對護理人員進行考核時,應選取權威、統一的量化標準評定[11-12]。
綜上所述,IN用于ERCP圍手術期老年患者中可控制焦慮情緒,調節血壓,提高手術配合度及滿意度,改善術后睡眠及進食。