5E康復模式對下肢靜脈曲張術后深靜脈血栓形成的預防效果
顧森
單純性下肢淺靜脈曲張是持久從事站立工作和體力勞動人群的常見疾病,其病變范圍包括大隱靜脈、小隱靜脈及其分支,病變淺靜脈常表現為伸長、擴張和蜿蜒屈曲等。大隱靜脈高位結扎及分段抽剝等手術是治療下肢靜脈曲張的可靠方法[1]。下肢深靜脈血栓形成(deep venous thrombosis,DVT)屬于下肢靜脈曲張患者手術后最嚴重的并發(fā)癥,如若產生DVT將誘發(fā)血栓綜合征,嚴重致腿部潰瘍、壞死,甚至引發(fā)血栓脫落引起肺動脈栓塞,導致患者猝死[2]。DVT常無特異性癥狀,其誤診率和漏診率一直居高不下,因此,動態(tài)評估DVT風險,盡早識別DVT發(fā)生風險因素,并對低危及以上風險患者實施針對性防范干預,是有效降低DVT發(fā)病率,確保患者手術效果及預后的重要前提。Caprini血栓風險評估量表在DVT預防中具有顯著成效,是篩選DVT高危人群最可靠的評估工具。5E康復護理模式基于Caprini血栓風險量表評估結果,通過對下肢靜脈曲張術后患者實施教育、運動、鼓勵、工作、評估5個維度的個性化護理干預,有助于患者健康行為的培養(yǎng),從而顯著降低低危及以上風險患者DVT發(fā)生率,全面提升其生活質量,有效保障臨床護理質量與安全[3]。我院血管外科通過對140例下肢靜脈曲張術后患者實施5E康復護理干預,取得較好臨床效果,報告如下。
1 資料與方法
1.1 一般資料 選擇2018年11月至2019年11月南陽市中心醫(yī)院血管外科住院治療的下肢淺靜脈曲張手術患者140例。本研究符合赫爾辛基宣言,并通過醫(yī)院倫理審查。納入標準:經體格檢查、靜脈造影檢查、靜脈超聲等檢查確診,符合單純性下肢靜脈曲張診斷標準;下肢靜脈曲張為CEAP分期C2級及以上,接受高位結扎剝脫術聯合腔內微波治療;下肢深靜脈通暢,瓣膜功能良好;患者知情自愿參與,臨床資料完整。排除標準:認知功能障礙、意識不清醒、深靜脈瓣膜功能不全;合并心肝腎等重要臟器功能不全或腦梗死等凝血功能異常;Caprini風險評分<2分。按收治的順序,分為對照組和觀察組,每組各70例。對照組男40例,女30例;年齡20~66歲,平均年齡(45.6±11.0)歲;CEAP分期:C2級11例,C3級18例,C4級29例,C5級5例,C6級7例;單側肢體靜脈曲張42例,雙側肢體靜脈曲張28例。觀察組男45例,女25例;年齡22~65歲,平均年齡(46.0±10.4)歲;CEAP分期:C2級9例,C3級16例,C4級31例,C5級8例,C6級6例;單側肢體靜脈曲張38例,雙側肢體靜脈曲張32例。兩組患者的一般資料比較,差異無統計學意義(P>0.05),有可比性。
1.2 方法 對照組實施常規(guī)護理。術前完成胸片、血生化、心電圖、尿常規(guī)等各項常規(guī)檢查,局部感染癥狀顯著者遵醫(yī)囑抗生素治療;術后嚴密觀察患肢皮膚溫度與血運狀況、動脈搏動、疼痛、腫脹等,遵醫(yī)囑心電監(jiān)護、吸氧、使用梯度壓力彈力襪(GCS)和間歇充氣壓力泵(IPC)等。注意健康教育,包括保持皮膚清潔,合理臥位,預防壓瘡;病情穩(wěn)定后適時將患肢抬高于心臟平面20~30 cm,并進行下肢被動運動及局部肌肉按摩等簡化健康訓練;術后24 h協助患者下床活動,避免蹺二郎腿、盤腿坐等不良生活習慣。
觀察組在常規(guī)護理基礎上,實施5E康復模式干預。
1.2.1 導入Caprini模型,構建DVT風險分級預警防控體系 Caprini風險評估量表涉及靜脈血栓栓塞癥病史,近期手術等40個DVT危險因子。總分低于1分屬于低危患者,1~2分為中危患者,3~4分為高危患者,超過5分屬于極高危患者。構建責任護士—主管護師—護士長三級DVT風險預警防控網。Caprini模型風險評估時機:入院后4 h、術后1 h及術后第1、3、5、7天各評估1次,患者病情變化時隨時評估。評估結果均在當天16:00前上報主管護師,并在患者一覽表上注明相應預警級別。主管護師對分管患者存在的問題進行歸納分析,每日病情進行嚴格班-班交接。每周對病歷質控,對風險等級改變及有DVT中高度危險者,將其相關信息上報護士長,并分析總結其潛在風險因素,及時提出解決措施,持續(xù)追蹤干預效果。護士長對匯總問題及解決方案進行把關,進一步修訂和完善后續(xù)改進措施。入院時Caprini風險評估評分≥3分或已存在血栓栓塞者,要求家屬簽署預防DVT知情同意書,啟動病區(qū)血栓應急預案干預,并于評估結束后6 h內將患者信息上傳本院護理高危警報系統。
1.2.2 根據DVT風險預警評估結果,實施5E康復模式干預方案 ①鼓勵。積極與患者及家屬溝通,利用手機微視頻、圖片、健康手冊等途徑介紹病因、抗凝治療、GCS使用方法與意義、疾病預后,解釋早期預防性康復及理性情緒可顯著降低DVT風險,促進疾病恢復,強化患者遵醫(yī)治療依從性。全面了解患者心理狀態(tài)及情感需求,通過撫慰、暗示療法、移情等方式鼓勵其勇于表達內心不良情緒,責任護士耐心傾聽,與患者感同身受,協同探求根源,特異性開導、解釋,通過握手、眼神反饋、微笑等肢體語言適時表達對患者的充分理解與尊重,協助患者消除不良行為內在動機。及時滿足患者合理化生活需求,適時強化情感支持,引導患者通過讀書看報、意念分散、音樂傾聽,分散對疾病的過度注意,提高痛閾,緩解術后疼痛與不良情緒。倡導同伴互助,建立病友交流圈,以術后康復較好病友為榜樣,給予患者正面鼓勵,引導患者保持樂觀心態(tài),與病友積極交流圍術期自護經驗,共同進步與康復,促使病友間產生同理心和疾病歸屬感,以同伴教育提升治愈信心。注重親情與社會支持,鼓勵家屬盡可能多陪伴患者,理解、寬容、關愛患者,消除其自卑、焦慮、抑郁心理。術后穿戴GCS或足底靜脈泵壓迫治療可能存在不適感受,告知患者這是正常現象,糾正其錯誤認知,鼓勵患者克服困難、堅持、加油,以肯定式語言激勵患者只要能嚴格遵醫(yī)治療,必將戰(zhàn)勝疾病,提高其自我存在感,促使患者基礎預防、物理預防、藥物預防及自我癥狀管理等形成正確習慣并得以持續(xù)。②教育。根據患者年齡、病情、文化背景的不同,制定個性化健康教育計劃。每日晨晚間護理結束時,責任護士以小講座、個體訪談、宣傳手冊等方式對患者實施一對一健康宣教,普及下肢靜脈曲張相關疾病知識、術后DVT防范技巧、術后功能鍛煉方法、個人生活保健常識,15~20 min/次,直至出院。護士每天對患者DVT相關知識的掌握度進行總結,第2天宣教前,先要求患者復述前1天的內容,確定患者掌握后方可繼續(xù)宣教新內容,使患者深刻理解術后嚴格遵醫(yī)治療的必要性,構建預防DVT認知威脅。邀請患者及家屬加入專屬微信群,每日18:00組織患者及家屬通過微信平臺循環(huán)收看基于Green理論防范DVT視頻,觀看結束4 h內將反思感受上傳至群內,指導病友們討論互助,針對患者對預防知識的掌握程度,護士再次強化指導。每周定期通過微信、Email、QQ等社交工具進行健康知識推廣,如微信公眾號定期推送疾病注意事項、交流圈不定期分享最新DVT防范技巧小視頻等。邀請患者及家屬共同參與制定術后康復計劃(共12周),包括早睡早起、均衡營養(yǎng)(宜清淡飲食,禁食牛羊肉)、準確服藥(中危患者術后12 h腹部皮下注射低分子肝素鈣2 200~2 500 IU,每12 h應用1次,直至下床活動為止。抗凝治療期間避免碰撞、摔跌等任何誘發(fā)皮膚損傷活動。刷牙時使用軟毛牙刷,每日密切觀察是否有出血傾向,定時監(jiān)測患者凝血功能,避免嚴重出血。高危及以上患者遵醫(yī)囑術后4 h內使用低分子肝素鈣預防,同時聯合應用利伐沙班治療,2.0 mg/次,2次/d,連續(xù)5 d)、戒煙限酒、功能鍛煉方法等。教育患者適當增加溫水攝入量,2 000~3 000 mL/d,預防血液濃縮,減少對血管內膜損傷。每日定時定位測量肢體周徑,肢體疼痛或腫脹明顯時,及時松解加壓包扎,緩解癥狀。鼓勵患者每日書寫功能鍛煉和健康行為日記,激發(fā)自我潛能,克服懶惰、枯燥等降低功能鍛煉依從性的不良因素,鼓勵家屬多陪伴監(jiān)督,促使患者正視自己的努力,增強自我效能。通過手機視頻、床旁示教等方式強化患者對功能鍛煉、GCS使用、健康行為培養(yǎng)等知識的認知掌握,促進患者知覺收益,鼓勵患者堅持良性生活方式培養(yǎng)、肢體功能鍛煉的依從性,堅定遵醫(yī)治療能防范DVT、改善預后的信念。③運動。依據DVT風險預警評估結果,制定個性化分級康復運動鍛煉計劃。低危患者:術后臥床期間足部旋轉及屈伸活動訓練,術后6 h下床活動,使用彈力繃帶或彈力襪,避免久站久坐,勞逸結合,根據病情增加活動量。中危及以上患者:術后去枕平臥,小枕墊高下肢高出心臟平面35 cm,膝關節(jié)屈曲20°~30°。協助患者進行趾間關節(jié)活動(趾間關節(jié)背伸和跖屈運動),每個動作重復10次,鍛煉3次/d,15~20次/min。每4 h動態(tài)觀察皮膚腫脹程度1次。全麻術后1 h內行踝泵運動。硬外麻術后患者待患肢運動感知覺恢復后,術后6 h內指導家屬每小時進行被動股四頭肌舒縮、踝泵運動5 min(屈伸動作:輕緩勾腳尖10 s后,下壓腳尖至最大限度保持10 s;繞環(huán)動作:以踝關節(jié)為中心,足趾360°環(huán)轉活動),6 h后維持床面與平面夾角45°,鼓勵患者定時更換臥位,伸膝關節(jié)、抬腿,并自行加強主動踝泵操訓練,15 min/次,5~7次/d。協助患者室內慢走10~15 min,強調“清醒1 min—發(fā)呆3 min—緩緩坐起2 min”之起床三部曲,避免體位性低血壓。病情穩(wěn)定后,轉至走廊慢走20 min/次,步行不少于200步,3次/d,逐步延長活動時間及距離。④工作。培養(yǎng)患者生活獨立自理能力,如獨立完成洗漱、吃飯、清潔、穿衣、入廁等日常活動,降低依賴他人的意識。鼓勵患者勇于自我開展患肢功能訓練,掌握GCS穿戴時間及方法。中危患者術后3 d彈力繃帶加壓包扎患肢,術后第4天拆除彈力繃帶后每日晨起穿戴,睡前脫去,至少穿12周;高危組在中危組基礎上,加用足底靜脈泵壓迫12~15 min/次,1次/d,治療結束后繼續(xù)穿戴中級壓力以上的GCS,積極練習自我監(jiān)測足趾感覺和足背動脈的技巧,培養(yǎng)愉悅身心的興趣愛好。患者自我能力恢復良好后,適當參與社會工作和家務勞動,提升其生活中的自我價值及社會家庭使命感。⑤評估。為患者建立健康檔案,包括個人基本信息、系統健康評估、隨訪記錄等。密切觀察下肢靜脈栓塞的變化,加強飲食、排便、生命體征等方面監(jiān)測,定期對患者心理情緒、運動能力、生存質量及生活自我管理能力進行動態(tài)評估,并根據病情變化及時調整康復計劃。每2周檢測康復指標1次,對康復效果欠佳者,從康復計劃和干預措施落實程度上分析問題,探明原因,并特異性完善相關康復護理計劃,保障康復質量持續(xù)改進。
1.3 觀察指標 ①術后6周門診復查,記錄術后出血發(fā)生情況和DVT發(fā)生率,觀察兩組患者首次下床活動時間、皮下水腫等癥狀改善情況。②術后6周,自制血管外科護理質量調查問卷評價兩組患者的護理滿意度,問卷Cronbach’sα系數為0.901,信效度良好。滿分100分,總計20個條目,每個條目賦予1~5分,其中不滿意為<60分,61~75分為一般,76~85分為比較滿意,86~100分為非常滿意。問卷現場發(fā)放,護士指導患者現場填寫并回收,有效回收率100%。③分別采用一般自我效能感量表(GSES)、焦慮自評量表(SAS)評估兩組的自我效能和焦慮情緒。GSES得分與自我效能水平呈正比,SAS得分越低表明焦慮情緒越輕[4]。
1.4 統計學處理 使用SPSS 21.0統計學軟件進行數據處理。計數資料以率表示,行χ2檢驗,計量資料以(±s)表示,行t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者DVT發(fā)生情況比較 術后6周,對照組患者DVT發(fā)生率為11.43%(8/70),觀察組患者DVT發(fā)生率為2.86%(2/70),差異有統計學意義(χ2=3.876,P=0.049)。
2.2 兩組患者術后出血發(fā)生情況比較 觀察組浸透敷料的出血、切口出血、皮下血腫的發(fā)生率均低于對照組,差異有統計學意義(P<0.05),見表1。

表1 兩組患者術后出血發(fā)生情況比較[n(%)]
2.3 兩組患者臨床癥狀改善情況比較 觀察組患者皮下水腫消失時間、潰瘍面消失時間、術后疼痛時間、小腿麻木感消失時間、首次下床活動時間均低于對照組,差異有高度統計學意義(P<0.001),見表2。
2.4 兩組患者GSES評分和SAS評分比較 術后6周,觀察組GSES評分高于對照組,SAS評分低于對照組(均P<0.001),見表3。
2.5 兩組患者護理滿意度比較 觀察組患者總體滿意度為98.57%明顯高于對照組患者70.00%,差異有高度統計學意義(P<0.001),見表4。
表2 兩組患者臨床癥狀改善情況比較(±s)

表2 兩組患者臨床癥狀改善情況比較(±s)
?
表3 兩組患者GSES評分和SAS評分比較(±s) 單位:分

表3 兩組患者GSES評分和SAS評分比較(±s) 單位:分
注:GSES=一般自我效能感量表,SAS=焦慮自評量表。
組別 例數 GSES評分 SAS評分干預前 干預后 干預前 干預后觀察組 70 18.45±2.15 30.20±3.02 54.40±3.15 38.50±2.70對照組 70 18.40±2.18 22.10±2.80 54.45±3.10 49.50±2.90 t值 0.137 16.456 0.095 23.227 P值 0.892 <0.001 0.925 <0.001
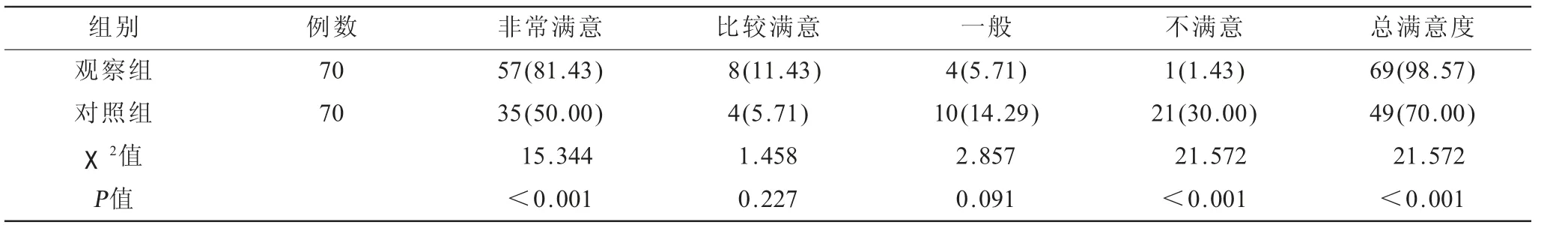
表4 兩組患者護理滿意度比較[n(%)]
3 討論
DVT是下肢靜脈曲張術后患者圍術期死亡的重要因素,對患者臨床結局有關鍵性影響。下肢靜脈曲張術后患者因肢體疼痛不能活動致靜脈內膜損傷、肢體靜脈血流緩慢,加之手術創(chuàng)傷促使凝血因子代償性釋放致血液高凝狀態(tài)、止血藥應用、肥胖等因素,易誘發(fā)DVT的發(fā)生[5]。Caprini評估模型是預測血管外科患者下肢DVT發(fā)病風險精準度最高的評估工具,其通過及時識別DVT發(fā)生的危險因素,科學有效地實施風險評估,并根據不同的風險級別采取分級預防措施,從而有效降低下肢靜脈曲張術后患者DVT的發(fā)生率。5E康復護理干預基于DVT風險預警評估結果,通過教育、運動、鼓勵、工作、評估5個環(huán)節(jié)系統性管理流程,全面提升下肢靜脈曲張術后患者對疾病認知和自我監(jiān)測病情能力,指導其熟練掌握機械預防、藥物預防和運動干預等相關防范DVT措施[6],可顯著降低因抗凝不足引起DVT的發(fā)生,又避免因過度抗凝致出血傾向的發(fā)生,有效改善患者下肢血液循環(huán),增進其自我管理疾病水平。“鼓勵”和“教育”干預中,針對多數患者缺乏對下肢靜脈曲張病因及其并發(fā)癥知識了解,且癥狀影響美觀,患者負面情緒嚴重現狀,通過護士澄清、視頻指導、開放性問答等多途徑持續(xù)抗凝教育過程,強化患者對疾病基本知識、治療過程及術后并發(fā)癥預防等健康知識掌握程度。通過多元化情感支持,鼓勵、指導患者積極應對疾病,使患者在激勵正向的環(huán)境中自我反思預防DVT行為改變的承諾與動機,緩解患者不良情緒,提高疾病認知,增進術后康復信心。“運動”干預中,依據DVT風險預警評分結果[7],評估患者運動耐力,邀請其及家屬參與制定個性化分級康復運動計劃,并指導患者遵醫(yī)用藥,合理膳食,從而促進其有效恢復。康復運動計劃主要為早期分級功能鍛煉,提高膝關節(jié)及足踝部主、被動運動,利于顯著改善股靜脈血液循環(huán)狀況,預防DVT等不良反應發(fā)生。“工作”干預中,鼓勵患者獨立完成日常生活活動,利于快速恢復其生活自理能力,同時指導患者正確掌握用藥、自我穿戴GCS、自我護理、情感放松等技能,有助于增強患者自我效能感,提高其自我管理能力。指導患者參與適當家務勞動及工作,滿足了患者被關懷及被承認的心理需求,使患者堅信自我價值感及改變健康不良行為的自我管理能力,增加社會使命感[8],提高自我承認度及個體自豪感,利于患者主動采取改善下肢血液循環(huán)的行為,增進治療依從性,夯實對疾病良好轉歸及快速回歸社會的希望和自信心。“評估”干預中,建立個人健康檔案,定期評估患者的心理情緒、運動能力、生存質量及生活自我管理能力,并及時調整康復計劃,利于保障患者康復質量持續(xù)穩(wěn)步改進,對促進患者預后有重要意義[9]。本研究中,對照組DVT發(fā)生率為11.43%高于觀察組發(fā)生率2.86%,差異有統計學意義(P<0.05),同時觀察組浸透敷料出血、切口出血、皮下血腫發(fā)生率均低于對照組,臨床癥狀改善情況優(yōu)于對照組(均P<0.05),提示5E康復模式預防下肢靜脈曲張術后DVT效果較好,有助于優(yōu)化患者軀體功能及臨床癥狀,降低術后并發(fā)癥,加速康復進程。此外,觀察組GSES評分高于對照組,SAS評分低于對照組,護理滿意度更高,表明5E康復模式更有助于改善下肢靜脈曲張術后患者健康行為及自我效能感,增強患者對疾病的正確認知及對相關知識的掌握,糾正負性情緒,激發(fā)最大潛能,改善遵醫(yī)依從性,患者接受度更高[9]。
5E康復模式從生理、情感、社會等方面多維度增強臨床護理對治療的支持,構建促進下肢靜脈曲張術后患者醫(yī)療、護理、康復的新型循環(huán)整體護理模式,可顯著提升患者生理與生活運動功能,實現患者心理與軀體的雙重舒適,明顯減少DVT發(fā)生和出血發(fā)生率,進一步增強其自理能力及自我效能感,有效避免了術后不良事件的發(fā)生[10],對發(fā)生血栓高危者早期預防效果較好,護理滿意度更高,改善患者預后結局更好。

