70°鼻內窺鏡下鼻動力切割器經口腺樣體切除術治療兒童鼾癥的臨床效果觀察
丁銳榮 陳麗芬 黃輝強 劉揚

【摘要】 目的:探討70°鼻內窺鏡下鼻動力切割器經口腺樣體切除術治療兒童鼾癥的效果。方法:選取2018年12月-2020年11月于本院就診的60例兒童鼾癥患兒,按照隨機數字表法分為研究組和對照組,各30例。對照組行傳統的腺樣體切除術,觀察組采取70°鼻內窺鏡下鼻動力切割器經口腺樣體切除術。比較兩組的臨床療效、術中出血量、手術時間、癥狀緩解時間及術后疼痛時間。結果:觀察組總有效率為96.67%,高于對照組的80.00%,差異有統計學意義(P<0.05)。觀察組術中出血量、手術時間、癥狀緩解時間、術后疼痛時間均少于對照組,差異均有統計學意義(P<0.05)。觀察組術后24 h皮質醇、促腎上腺皮質激素和中性粒細胞水平均低于對照組,差異均有統計學意義(P<0.05)。結論:70°鼻內窺鏡下鼻動力切割器經口行腺樣體切除術治療兒童鼾癥效果顯著,術中出血量少,術后應激反應小,值得臨床推廣。
【關鍵詞】 兒童鼾癥 鼻內窺鏡 腺樣體切除術 鼻動力切割器
[Abstract] Objective: To investigate the efficacy and safety of adenoidectomy combined with nasal power cutter under 70° nasal endoscope in the treatment of children snore disease. Method: A total of 60 cases of children with snoring treated in our hospital from December 2018 to November 2020 were selected and divided into study group and control group according to random number table method, 30 cases in each group. The control group was treated with traditional adenoidectomy, while the observation group was treated with nasal power cutter combined with adenoidectomy under 70° nasal endoscope. Clinical efficacy, perioperative intraoperative blood loss, operative time, symptom relief time and postoperative pain time were compared between the two groups. Result: The total effective rate of the observation group was 96.67%, higher than 80.00% of the control group, the difference was statistically significant (P<0.05). The amount of intraoperative blood loss, operative time, symptom relief time and postoperative pain time in the observation group were all less than those in the control group, the differences were statistically significant (P<0.05). 24 h after surgery, the levels of cortisol, adrenocorticotropic hormone and neutrophils in the observation group were lower than those in the control group, the differences were statistically significant (P<0.05). Conclusion: Nasal power cutter combined with adenoidectomy under 70° nasal endoscopeis effective in the treatment of snoring in children, less intraoperative blood loss, less postoperative stress reaction, which is worthy of promotion in clinic.
[Key words] Child snore disease Nasal endoscope Adenoidectomy Nasal power cutter
First-authors address: The Peoples Hospital of Lufeng City, Lufeng 516500, China
doi:10.3969/j.issn.1674-4985.2021.11.027
兒童鼾癥是耳鼻喉科常見的兒童疾病之一,其主要表現為睡覺打鼾、通氣功能降低,呼吸受阻等,嚴重者可引起呼吸暫停。如不及時治療,容易對患兒的生長發育、心肺功能造成影響,影響患兒的生活質量[1-2],因此,臨床上需積極重視兒童鼾癥的治療。腺樣體切除術是常用的兒童鼾癥的首要治療方法[3],但傳統的手術方法出血量多,臨床治療效果欠佳。近年來,隨著內窺鏡技術在臨床的廣泛應用,越來越多的臨床科室開展了鼻內窺鏡下治療兒童鼾癥的治療方式[4-5]。本研究以2018年
12月-2020年11月本院收治的60例兒童鼾癥患者為研究對象,探討70°鼻內窺鏡下鼻動力切割器經口腺樣體切除術治療兒童鼾癥的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2018年12月-2020年11月于本院就診的60例兒童鼾癥患者,按照隨機數字表法分為對照組和觀察組,各30例。診斷標準:符合中華醫學會耳鼻喉分會制定的關于鼾癥的診斷標準[6]。納入標準:患兒有不同程度的鼻塞、打鼾、扁桃體肥大和頭痛等臨床癥狀。排除標準:精神、免疫系統疾病。所有患兒家屬均對本次研究有知情權并簽署同意書,本次研究均已通過本院醫學倫理委員會審核批準。
1.2 方法 兩組患兒入院后均給予常規檢查和護理。(1)對照組患兒采取傳統方式行腺樣體刮除術治療,患兒進行全麻后采取仰臥位,借助Davis開口器將口腔打開,將合適的腺樣體刮匙置于鼻咽腔后,緊貼鼻咽腔后壁向下刮除腺樣體,然后用紗布壓迫止血。(2)觀察組:采用70°鼻內窺鏡下鼻動力切割器經口腺樣體切除術治療,患兒全麻后采取仰臥位,借助Davis開口器打開口腔;①首先向鼻腔內注入少量的含有腎上腺素的生理鹽水,然后用兩根8號導管插入鼻腔后從口中拉出,抬起軟腭,使腺樣體結構充分暴露;②在70°內窺鏡下鼻動力切割器經口行腺樣體切除術,單極電凝止血;③將系有絲線的兩片膨脹海綿充分注入腎上腺生理鹽水后,通過導管經鼻腔引出,海綿壓迫腺樣體手術創面,2 d后取出海綿。所有操作過程中注意切除是否充分,注意止血。兩組患兒術后均按照病情需要合理使用滴鼻液、漱口水以及抗生素。
1.3 觀察指標與判定標準 (1)臨床療效,術后隨訪3個月,根據患兒恢復情況分為痊愈、顯效、有效和無效4個等級[7]。痊愈:患兒打鼾、睡眠時呼吸暫停等臨床癥狀消失,復查無腺樣體結構殘留;顯效:患兒臨床癥狀消失,有微量腺樣體結構殘留;有效:患兒打鼾等臨床癥狀有改善;無效:臨床癥狀未見改善,甚至有加重。總有效=痊愈+顯效+有效。(2)兩組圍手術期指標:包括術中出血量、手術時間、癥狀緩解時間以及術后疼痛時間。(3)術后應激反應指標:術后24 h取患兒外周靜脈血5 mL,得上清后采用化學發光法測定兩組患兒的皮質醇和促腎上腺皮質激素水平,采用血液分析儀測定患兒的中性粒細胞水平。
1.4 統計學處理 采用SPSS 22.0軟件對所得數據進行統計分析,計量資料以(x±s)表示,組間比較采用獨立樣本t檢驗;計數資料以率(%)表示,比較采用字2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般資料比較 對照組男17例,女13例;年齡3~12歲,平均(6.4±1.8)歲;病程2~6年,平均(4.1±1.2)年。觀察組男14例,女16例;年齡3~11歲,平均(5.9±1.6)歲;病程2~7年,平均(4.5±1.1)年。兩組的年齡、性別、病程比較,差異均無統計學意義(P>0.05),具有可比性。
2.2 兩組臨床療效比較 兩組術后進行3個月的隨訪觀察,觀察組總有效率為96.67%,高于對照組的80.00%,差異有統計學意義(字2=4.043,P<0.05),見表1。
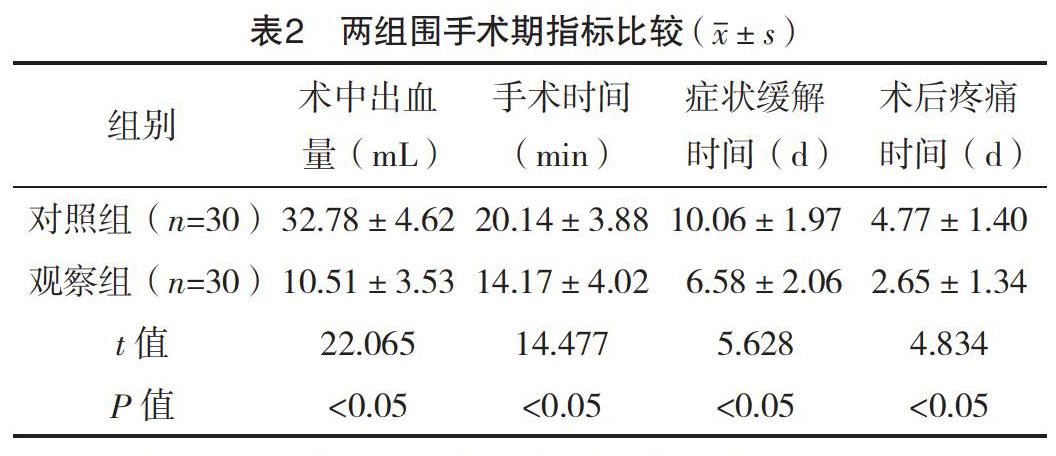
2.3 兩組圍手術期指標比較 觀察組術中出血量、手術時間、癥狀緩解時間、術后疼痛時間均少于對照組,差異均有統計學意義(P<0.05),見表2。
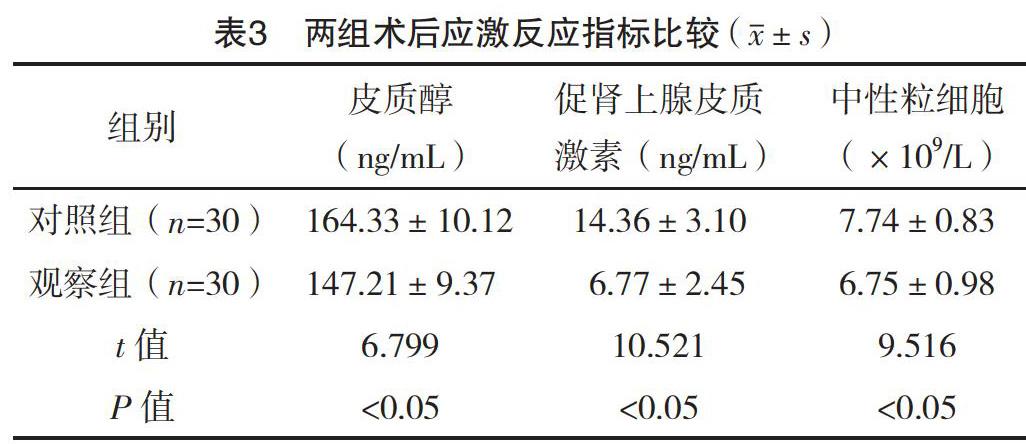
2.4 兩組術后應激反應指標比較 觀察組術后24 h皮質醇、促腎上腺皮質激素和中性粒細胞水平均低于對照組,差異均有統計學意義(P<0.05),見表3。
3 討論
鼾癥是由于各種因素造成的夜間睡眠打鼾、呼吸暫停等為主要臨床表現的疾病。近年來,隨著人們對健康行為和生活質量的要求不斷提高,兒童鼾癥逐漸引起廣大家庭和臨床醫生的關注[8-10]。臨床上,兒童鼾癥的主要表現為夜間鼻塞、睡眠時低通氣引發的張口呼吸,長期的低通氣量或者呼吸暫停會造成兒童慢性缺氧,而持續的缺氧不僅僅會影響患兒的睡眠質量,而且會引起患兒的情緒變化,輕者頭痛頭暈,重則會導致患兒記憶力減退。既往有研究證實,鼾癥的發生發展會影響兒童生長激素的分泌,甚至導致“腺樣體面容”,最終對患兒的生長發育造成影響[11-12]。因此,臨床應高度重視兒童鼾癥的治療。
既往研究表明,兒童鼾癥發生機制與成人不同[13-14]。扁桃體以及腺樣體的異常肥大導致的上氣道受阻是引起兒童鼾癥的主要原因之一[15]。因此,對于兒童鼾癥患者,手術是臨床上常用的治療兒童鼾癥的主要方法[16-17]。治療的首要原則是消除誘因,解除上呼吸道阻塞情況的同時盡可能降低周圍正常組織的損傷。而傳統的手術方法為經口進行腺樣體刮除術。盡管傳統的手術方法對治療兒童鼾癥有一定的臨床效果,但手術本身也存在一定的局限性,由于視野問題以及手術機械的影響,導致腺樣體組織暴露不充分,使得咽隱窩、后鼻孔等一些隱蔽部位的腺樣體增生組織不能夠徹底清除,容易遺留殘體,導致術后復發率較高[18]。此外,由于醫生在操作過程中主要靠手指觸診來確定切除方向,不僅準確性差,并發癥發生率較高,而且患兒出血時間較長,危險性大。隨著醫療技術和醫療器械的不斷發展,鼻內窺鏡技術由于具有視野清楚、創傷小、操作簡便等優點,逐漸取代了傳統的手術方式[19-22]。70°鼻內窺鏡下鼻動力切割器經口腺樣體切除術能充分暴露患兒鼻咽腔內的腺樣體,有效避免了殘體遺留,提高切割準確性的同時保證咽鼓管不受傷害。除此之外,在鼻腔內注入適量的含有腎上腺素的生理鹽水可以起到潤滑和收縮鼻腔黏膜的作用,減少導管對鼻腔的損失,減輕患兒手術不適感。在本次研究中,經鼻內窺鏡下鼻動力切割器經口行腺樣體切除術的患兒總有效達96.67%,高于對照組采取傳統的手術方式后治療的總有效率80.00%(P<0.05),進一步提示70°鼻內窺鏡下治療兒童鼾癥效果優于傳統的手術方法。觀察組患兒術中出血量(10.51±3.53)mL、手術時間(14.17±4.02)min、癥狀緩解時間(6.58±2.06)d、
術后疼痛時間(2.65±1.34)d,均優于對照組患兒的(32.78±4.62)mL、(20.14±3.88)min、(10.06±1.97)d、(4.77±1.40)d,差異均有統計學意義(P<0.05),進一步說明借助70°鼻內窺鏡下鼻動力切割器經口腺樣體切除術與傳統的腺樣體切除術相比,操作更為簡單方便,通過細導管經鼻腔從口內抬起軟腭后,腺樣體可以得到充分的暴露,更有利于手術操作者直視整個操作流程,不僅可以縮短手術時間,而且可以盡可能地減少患兒術中出血量,更有利于患兒的后期恢復。此外,手術創傷可引起患兒機體出現強烈的應激反應和免疫抑制,從而導致炎性因子的大量釋放。在本次研究中,筆者通過測定比較兩組患兒術后24 h的皮質醇、促腎上腺皮質激素以及中性粒細胞水平發現,觀察組術后24 h皮質醇、促腎上腺皮質激素和中性粒細胞水平均低于對照組(P<0.05),該結果進一步說明70°經鼻內窺鏡下鼻動力切割器經口腺樣體切除術治療兒童鼾癥可有效減輕患兒機體術后的應激反應水平,促進患兒康復。
綜上所述,70°經鼻內窺鏡下鼻動力切割器經口腺樣體切除術治療兒童鼾癥效果顯著,術中出血量少,術后應激反應小,值得臨床推廣。
參考文獻
[1]張秀娟,王丹,姚文峰.內窺鏡輔助腺樣體等離子消融術治療兒童鼾癥的臨床效果及護理質量控制[J].微創醫學,2019,14(6):815-817.
[2]周鳳芹.雙側扁桃體摘除與腺樣體刮除術治療兒童鼾癥的臨床療效觀察[J].世界最新醫學信息文摘,2016,16(71):64-66.
[3]于小佳,柴樹潔,王樂男.經腺樣體與扁桃體聯合切除術治療兒童鼾癥的效果觀察[J].臨床醫學研究與實踐,2016,1(3):79.
[4]陳軍,李華超.鼻內窺鏡下低溫等離子射頻術與腺樣體刮除術聯合扁桃體剝離術治療兒童鼾癥的比較研究[J].中國內鏡雜志,2015,21(12):1295-1297.
[5]畢戰勝.鼻內窺鏡下低溫等離子射頻消融術治療小兒鼾癥臨床效果及ET-1水平分析[J].中國醫療器械信息,2020,26(16):71-72.
[6]陸再英,鐘南山.內科學[M].北京:人民衛生出版社,2008:32.
[7]呂建.0℃ 0.9%氯化鈉注射液和鹽酸腎上腺素混合液在等離子射頻消融術治療兒童鼾癥中的療效觀察[J].中國現代醫生,2020,58(1):66-69.
[8]鄧澤海,后群,崔振英,等.兒童鼾癥個性化治療的臨床體會[C]//中國睡眠研究會第十屆全國學術年會匯編,哈爾濱,2018.
[9] Tachino H,Takakura H,Shojaku H,et al.Lacrimal Drainage System Obstruction Following Inferior Turbinate Surgery[J].Frontiers in Surgery,2020,7:590988.
[10]張軼.鼾癥的病因病機及個案分析[J].內蒙古中醫藥,2019,38(1):31-32.
[11]張家平.鼾癥對兒童睡眠結構及生長發育的影響[J].世界最新醫學信息文摘,2019,19(17):41-44.
[12] Anderson S,Alsufyani N,Isaac A,et al.Correlation between gonial angle and dynamic tongue collapse in children with snoring/sleep disordered breathing-an exploratory pilot study[J].Journal of Otolaryngology-Head & Neck Surgery,2018,47(1):41.
[13]歐陽靜.鼾癥對全身疾病的聯系和影響[J].保健文匯,2019(8):49.
[14] Pradeep P,Chappity P,Pradipta P.Primary endoscopic stapedotomy using 3 mm nasal endoscope:Audiologic and clinical outcomes[J].Journal of Otology,2020,15(4):133-137.
[15]范雋,逄明杰.扁桃體聯合腺樣體切除術治療兒童鼾癥術后疼痛的臨床探討[J].世界最新醫學信息文摘,2016,16(65):71.
[16]王海能.不同腺樣體切除術式治療兒童鼾癥療效及預后對比分析[J].人人健康,2019(13):268.
[17]禹林.扁桃體部分切除術治療兒童鼾癥早期效果分析[J].中外醫學研究,2018,16(7):65-67.
[18]楊國寧,楊琰茗,寸麗花,等.兒童鼾癥的個性化手術治療[J].大理大學學報,2018,3(8):67-70.
[19]劉然,史敏,黃永,等.鼻內鏡下扁桃體腺樣體等離子切除術對重度鼾癥所致發育不良的治療效果[J].中國內鏡雜志,2019,25(4):32-36.
[20]周子紅.鼻內窺鏡低溫等離子消融術對腺樣體肥大患兒鼻阻力及疼痛程度的影響[J].基層醫學論壇,2020,24(14):1998-1999.
[21]何仕浩,張守遐,肖彩群,等.鼻內窺鏡下腺樣體切割聯合扁桃體摘除術與傳統手術方法治療兒童鼾癥的臨床效果探討[J].中外醫學研究,2017,15(21):3-4.
[22]方銘達,洪燕麗,許海波,等.鼻內鏡經口腺樣體黏膜下等離子射頻消融術聯合扁桃體切除術治療兒童鼾癥伴變應性鼻炎的臨床療效[J].中國民康醫學,2017,29(17):13-15.
(收稿日期:2021-03-16) (本文編輯:劉蓉艷)

