胃轉流手術對2型糖尿病合并超重/肥胖患者的臨床效果研究和分析
段文燕,肖燕,王爽,辛賀
(1.吉林省人民醫院,吉林 吉林;2.長春嘉和外科醫院,吉林 長春)
0 引言
糖尿病屬于常見的代謝性疾病,以高血糖為主要特征。2型糖尿病是由于胰島β細胞分泌胰島素不足或靶細胞對胰島素不敏感所致[1-2]。目前,發展中國家和發達國家的2型糖尿病均呈逐年遞增的態勢增長,而且上升病例中有超過半成的患者均為超重/肥胖患者。自上世紀50年代起,國內外開始展開對減重手術治療2型糖尿病(Type 2 Diabetes Mellitus, T2DM)的研究,胃轉流(Gastric Bypass, GBP)手術成為醫學界研究的熱點,但各文獻報道的GBP手術對T2DM的緩解與治愈效果不一[3-5]。本文對接受GBP手術的T2DM合并超重/肥胖患者的臨床效果進行統計分析,為單純應用藥物治療但血糖控制依然欠佳的患者提供具有安全性和針對性的降糖方案,現報道如下。
1 資料與方法
1.1 臨床資料
經過倫理委員會批準,同意對長春嘉和外科醫院2010年11月至2014年3月收治的20例2型糖尿病合并超重/肥胖并接受胃轉流手術的患者進行術后相關指標的研究及分析。男7例(占比35%),女13例(占比65%),年齡在18~65歲,平均(42.7±12.6)歲,糖尿病病程1~10年,平均(5.35±2.6)年。12例(占比60%)術前實行單獨口服藥物治療;7例(占比35%)術前單純應用胰島素降糖;1例(占比5%)應用口服藥物+胰島素降糖。16例患者合并高血壓病,均選用口服降壓藥治療,其中血壓控制未達標(<130/80 mmHg)者有13例。
1.2 納入與排除標準
納入標準:①符合2型糖尿病診斷標準者;②無任何手術禁忌證者;③年齡<65歲者;④體重指數≥25 kg/m2者;⑤血漿胰島素水平>正常值1/3者;⑥自愿簽署本次研究協議書者[6-7]。
排除標準:①臨床確診為T1DM或LADA者;②糖尿病自身免疫性抗體、胰島細胞抗體、谷氨酸脫羧酶抗體呈陽性者;③手術不耐受者;④合并患有嚴重的心肺功能不全者;⑤空腹血清胰島素、C-肽數值小于正常參考范圍下限者[8-9]。
1.3 方法
胃轉流手術(減重手術方式):將遠端的大部分胃切除,切斷距屈氏韌帶0.3~0.5 m處的遠端空腸,將遠端空腸與胃殘端進行吻合,將近端空腸與距胃-空腸吻合口遠端0.5~1.5 m處與空腸進行端側吻合[10-12]。
①體格檢查:測量患者身高、體重、胸圍、腰圍、臀圍、收縮壓及舒張壓。
②實驗室檢查:患者禁食至少10 h,空腹采靜脈血,檢測FPG、2 h PG等相關指標。
1.4 觀察標準
參照《中國2型糖尿病防治指南》制定標準:臨床相關指標的檢測-FPG(空腹血糖)、2 h PG(餐后2 h血糖)、TC(總膽固醇)、HDL-C(高密度脂蛋白膽固醇)、TG(甘油三酯)、FINS(空腹胰島素)、2 h PINS(餐后2 h胰島素)、FCP(空腹C肽)、LDL-C(低密度脂蛋白膽固醇)、2 h PCP(餐后2 hC肽)、HbA1c(糖化血紅蛋白)、體格檢查等。
1.5 統計學方法
正態分布的計量資料以Mean±SD表示,兩組間比較用t檢驗。非正態分布的計量資料以M(Q25, Q75)表示,組間比較應用秩和檢驗。
2 結果
2.1 胃轉流手術對體格檢查相關項目的影響
詳見表1。
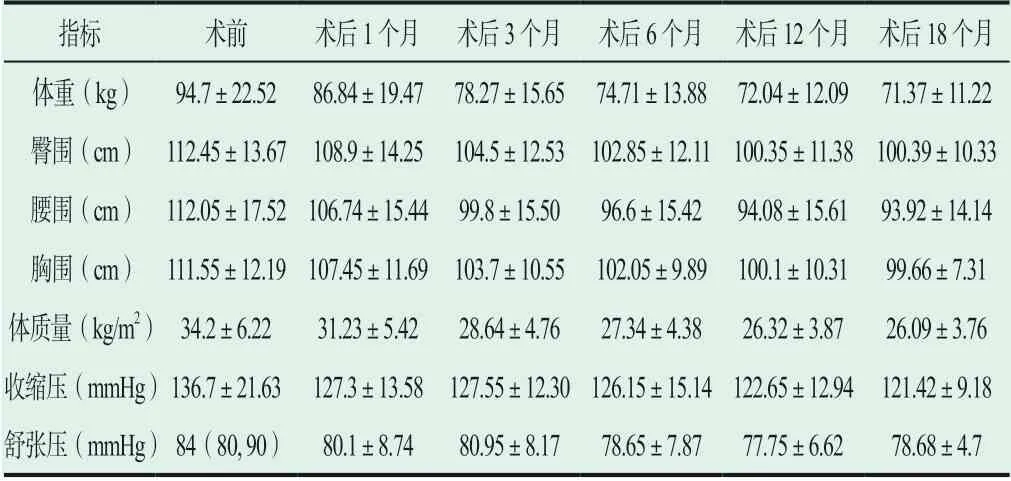
表1 胃轉流手術對體格檢查相關項目的影響[Mean±SD/M(Q25, Q75)]
2.2 胃轉流手術對糖代謝及胰島素分泌的影響
詳見表2。
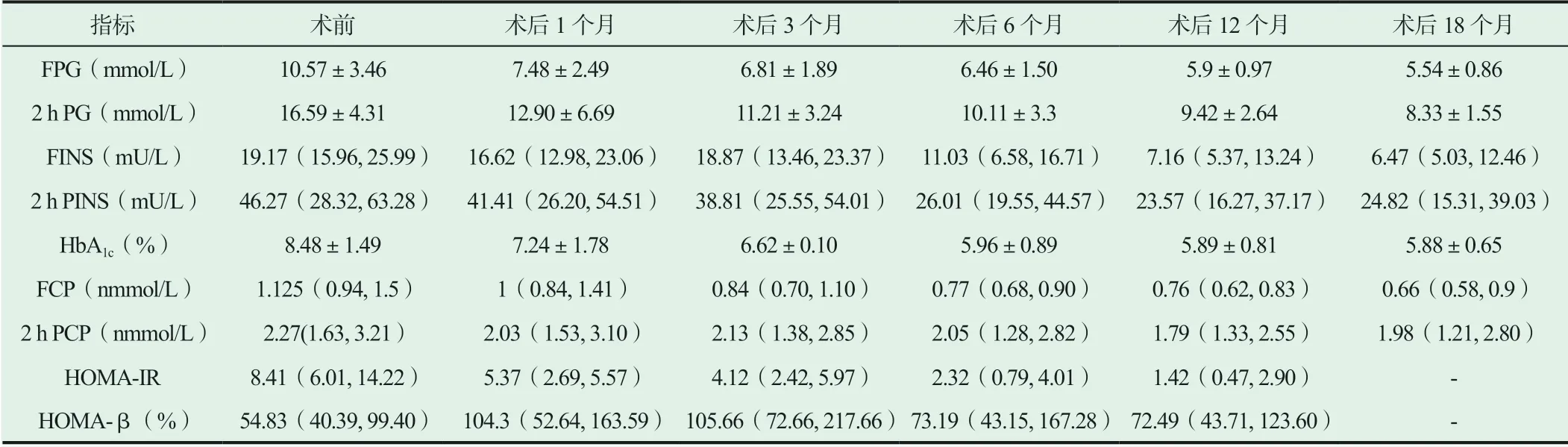
表2 胃轉流手術對糖代謝及胰島素分泌的影響[Mean±SD/M(Q25, Q75)]
2.3 胃轉流手術對血脂代謝的影響
詳見表3。
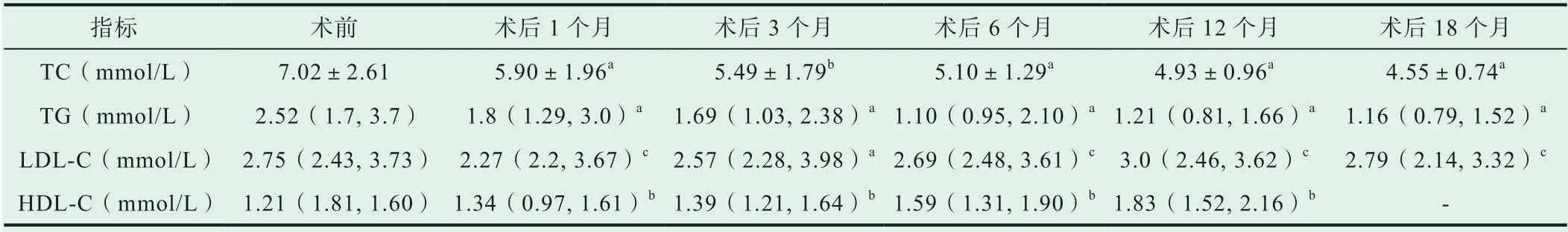
表3 胃轉流手術對血脂代謝的影響[Mean±SD/M(Q25, Q75)]
3 討論
糖尿病主要以血糖升高為主要特點,而因肥胖/超重所致的糖尿病患者數量也呈逐年遞增的趨勢。經相關研究數據表明,全球患有2型糖尿病的患者已達8.3%,且逐年攀升,而這也加重了患者本身和社會的負擔。目前,2型糖尿病合并肥胖/超重的患者單純使用降糖藥物治療達標率并不理想,因而在2009年,美國糖尿病協會便將減重手術作為肥胖/超重伴2型糖尿病的治療方式之一[13-15]。胃轉流手術的治療目標與藥物治療目標不同,我們期望通過此次手術治療將2型糖尿病完全治愈,讓2型糖尿病患者徹底擺脫糖尿病帶來的不良后果。本次研究將對長春嘉和外科醫院2型糖尿病合并超重/肥胖患者實行胃轉流手術后的臨床效果及相關指標情況進行分析,依據研究結果可知,術后1、3、6、12、18個月的體重、腰圍、臀圍、胸圍、體重指數與FPG、2 h PG、HbA1c、2 h PINS、FCP、2 h PCP、TC、TG水平相較術前下降;收縮壓、FINS在術后6、12、18個月與術前相比下降,舒張壓在術后6、12個月與術前相比下降;術后1、3、6、12個月的胰島素抵抗指數與術前相比下降,差異有統計學意義(P<0.05)。患者術后1、3、6、12個月的胰島β細胞分泌指數、HDL-C與術前相比有一定程度上升。
綜上所述,2型糖尿病患者實行胃轉流手術可全面改善患者的體重指數、臀圍、腰圍等相關指標,也可改善患者的胰島素抵抗、脂代謝及糖代謝,具有臨床應用價值。

