納布啡聯(lián)合酮咯酸靜脈鎮(zhèn)痛對(duì)剖宮產(chǎn)術(shù)后的作用
宋禮峰,武 強(qiáng),劉 超
(鶴壁市人民醫(yī)院麻醉科,河南 鶴壁 458030)
剖宮產(chǎn)術(shù)后疼痛包括切口痛和宮縮痛等,嚴(yán)重影響產(chǎn)婦術(shù)后休息,延緩康復(fù)進(jìn)程。鎮(zhèn)痛是目前常用的措施,即術(shù)后靜脈持續(xù)少量給藥,使藥物濃度始終維持在最低而有效的自控鎮(zhèn)痛濃度[1]。納布啡是常使用的鎮(zhèn)痛藥物,屬于激動(dòng)拮抗劑,其對(duì)κ受體起激動(dòng)作用,對(duì)μ受體起部分拮抗作用。激動(dòng)脊髓中的κ受體產(chǎn)生鎮(zhèn)痛效應(yīng)[2]。酮咯酸是非甾體抗炎藥,可通過阻斷花生四烯酸的環(huán)氧化酶(COX)或通過誘發(fā)血小板聚集作用抑制前列腺素(PG)合成,以產(chǎn)生鎮(zhèn)痛作用[3]。筆者探討納布啡聯(lián)合酮咯酸靜脈鎮(zhèn)痛對(duì)剖宮產(chǎn)術(shù)后康復(fù)的影響。
1 資料與方法
1.1 一般資料
2019年4月至2020年4月,入住鶴壁市人民醫(yī)院的82例剖宮產(chǎn)患者,隨機(jī)進(jìn)入對(duì)照組和觀察組,每組41例。對(duì)照組:年齡23~35歲,平均(28.2±3.2)歲;孕期37~41周,平均(39.2±1.2)周;體重指數(shù)(BMI)26~29 kg/m2,平均(27.7±1.3)kg/m2;麻醉分級(jí)Ⅱ級(jí)20例,I級(jí)21例。觀察組:年齡22~37歲,平均(28.37±3.30)歲;孕期38~41周,平均(39.42±1.21)周;體重指數(shù)(BMI)25~29 kg/m2,平均BMI(27.92±1.38)kg/m2;麻醉分級(jí)Ⅱ級(jí)19例,I級(jí)22例。兩組一般資料無統(tǒng)計(jì)學(xué)差異(P>0.05),具有可比性。本研究獲得醫(yī)院倫理委員會(huì)批準(zhǔn);患者及家屬知情并簽訂知情同意書。
納入標(biāo)準(zhǔn):①均為單胎初產(chǎn);②具有剖宮產(chǎn)指征,且愿意接受宮下段橫切口術(shù)式;③BMI指數(shù)30 kg/m2以內(nèi);④麻醉分級(jí)I~Ⅱ級(jí)。
排除標(biāo)準(zhǔn):①雙胎、多胎妊娠;②既往腹部手術(shù)史;③研究用的藥物過敏;④合并椎管內(nèi)麻醉禁忌證。
1.2 方法
患者常規(guī)禁飲禁食,完善術(shù)前檢查,手術(shù)由同一組醫(yī)師主刀,入室后常規(guī)開放靜脈通路,監(jiān)測(cè)血壓、心率等,同時(shí)予以鼻導(dǎo)管吸氧,采取右側(cè)臥位,在L3-4予以腰-硬聯(lián)合阻滯,腦脊液回抽順利后,向蛛網(wǎng)膜下腔注入0.5%羅哌卡因(宜昌人福藥業(yè),國(guó)藥準(zhǔn)字:H20103552) 3 ml,然后予以硬膜外腔置管,在頭端留置3~4 cm導(dǎo)管,在硬膜外給予2%利多卡因(北京紫竹藥業(yè),國(guó)藥準(zhǔn)字:H11022388)3 ml,平臥后調(diào)整左傾30°體位,使麻醉阻滯平面到達(dá)T6水平后開始手術(shù)。
對(duì)照組術(shù)后予以納布啡靜脈鎮(zhèn)痛,予以1 mg/kg納布啡(宜昌人福藥業(yè),國(guó)藥準(zhǔn)字:H20130127)加生理鹽水稀釋;設(shè)置鎮(zhèn)痛泵參數(shù),自控鎮(zhèn)痛量為1 ml,泵注速度2 ml/h;鎖定時(shí)間為10 min。觀察組術(shù)后予以納布啡聯(lián)合酮咯酸靜脈鎮(zhèn)痛,1 mg/kg納布啡+1 mg/kg酮咯酸(四川美大康佳樂藥業(yè),國(guó)藥準(zhǔn)字:H20143334)加生理鹽水稀釋;設(shè)置鎮(zhèn)痛泵參數(shù),自控鎮(zhèn)痛量為1 ml,泵注速度2 ml/h;鎖定時(shí)間為10 min。兩組術(shù)后觀察至出院。
1.3 觀察指標(biāo)
①疼痛:采用視覺模擬評(píng)分法(VAS)評(píng)估術(shù)后6 h、12 h疼痛程度,總分10分,分高疼痛重。②評(píng)價(jià)指標(biāo):下肢肌力恢復(fù)、排尿恢復(fù)的時(shí)間、24 h陰道出血量和縮宮素用量。③不良反應(yīng):術(shù)后惡心、嘔吐、頭暈、皮膚瘙癢。
1.4 統(tǒng)計(jì)學(xué)方法
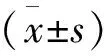
2 結(jié)果
2.1 疼痛程度
觀察組術(shù)后靜息切口痛和宮縮痛VAS評(píng)分低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。

表1 兩組疼痛程度比較(分,
2.2 常用評(píng)價(jià)指標(biāo)
治療后,觀察組下肢肌力恢復(fù)的時(shí)間和排尿恢復(fù)的時(shí)間均較對(duì)照組短,縮宮素用量較對(duì)照組少(P<0.05),兩組24 h陰道出血量的差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表2。
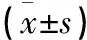
表2 兩組常用評(píng)價(jià)指標(biāo)比較
2.3 不良反應(yīng)
觀察組術(shù)后惡心、嘔吐2例,頭暈1例,發(fā)生率7.32%(3/41);對(duì)照組惡心、嘔吐4例,頭暈2例,皮膚瘙癢3例,發(fā)生率21.95%(9/41)。觀察組不良反應(yīng)率低于對(duì)照組(χ2=5.145,P<0.05)。
3 討論
剖宮產(chǎn)術(shù)后疼痛主要源于切口疼痛和子宮持續(xù)收縮引起的宮縮痛,這種疼痛會(huì)給產(chǎn)婦帶來生理和心理上的痛苦,也會(huì)延緩術(shù)后康復(fù)進(jìn)程[4]。針對(duì)剖宮產(chǎn)術(shù)后疼痛,臨床上多采用靜脈鎮(zhèn)痛方案,納布啡可激動(dòng)κ受體,抑制疼痛,是當(dāng)前使用較廣的藥物。剖宮產(chǎn)術(shù)后的鎮(zhèn)痛機(jī)制復(fù)雜,鎮(zhèn)痛效果不理想,影響術(shù)后早期恢復(fù)[5]。酮咯酸可抑制COX分泌,使PG合成減少,進(jìn)而抑制PG介導(dǎo)的化學(xué)或機(jī)械感受器的敏感性,發(fā)揮鎮(zhèn)痛效應(yīng)。同時(shí),也可靶向性聚集于手術(shù)切口周圍或者炎癥區(qū)域,以阻斷花生四烯酸轉(zhuǎn)化,抑制中樞神經(jīng)系統(tǒng)與外周疼痛信號(hào),緩解疼痛。酮咯酸與蛋白的結(jié)合率高,達(dá)到99%以上,生物利用度高,鎮(zhèn)痛效果持久。與納布啡靜脈鎮(zhèn)痛可產(chǎn)生協(xié)同作用,增強(qiáng)鎮(zhèn)痛效果。
因手術(shù)會(huì)激活外周和內(nèi)臟傷害性感受器,使中樞和外周系統(tǒng)敏感化,降低疼痛閾值,導(dǎo)致機(jī)體對(duì)超閾值的反應(yīng)性增強(qiáng),加之組織損傷引起致痛介質(zhì)大量釋放,作用于傷害感受器引起疼痛不適[6-8]。除此之外,子宮收縮痛也是引起術(shù)后疼痛的重要來源。采取合理的措施,減輕剖宮產(chǎn)術(shù)后疼痛具有重要意義。VAS評(píng)分是評(píng)價(jià)疼痛的簡(jiǎn)易方法,分值越高則疼痛越重,反之疼痛越輕。筆者在本研究當(dāng)中分別從切口痛和宮縮痛兩個(gè)方面評(píng)價(jià)患者疼痛情況。結(jié)果顯示,觀察組術(shù)后靜息切口痛和宮縮痛VAS評(píng)分較對(duì)照組低。說明納布啡聯(lián)合酮咯酸靜脈鎮(zhèn)痛可有效緩解剖宮產(chǎn)術(shù)后疼痛。納布啡為阿片受體激動(dòng)-拮抗劑,通過激動(dòng)κ受體發(fā)揮鎮(zhèn)痛效應(yīng)。酮咯酸靜脈鎮(zhèn)痛,則通過降低外周COX活性,使前列腺素合成量減少,有效抑制內(nèi)源性炎癥因子對(duì)痛覺神經(jīng)的刺激,進(jìn)而避免外周神經(jīng)敏化,產(chǎn)生鎮(zhèn)痛效應(yīng)。另外,酮咯酸可抑制子宮收縮所致的白三烯、PG等致痛介質(zhì)釋放,以減輕產(chǎn)后宮縮痛。
本研究當(dāng)中,觀察組下肢肌力恢復(fù)時(shí)間和膀胱恢復(fù)排尿時(shí)間均較對(duì)照組短,縮宮素用量較對(duì)照組少。說明納布啡聯(lián)合酮咯酸靜脈鎮(zhèn)痛,可減少縮宮素使用量,促進(jìn)剖宮產(chǎn)術(shù)后患者早期康復(fù)。納布啡在激動(dòng)κ受體的同時(shí)可拮抗μ受體,產(chǎn)生鎮(zhèn)痛作用,在此基礎(chǔ)上聯(lián)合酮咯酸,通過阻斷花生四烯酸代謝的COX通道,干擾PG合成,強(qiáng)化鎮(zhèn)痛效應(yīng),這有利于子宮收縮,縮宮素用量可減少。疼痛緩解有助于早期下床活動(dòng),恢復(fù)膀胱功能,縮短術(shù)后康復(fù)進(jìn)程。本研究結(jié)果顯示,兩組24 h陰道出血量無明顯差別。
合理的術(shù)后鎮(zhèn)痛方案不僅有良好的鎮(zhèn)痛效果,而且不良反應(yīng)也少。傅志玲等[9]研究結(jié)果顯示,酮咯酸可有效降低婦科腹腔鏡手術(shù)患者術(shù)后惡心、嘔吐發(fā)生率。蘇懷軒等[10]發(fā)現(xiàn),剖宮產(chǎn)術(shù)后采用納布啡聯(lián)合酮咯酸靜脈鎮(zhèn)痛,可降低瘙癢等不良反應(yīng)發(fā)生。本研究中,觀察組術(shù)后不良反應(yīng)發(fā)生率也低于對(duì)照組,說明納布啡聯(lián)合酮咯酸靜脈鎮(zhèn)痛可降低剖宮產(chǎn)術(shù)后不良反應(yīng)。酮咯酸為非甾體類抗炎藥,與阿片類藥物納布啡聯(lián)合應(yīng)用,可通過不同的鎮(zhèn)痛機(jī)制產(chǎn)生協(xié)同的鎮(zhèn)痛效應(yīng),以減少患者對(duì)阿片類藥物的依賴性,降低不良反應(yīng)發(fā)生。而且,酮咯酸起效快,其與蛋白結(jié)合率超過99%,且不易透過血腦脊液屏障,產(chǎn)生強(qiáng)效鎮(zhèn)痛效果的同時(shí),可有效避免不良反應(yīng)的發(fā)生。
綜上所述,納布啡聯(lián)合酮咯酸靜脈鎮(zhèn)痛可降低剖宮產(chǎn)術(shù)后患者疼痛程度,促進(jìn)術(shù)后康復(fù)。

