腹腔鏡二孔法治療小兒腹股溝疝的效果分析
方 輝,海 波(通訊作者),白 強,萬成亮,納 釗,張傳勃,黃純鋒,鄭陳軍,董克剛
(昆明市兒童醫院 云南 昆明 650000)
腹股溝疝即一種腹外疝,發病區域為腹股溝區,腹股溝區具有先天性解剖異常、后天性腹壁薄弱或缺損的特征,因此疝囊在其特殊解剖結構內極易形成腹股溝斜疝。該病癥屬于兒科常見疾病,發病率較高,通常治療方式為疝囊高位結扎,兒科中,嵌頓性腹股溝斜疝是最常見、危險性最高的腹股溝疝并發癥,若沒有及時治療,會出現嚴重并發癥,如中毒,內容物壞死,感染等。臨床傳統治療方式以開腹術為主,伴隨微創技術的持續發展,更多患者采用腹腔鏡手術進行治療,其中,腹腔鏡下行二孔法以其用時少、操作易的優勢而突出,對該病癥患者十分適用[1]。該手術的特點在于不會對患者形成較大損害、術后恢復快,已被多個學科所應用。首例腹腔鏡疝囊高位結扎術發生在1982年,自此打開了腹腔鏡疝手術的開端,腹腔鏡內環口高位結扎術逐漸成為該病癥的首選治療手段。臨床對腹股溝斜疝的治療原則為管壁內環口,強化或修補腹股溝管管壁。小兒腹股溝較短,沒有管壁薄弱的情況,所以治療過程無需修補,而傳統開腹術剝離范圍廣,損傷較大,且術后痛感強烈,極易復發,并產生損傷輸精管的情況,從而對生殖能力形成傷害,治療效果并不理想[2]。該病癥的常用治療方式為腹腔鏡疝囊高位結扎,本文為該病癥患兒通過腹腔鏡二孔法治療,深度探究其療效,詳見以下內容。
1.資料與方法
1.1 一般資料
選擇2019年8月—2020年8月我院入住的98例腹股溝斜疝患兒,隨機分成觀察組和參照組,各49例。參照組中,男性、女性例數各為25例、24例;年齡區間是2個月~12歲,年齡平均值(5.13±2.56)歲;病程5個月~3年,平均病程(1.69±1.01)年;單側疝、雙側疝例數分別為25例、24例;原發疝、復發疝例數分別為24例、25例。觀察組中,男性、女性例數各26例、23例;最小年齡、最大年齡分別為3個月~13歲,年齡平均值(4.04±3.42)歲;病程4個月~3年,平均病程(2.34±0.87)年;單側疝、雙側疝例數分別為26例、23例;原發疝、復發疝例數分別為23例、26例。所有患兒和家屬均知情同意,且醫學倫理組織已批準。兩組患者一般資料無統計學差異(P>0.05),可比。
納入標準:符合該病癥診斷標準;手法復位無法進行或失敗者。
排除標準:肝腎功能不全者;嵌頓時間超過24 h者;存在腹膜炎、腹脹、便血、發熱癥狀者;有過腹部手術史者;合并嚴重軀體疾病者。
1.2 方法
參照組:為患兒使用開腹手術進行治療,經腹股溝外環處橫切口行疝囊高位結扎術,麻醉(硬膜外)、消毒完成后,在患者腹股溝外環處橫切皮膚,切口大小為6 cm,依次逐層分開至疝囊,復位后做高位結扎。
觀察組:為患兒使用腹腔鏡二孔法進行治療,術前,嚴禁進食,排空尿液(自行)且不安放胃管、導尿管。氣管插管麻醉。建立氣腹。trocar置入部位:臍窩,置入數量:1個,大小:5 mm。腹腔鏡探查腹腔,第2個5 mm trocar置于臍窩左右臍旁。穿入帶絲線縫針于疝囊頸外上方,圓針2~0絲線(強生公司),并將線尾留于體外,腹腔鏡下醫師單手持針,從水平角度由鞘突入口從腹膜下疝囊處進行潛行整周環繞,3~4次后,收緊縫線,檢查有無漏洞,最后行鞘突結扎操作,并取出縫針。
1.3 觀察指標
觀察患兒臨床指標、并發癥發生率、復發率情況。臨床指標包括術中出血量、治療用時、術后首次排氣用時、住院時間。并發癥包括水腫、感染。
1.4 統計學方法
使用SPSS 22.0軟件進行統計,兩組臨床指標利用t檢驗,并發癥發生率、復發率利用χ2檢驗,并分別通過(± s)和[n(%)]表示,P<0.05差異有統計學意義。
2.效果
2.1 并發癥發生率相比
兩組并發癥發生率相比,差異無統計學意義(P>0.05),見表1。
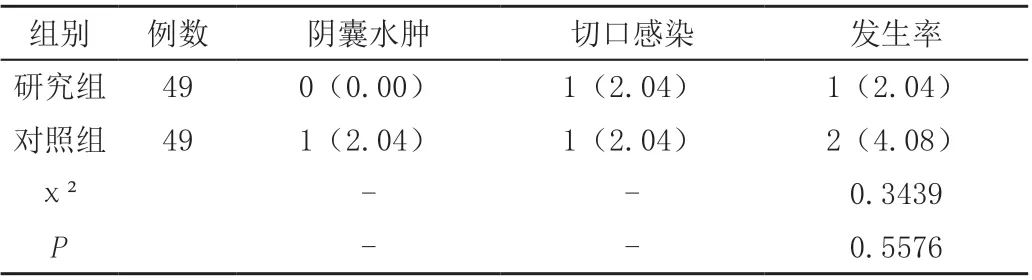
表1 兩組并發癥發生率比較[n(%)]
2.2 臨床指標相比
兩組術中出血量、治療用時、術后首次排氣用時、住院時間有統計學意義(P<0.05),見表2。
表2 兩組臨床指標比較( ± s)
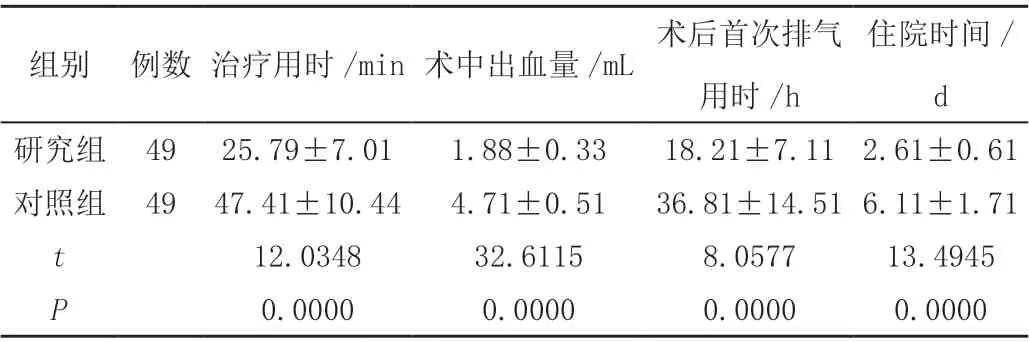
表2 兩組臨床指標比較( ± s)
住院時間/d研究組 49 25.79±7.01 1.88±0.33 18.21±7.11 2.61±0.61對照組 49 47.41±10.44 4.71±0.51 36.81±14.516.11±1.71 t 12.0348 32.6115 8.0577 13.4945 P 0.0000 0.0000 0.0000 0.0000組別 例數 治療用時/min術中出血量/mL術后首次排氣用時/h
2.3 復發率比較
對照組復發率為2.04%(1/49),研究組無復發病例,兩組差異無統計學意義(P>0.05)。
3.討論
在腹外疝當中,最常見的即腹股溝斜疝,其發病率較高,占據腹股溝疝的90%左右,該病癥出現區域即腹股溝區,指的是前外腹部下方的三角部位,由下往上依次為腹股溝韌帶、腹直肌外側緣、髂前上棘、腹直肌外側緣,疝囊形成突出狀的部位為腹股溝管內環,主要途徑為腹壁下動脈,往里下行,向前斜行穿過腹股溝管、皮下環,進入陰囊至大陰唇,產生腹股溝斜疝[3]。
該病癥患兒通常情況下實施疝囊高位結扎術就能實現理想療效,但必須解剖腹股溝管,對提睪肌進行分離,所以會損傷提睪肌,且會誤傷輸精管,對生育能力造成影響。橫斷疝囊過程中,如遇疝囊壁又大又薄的情況,在分離的同時易產生撕裂現象,致使術后復發率上升,所以治療效果并不理想。另外,傳統開腹術會損傷髂腹下神經和前腹股溝神經,引發神經支配區域麻木或疝復發情況,而實施腹腔鏡下輔助治療時,受到氣腹壓力影響,疝囊膨脹,內環口尋找方便,可以精準辨認精索與輸精管,且無需剝離疝囊,不會形成撕裂復發情況,成功率較高[4]。
經腹腔鏡疝修補術屬于微創術,術中需要專業設備,由有經驗的操作者借助腹腔鏡解剖腹股溝區域,與開腹手術相比,創傷小,無需拆線,對腹股溝隱形疝、雙側腹股溝疝均具有一定療效,但并不適用于所有患兒。但對于首發的腹股溝疝而言,腹腔鏡疝修補術治療效果明顯。另外,腹腔鏡下實施手術,臍正中壁、臍內側壁等組織縫合都能覆蓋腹股溝內環口,可以降低復發率[5]。
傳統開腹術具有手術時間長、創傷大、疼痛感強烈、無法探查對側腹股溝隱匿性疝、復發疝處理困難等缺點,和傳統開腹術相比,為患者實施腹腔鏡二孔法治療,更具優勢。主要原因為:首先,內環口可以進行高位結扎術,腹腔鏡輔助下進行內環口結扎,是真正的高位結扎,符合外科手術原則;其次,腹腔鏡下二孔法能夠降低精索血管和輸精管損傷率:再次,腹腔鏡二孔法操作簡便,用時短,微創優勢顯著。術后無需使用止痛藥,且并發癥少,皮膚不會形成瘢痕,患者恢復較快,住院時間少。本文研究中,為患者使用腹腔鏡二孔法治療,結果顯示,復發率和并發癥發生率均明顯降低,究其原因為:腹腔鏡下二孔法無需切開提睪肌,不用實施精索游離操作,疝囊無需切開,能夠降低對患者造成的損傷;腹腔鏡二孔法能夠同時探查對側的隱形疝,一經發現能夠進行及時處理;腹腔鏡輔助下,內環口可以更加細致、清晰的觀察。值得一提的是,在為患兒使用腹腔鏡二孔法治療時,應強化術者操作機能,確保手術環節謹慎操作,盡力降低對患兒的損傷,最大程度預防并發癥。雖然腹腔鏡二孔法安全性、治療有效性均較高,但仍然會因不同因素產生并發癥,所以應針對并發癥特點,制定針對性預防措施,提升手術療效[6]。
綜上所述,為小兒腹股溝疝患者使用腹腔鏡二孔法進行治療,在并發癥發生率和復發率方面,與開腹術相比并無增加,且患兒治療后臨床指標得到顯著改善,臨床應用價值較高。

