糖尿病腎病血小板活化標志物CD62P、CD63及ET-1的表達研究
馬志俊 劉燕 金立民 劉川川 王先榮
目前我國2 型糖尿病發病率較高,相關影響因素也較多,主要包括患者的飲食、生活環境、生活習慣等,患者在患病后需要長期控制血糖治療,否則就會導致血糖大幅度波動影響到自身的生命安全和生活質量[1]。一般情況下,2 型糖尿病的合并癥較多,其中糖尿病腎病是最常見的合并癥,也是糖尿病主要微血管病變之一。根據相關統計調查表明,有30%~40%的糖尿病患者均合并糖尿病腎病,如果不進行治療會逐漸發展成終末期腎臟疾病,對患者的生命安全產生威脅[2]。由于糖尿病腎病的發病機制較復雜,而且患者在患病早期并無明顯臨床癥狀及體征,所以確診后往往已經錯過了最佳治療時機,糖尿病腎病繼續發展會出現腎衰竭,所以必須進行早期診斷和治療,這樣有利于提高整體治療效果,維持患者的生命安全,提高整體生存率。根據相關研究表明,糖尿病腎病患者的血小板活化程度要高于單純糖尿病患者[3],而且2 型糖尿病早期患者會存在血小板活化的情況,因此,臨床針對2 型糖尿病往往通過抗血小板活化藥物進行治療具有較顯著的療效。本文主要針對糖尿病腎病血小板活化標志物CD62P、CD63 及ET-1 的表達進行分析,具體內容報告如下。
1 資料與方法
1.1 一般資料 選擇2018 年7 月~2020 年7 月本院90 例糖尿病腎病患者(糖尿病腎病組)、30 例無糖尿病腎病的糖尿病患者(無糖尿病腎病的糖尿病組)及30 例健康體檢者(健康對照組)作為研究對象。糖尿病腎病組男57 例,女33 例;年齡57~81 歲,平均年齡(66.31±1.42)歲。無糖尿病腎病的糖尿病組男16 例,女14 例;年齡54~78 歲,平均年齡(64.29±1.34)歲。健康對照組男18 例,女12 例;年齡52~79 歲,平均年齡(66.34±1.45)歲。三組一般資料比較差異無統計學意義(P>0.05),具有可比性。所有研究對象均為自愿參與本次研究,并且經過本院倫理委員會批準。
1.2 方法 檢測三組研究對象血小板CD62P、CD63及ET-1 水平。抽取三組研究對象的靜脈血6 ml,在抽血前需要保持空腹狀態,選取其中3 ml 靜脈血與枸櫞酸鈉抗凝融合,將其混合均勻,隨后分別在單純靜脈血和枸櫞酸鈉抗凝融合靜脈血中分別選取5 ml 全血分別加入CD62PFITC/CD63-FITC 單抗10 μl,在常規室溫下維持避光反應20 min 后立即加入1%多聚甲醛1 ml 固定血小板,利用美國BD 公司FACSCanto Ⅱ型流式細胞儀進行測定,其中應用到的CD62P、CD63 主要試劑由Bioscience 公司提供。未進行混合的3 ml 靜脈血用于ET-1 的測定,采用膠乳增強免疫比濁法,試劑由北京科美生物技術有限公司提供。
1.3 觀察指標 觀察比較三組CD62P、CD63 及ET-1水平。
1.4 統計學方法 采用SPSS22.0 統計學軟件進行數據統計分析。計量資料以均數±標準差() 表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 糖尿病腎病組與無糖尿病腎病的糖尿病組CD62P、CD63 及ET-1 水平比較 糖尿病腎病組CD62P、CD63 及ET-1 水平均高于無糖尿病腎病的糖尿病組,差異有統計學意義(P<0.05)。見表1。
表1 糖尿病腎病組與無糖尿病腎病的糖尿病組CD62P、CD63 及ET-1 水平比較()

表1 糖尿病腎病組與無糖尿病腎病的糖尿病組CD62P、CD63 及ET-1 水平比較()
注:與無糖尿病腎病的糖尿病組比較,aP<0.05
2.2 糖尿病腎病組與健康對照組CD62P、CD63 及ET-1 水平比較 糖尿病腎病組CD62P、CD63 及ET-1水平均高于健康對照組,差異有統計學意義(P<0.05)。見表2。
表2 糖尿病腎病組與健康對照組CD62P、CD63 及ET-1 水平比較()

表2 糖尿病腎病組與健康對照組CD62P、CD63 及ET-1 水平比較()
注:與健康對照組比較,aP<0.05
2.3 無糖尿病腎病的糖尿病組與健康對照組CD62P、CD63 及ET-1 水平比較 無糖尿病腎病的糖尿病組CD62P、CD63 及ET-1 水平均高于健康對照組,差異有統計學意義(P<0.05)。見表3。
表3 無糖尿病腎病的糖尿病組與健康對照組CD62P、CD63 及ET-1 水平比較()
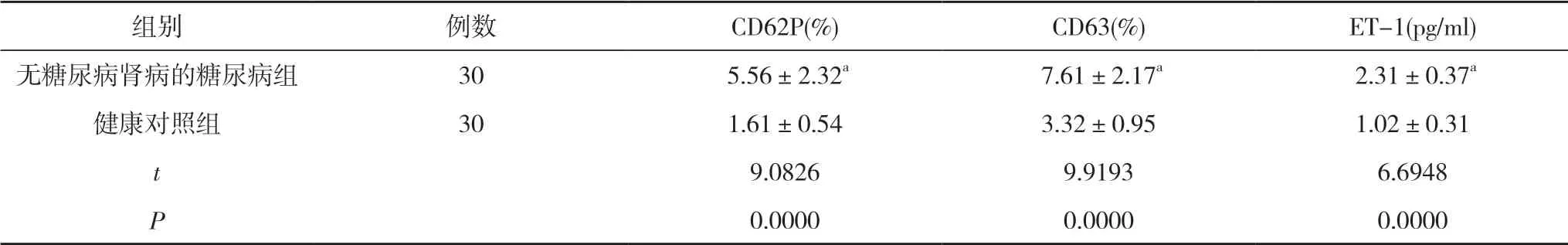
表3 無糖尿病腎病的糖尿病組與健康對照組CD62P、CD63 及ET-1 水平比較()
注:與健康對照組比較,aP<0.05
3 討論
隨著我國社會生活方式的逐漸改變,人們受到自身周圍環境的影響也越來越大,飲食習慣和生活習慣也逐漸發生了變化,因此,導致我國糖尿病發病率越來越高[4]。由于糖尿病屬于一種慢性疾病,目前臨床上并無特效藥徹底根除該疾病,大部分患者都需要終身治療和控制,所以會嚴重影響患者的生活質量和身體健康,如果不能進行有效控制的話會導致患者血糖水平大幅度上升,合并癥的發生率也會逐漸增加。一般情況下,糖尿病合并癥種類較多,而且發生率也較高,所以患者在治療過程中必須重視合并癥,醫護人員也要囑咐患者在日常生活和飲食中盡量避免疾病相關因素的影響,這樣才能夠維持正常血糖水平和穩定的身體機能[5]。
在糖尿病合并癥中,糖尿病腎病發生率較高,該種并發癥指的是糖尿病性腎小球硬化癥,主要是一種微血管損害的腎小球病變。健康人體的血液循環中血小板屬于非活化狀態,但是非活化的血小板能夠在高血糖等理化因素刺激下激活成為活化血小板,活化血小板的主要表現為膜內、膜表面及血漿中一些特定的血小板糖蛋白成分發生改變,而血小板糖蛋白成分也就是血小板的活化標志物。目前經過臨床研究發現,與糖尿病相關的血小板活化標志物包括CD62P、CD63等[6]。
CD63 作為一種血小板溶酶體顆粒膜蛋白,在活化過程當中會產生脫離反應,從而在血小板膜表面進行表達,介導中性粒細胞對活化內皮的粘附。CD62P 屬于一種選擇素家族粘附分子,在血小板α 顆粒膜表面進行表達。出現血小板活化情況時α 顆粒會迅速與血小板膜進行融合,從而在血小板膜表面進行表達,就被稱之為血小板活化的特異標志[7]。在人體正常情況下,CD62P、CD63 表現為不表達或者低表達,如果人體長期處于高血糖狀態下,糖尿病腎病患者體內會出現代謝紊亂癥狀,升高血清同型半胱氨酸通過氧化應激損傷血管內皮細胞,從而增厚微血管的基底膜,這樣就會明顯增加血小板粘附幾率,容易形成血栓,也會增加糖尿病血管病變的發生率,另外患者還會表現為硬化、炎癥、出血、水腫、血栓等癥狀[8]。ET 在人體的各個組織和細胞中的廣泛存在,主要起到調節心血管功能,可以有效維持心血管系統穩定以及基礎血管張力[9]。ET 是由21 個氨基酸組成的多肽,其中根據個別氨基酸的殘基可以將ET-1 分成兩個同分異構體,也就是ET-2 和ET-3,對心血管起到主要作用的為ET-1[10]。ET-1 主要是由于內皮細胞刺激形成,能夠調控基因轉錄水平,對ET-1 合成產生刺激的因素主要包括血栓素、腎上腺素、血管緊張素、血管加壓素、細胞因子、胰島素、血管壁剪切力與壓力的變化、缺氧等物理化因素等,而且還需要通過Ca2+依賴型蛋白激酶C(PKC)共同作用。對ET-1 合成產生抑制的因素主要包括一氧化氮(NO)、心房利鈉肽、前列環素I2(PGI2)、肝素等[11]。由于糖尿病腎病患者需要通過胰島素進行治療,所以會進一步刺激ET-1 的合成,導致ET-1 水平明顯升高。根據相關研究顯示,糖尿病腎病患者的CD62P、CD63 陽性率明顯高于單純糖尿病及健康人群,所以能夠對于早期糖尿病腎病的損害情況進行表達和顯示,所以臨床上也可以通過調查CD62P、CD63 等血小板活化標志物觀察患者糖尿病腎病情況[12]。
本次研究結果顯示,糖尿病腎病組CD62P、CD63及ET-1 水平均高于無糖尿病腎病的糖尿病組及健康對照組,無糖尿病腎病的糖尿病組高于健康對照組,差異有統計學意義(P<0.05)。
綜上所述,糖尿病腎病患者血小板活化標志物CD62P、CD63 及ET-1 的表達均較高,臨床上可通過抗血小板活化藥物進行治療,可為糖尿病腎病后續治療提供重要依據,值得進一步研究。

