人絨毛膜促性腺激素在凍融胚胎移植激素替代周期內膜轉化日的應用
王葳 ,曹義娟 ,湯美玲 ,周曉燕
作者單位:1 皖北煤電集團總醫院生殖醫學科,安徽 宿州 234000;2 徐州市中心醫院生殖中心,江蘇 徐州 221000
凍融胚胎移植(frozen-thawed embryo transfer,FET)是一種重要的輔助生殖技術,是對鮮胚移植未能獲得成功妊娠的有效補充措施,也是生育力保存的一種形式,在不同人群中均適用,尤其對于卵巢高反應人群,可降低取卵后卵巢過度刺激綜合征的發生率,提高活產率,降低流產率,成為了當前生殖中心廣泛使用的治療方法。在研究及臨床實踐中發現,FET周期成功妊娠需一定的條件支撐,最基本的條件是優質的胚胎及良好的子宮內膜環境。新鮮周期時已選擇優質的分裂胚或囊胚冷凍,FET時主要還是子宮內膜容受性的準備。自然周期、促排卵周期、激素替代周期是目前各生殖中心較為經典的子宮內膜準備方案。本中心常用的觀察指標為陰道超聲下子宮內膜厚度、子宮內膜形態、雌二醇、黃體生成素(LH)及孕酮值,通過參考這些指標,在合適的時機應用孕激素使子宮內膜從增生期向分泌期轉化,在理論“種植窗”內移植分裂胚或囊胚。而實際上很多 FET 的病人在具備以上條件時行 FET 未能獲得妊娠。此時除了考慮胚胎自身發育潛能,也要考慮子宮內膜的發育 和胚胎是否同步。臨床中發現激素替代周期方案準備內膜進行FET 的病人,在外源性雌激素作用下,垂體的反應性不一,LH 值差距較大。本研究針對在內膜轉化日LH<13 U∕L的病人 ,予肌注人絨毛膜促性腺激素(hCG)10 000 U,結果報告如下。
1 資料與方法
1.1 一般資料
將 2018年 1月至 2019年 12月在皖北煤電集團總醫院生殖醫學科行 FET 激素替代方案助孕治療共 271 個周期納入本次研究中,研究對象擬內膜轉化日檢測血中雌二醇≥549 pmol∕L,孕酮<4.76 nmol∕L,排除子宮內膜異位癥、輸卵管積水、宮腔粘連、子宮畸形、數據資料不全等病人。病人年齡(30.96±5.56)歲,范圍為 20~45歲。其中內膜轉化日低 LH 時使用 hCG 組 45周期為 hCG 組,內膜轉化日低 LH 時未使用 hCG 組 95周期為對照組。所有未使 用 hCG 的病人 ,LH≥13 U∕L 組 131周期為高 LH組,LH<13 U∕L 組 95周期為低LH組(即前面對照組)。本研究符合《世界醫學協會赫爾辛基宣言》相關要求,病人或其近親屬對研究方 案簽署知情同意書。1.2 方法
1.2.1 子宮內膜準備月經周期的第2~3 d 根據內膜和基礎 FSH、LH、雌二醇水平開始口服雌激素,雌激素的使用有兩種方法:(1)戊酸雌二醇片 4 mg∕d(補佳樂,1 mg,德國拜耳醫藥保健有限公司),(2)雌二醇片 4 mg∕d(芬嗎通紅片,2 mg,荷蘭雅培公司),服藥 8~10 d 后陰道 B 超監測病人子宮內膜厚度和子宮內膜型態,根據內膜厚度適當調整雌激素劑量,若內膜厚度<6 mm,添加 1~2 mg 芬嗎通紅片口服或陰道放置,直至病人子宮內膜厚度在 7 mm 以上,此時測定病人血清雌二醇、LH、孕酮水平,若雌二醇≥549 pmol∕L,LH<13 U∕L 且孕酮<4.76 nmol∕L,hCG 組當日上午 10:00—12:00 肌注 hCG 10 000 U(批 次180702,180801,批 號 H44020672,5 000 U,珠 海 麗珠公司),孕激素轉化內膜,方法有:(1)黃體酮 60 mg∕d(浙江仙居制藥)肌注+戊酸雌二醇片 4 mg∕d 口服+地屈孕酮片 20 mg∕d(達芙通,10 mg,荷蘭雅培公司)口服,(2)黃體酮 60 mg∕d 肌注+雌二醇∕地屈孕酮片 20 mg∕d(芬嗎通黃片,2∕10 mg,荷蘭雅培公司)口服。對照組及高 LH 組直接孕激素轉化內膜,方法同上。擬定解凍胚胎時間和胚胎移植時間。一般移植分裂胚在內膜轉化日第4 天,移植囊胚在內膜轉化日第6 天。
1.2.2 胚胎解凍 本科實驗室采用玻璃化冷凍方法進行胚胎冷凍,并將冷凍的胚胎置于-196 ℃的液氮罐儲存。胚胎解凍,按照(日本,加藤,玻璃化解凍液套裝)的解凍步驟解凍,同時聯合應用激光輔助孵化技術,解凍復蘇后的胚胎放置胚胎培養皿中培養,培養環境為 6% 二氧化碳、19% 氧氣、37 ℃培養箱培養,現本科實驗室在移植前 1 d 解凍胚胎,培養箱過夜培養,于解凍第2 天在腹部 B 超引導下行胚胎移植。
1.2.3 移植和黃體支持 在移植日經腹部 B 超引導下進行胚胎移植(數目≤3 枚)。移植后繼續按原劑量使用補佳樂+地屈孕酮片+黃體酮注射液或芬嗎通黃片+黃體酮注射液支持黃體功能。移植當天起每日肌注 hCG 2 000 U,隔日 1 次,共 3 次。移植后兩周查血 hCG 值確定是否生化妊娠。移植后四周陰道 B 超發現 1 個或多個孕囊確定為臨床妊娠,若妊娠終止于孕 12周前稱為早期流產。
1.3 觀察指標
觀察各組病人在內膜轉化日的子宮內膜厚度、內膜形態、血清雌二醇值、LH 值,比較各組病人解凍胚胎復蘇存活率、移植胚胎數、移植囊胚比率、胚胎種植率、臨床妊娠率、早期流產率之間的差異(本中心實驗室孕酮小于 0.15 nmol∕L 時均用<0.15 nmol∕L 表示,故未比較孕酮值)。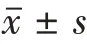
2 結果
2.1 一般情況比較
hCG 組與對照組比較,年齡、不孕年限、體質量指數、移植次數、不孕因素差異無統計學意義(P
>0.05),見表1;高 LH 組與低 LH 組比較,年齡、不孕年限、移植次數、不孕因素差異無統計學 意 義(P
>0.05),高 LH 組體質量指數較低(P
<0.05),見表2。
表1 人絨毛膜促性腺激素(hCG)治療組與對照組助孕病人一般情況比較

表2 不同黃體生成素(LH)水平助孕病人一般情況比較
2.2 激素替代周期指標及臨床結局
高 LH 組與低LH 組比較,內膜轉化日子宮內膜厚度、分型差異無統計學意義(P
>0.05),高 LH 組雌二醇值較低、LH 值較高(P
<0.05)。胚胎復蘇存活率、移植胚胎數、移植囊胚比率及臨床妊娠率差異無統計學意義(P
>0.05),高 LH 組胚胎種植率較高(P
<0.05),高 LH 組早期流產率較低(P
<0.05)。見表3。hCG 組與對照組比較,內膜轉化日子宮內膜厚度、分型 、雌二醇值 、LH 值差異無統計學意義(P
>0.05);胚胎復蘇存活率、移植胚胎數、移植囊胚比率及早期流產率差異無統計學意義(P
>0.05),胚胎種植 率 、臨床妊娠率 hCG 組高于對照組(P
<0.05)。見表4。
表3 不同黃體生成素(LH)水平助孕病人內膜、激素及臨床結局比較
3 討論
隨著醫療技術的快速發展,FET 技術日益成熟并且穩定,在具體應用中,子宮內膜的準備是非常關鍵的操作,當前常用的內膜準備方案主要包括自然周期、促排卵周期、激素替代周期 3 種,而三種方案各有優缺點,本中心多使用激素替代周期的方案,適用于存在排卵障礙的病人等,該方案模擬自然周期雌孕激素對子宮內膜產生的作用,有效調節子宮內膜的生長規律,控制子宮內膜“種植窗”的開放,并且通過負反饋抑制下丘腦垂體的功能。這種方式的胚胎移植周期更容易被操作者所接受,但在實際應用中發現垂體對外源性激素的作用反應不一,LH 值差距較大。
LH 的作用貫穿了卵子發育、誘導排卵及胚胎種植的全過程。著床窗口期時,LH 與卵巢黃體細胞和子宮內膜上的受體結合,維持黃體和內膜的發育,改善子宮內膜的容受性。動物實驗發現 LH 受體在子宮內膜腔上皮細胞、腺上皮細胞、基質細胞、蛻膜細胞和動脈內皮細胞上都有表達,在“種植窗”達到最高峰,認為 LH 是誘導子宮內膜著床局部發生顯著性變化的主要原因。LH 可以調節小鼠子宮的芳香化酶活性和孕烯醇酮的代謝,推測在激素替代周期中,外源性補充孕酮,并不能完全取代 LH 的作用。也有學者認為 LH 過高或提前出現對子宮內膜容受性的產生不利影響,說明適當的 LH 是維持妊娠的必要條件。

表4 人絨毛膜促性腺激素(hCG)治療組與對照組助孕病人子宮內膜、激素及臨床結局比較
hCG 和 LH 的 α 亞單位基本相同,hCG 半衰期較長,與 hCG∕LH 受體的結合能力也是 LH 的 6~8 倍,應用后模擬 LH 峰,增加了作用時間和作用強度,且價格優廉,使用廣泛。不僅如此,受精卵卵裂球在早期細胞階段通過 hCG 旁分泌與子宮內膜進行信息傳遞。而體外培養及冷凍復蘇過程中可能存在hCG 的損耗和信息傳遞的缺失,外源性添加 hCG 可彌補胚胎和母體之間的前期交流過程。有研究顯示,hCG 可以通過上調子宮內膜間質細胞的受體(IL1R)來調節子宮內膜間質細胞對白細胞介素-1的感受性。hCG 可有效抑制宮腔內胰島素樣生長因子結合蛋白-1 與巨噬細胞集落刺激因子分泌,同時,還可有效促進利于胚胎著床的血管內皮生長因子、白細胞抑制因子、基 質金屬蛋白酶-9 等 的分泌。這些功能與血管生成有關,且良好的血供是促進胚胎發育的重要途徑。另一項研究發現 hCG還可以調節 Th1∕Th2 細胞之間的平衡,有利于胚胎種植及維持妊娠。
除了三種經典的內膜準備方案外,降調節+激素替代周期成為近年來的研究熱點,當該方案出現低 LH 時添加 hCG 可進一步改善妊娠結局。反復移植失敗病人,FET 移植前宮腔內灌注 hCG 可改善胚胎種植率和臨床妊娠率。考慮宮腔灌注 hCG增加宮腔操作,可能損傷子宮內膜或增加感染風險,簡化為注射 hCG 可能更為便捷。王薇等發現每日小劑量 hCG 在內膜轉化前使用,也能夠改善FET 病人的子宮內膜厚度、血流及妊娠結局。本次研究初步發現,在未添加 hCG 時,與高 LH 組相比,低 LH 組胚胎種植率降低,早期流產率升高。在內膜轉化日肌注 hCG 的低 LH 病人,胚胎種植率、臨床妊娠率較對照組提高。這和前面提到適當的 LH 及hCG 對子宮內膜容受性的影響相符合。后續研究在擴大樣本量的基礎上對 LH 水平進一步分組,尋求補充 hCG 的最適 LH 范圍和最小有效劑量。早期流產率差異無統計學意義說明持續妊娠除和內膜相關還與胚胎發育潛能有關,后期還需要增大樣本量驗證。此外還發現,高 LH 組體質量指數及雌二醇值較低,推測可能也與病人的藥物代謝和垂體反應有關,可以進一步研究其中規律。
綜上所述,在 FET 激素替代周期中低 LH 影響胚胎種植及妊娠維持;發現低 LH 時在內膜轉化日肌注 hCG 可以改善胚胎種植率,提高臨床妊娠率,但不能降低早期流產率。

