扶正祛邪方對三陰性乳腺癌術后復發轉移及免疫功能的影響
陳瑋黎,薛曉紅,李思雨,張馨月,沙珊焱,陸 清
(上海中醫藥大學附屬岳陽中西醫結合醫院,上海 200437)
乳腺癌是臨床常見的惡性腫瘤之一,發病率以每年2%~3%的速度持續增長,居于女性惡性腫瘤的首位[1]。三陰性乳腺癌(Triple-negetive breast cancer,TNBC)是根據雌激素受體(Estrogen receptor,ER)、孕激素受體(Progesterone receptor,PR)、人表皮生長因子受體2(Human epidermal growth factor receport 2,HER-2)表達陰性或熒光原位雜交檢測基因無擴增來定義的[2]。TNBC在我國的發病率為23.8%,約占乳腺癌的15%~20%[3-5]。有研究報道本病在國內的5年生存率為79.18%[6]。目前,由于缺乏明確的預后標志物和有效治療靶點,化療仍是TNBC的主要治療方法[7-8]。但化療藥物難免會損傷患者正常的機體組織,降低患者的免疫功能。中醫治療乳腺癌已有數千年的歷史,中藥可以通過調節免疫功能預防乳腺癌的復發和轉移,同時聯合西藥應用可減毒增效[9]。由于缺乏有效的維持性治療方法,多數TNBC患者傾向在常規治療的基礎上輔以中藥治療。大量研究證實,中醫藥在TNBC化療期減毒增效、化療后調節免疫功能、維持期預防復發轉移以及延長生存時間方面都有較好效果[10-11]。因此,中醫藥治療正逐步成為TNBC綜合治療的重要環節。本研究在辨證論治的基礎上,通過回顧性隊列分析的方法,探討扶正祛邪方對TNBC術后復發轉移及免疫水平的影響,為臨床治療提供參考。
1 資料與方法
1.1 一般資料 本研究采用回顧性隊列研究,選取2010年4月至2017年12月上海中醫藥大學附屬岳陽中西醫結合醫院的151例TNBC患者為研究對象,入選者均為手術治療者。根據是否服用扶正祛邪方分為對照組和觀察組。對照組:47例;年齡29~79歲,平均(30.20±5.74)歲;有家族史患者4例;臨床分期0期者1例、Ⅰ期12例、Ⅱ期29例、Ш期5例。觀察組:104例;年齡28~78歲,平均(52.76±5.25)歲;有家族史患者8例;臨床分期0期者2例、Ⅰ期35例、Ⅱ期56例、Ш期11例。兩組患者的年齡、家族史、病理分期比較,差異無統計學意義(均P>0.05),具有可比性。本研究內容符合醫學倫理學要求,所有患者均對本研究知情且自愿簽署同意書。病例納入標準:符合《中國抗癌協會乳腺癌診治指南與規范》[7]中乳腺癌的診斷標準,且經組織病理學確診,免疫組化顯示ER<1%、PR<1%及HER-2(0或1+)原位熒光檢測無擴增者;術后新確診的TNBC者;估計生存時間>6個月者;無嚴重器質性或功能性疾病,無藥物及食物過敏者。排除標準:合并其他腫瘤患者;參加其他藥物試驗者;累計停藥時間>6個月者。
1.2 治療方法 兩組患者均根據美國國立綜合癌癥網絡指南進行手術治療,根據病情選用乳房單純切除術加腋窩前哨淋巴結活檢術、乳房保乳術加腋窩前哨淋巴結活檢術、乳腺癌改良根治術等方式。術后對患者進行定期隨訪,截至2020年12月30日,觀察組失訪7例;對照組失訪2例。
1.2.1 對照組:術后化療包括表柔比星加環磷酰胺加多西他賽、多西他賽加環磷酰胺等;根據患者腫瘤大小、淋巴結是否轉移、是否行保乳手術等具體情況進行放療。
1.2.2 觀察組:在對照組基礎上予扶正祛邪方治療。方藥組成:黃芪、石見穿各30 g,黨參、莪術各15 g,白芍12 g,柴胡9 g。參照2002年《中藥新藥臨床研究指導原則》[12]及《中醫證候規范》[13]隨癥加減:肝氣郁結證加川楝子12 g,延胡索30 g;沖任失調者加女貞子10 g,仙靈脾、肉蓯蓉各15 g;余毒未清者加半枝蓮、龍葵各15 g,全蝎3 g,地龍6 g;氣血虧虛者加當歸、黃精各12 g,仙鶴草30 g。每劑水煎至200 ml,早晚各100 ml,飯后30 min服用,1劑/d,服用6個月。
1.3 觀察指標 生存及復發情況:分別對兩組患者生存情況進行比較,主要包括無病生存期(Disease-free survival,DFS)以及總生存期(Over-all survival,OS)。比較兩組患者復發轉移率及病死率。復發轉移率=復發轉移例數/總例數×100%。病死率=死亡例數/總例數×100%。免疫功能:治療前及治療后6個月,采集兩組患者外周血,選擇流式細胞檢測兩組患者血清CD3+、CD4+、CD8+水平,計算CD4+/CD8+值。中醫證候積分:依據《中藥新藥臨床研究指導原則》[12]的中醫證候積分判定,將煩躁易怒、倦怠乏力、脅肋脹痛、口苦癥狀由輕到重評為0~3分,記錄兩組患者治療前及治療后6個月的中醫證候積分。不良反應發生情況:主要對兩組患者的腹瀉以及肝功能異常情況進行比較。
1.4 統計學方法 采用SPSS 19.0統計學軟件進行數據分析,計量資料以均數±標準差表示,采用t檢驗,計數資料以[例(%)]表示,采用卡方檢驗,P<0.05表示差異具有統計學意義。
2 結 果
2.1 兩組患者生存及復發情況比較 觀察組OS(112.27±3.57)個月、DFS(110.16±3.94)個月,對照組OS(91.27±6.80)個月、DFS(88.53±7.10)個月。觀察組患者OS、DFS均高于對照組,差異有統計學意義(P<0.05),見圖1、2。觀察組共97例完成隨訪,其中復發轉移17例(17.53%)、死亡16例(16.49%)。對照組共45例完成隨訪,其中復發轉移15例(33.33%)、死亡14例(31.11%)。觀察組患者復發轉移率以及病死率均低于對照組,差異有統計學意義(P<0.05)。

圖1 兩組患者OS比較
2.2 兩組患者治療前后T淋巴細胞亞群水平比較 治療前,兩組患者CD3+、CD4+及CD4+/CD8+比較,差異無統計學意義(均P>0.05)。治療后,觀察組外周血CD4+、CD4+/CD8+均高于對照組,差異有統計學意義(P<0.05)。見表1。

圖2 兩組患者DFS比較
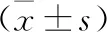
表1 兩組患者治療前后T淋巴細胞亞群比較
2.3 兩組患者治療前后中醫證候積分比較 治療后,觀察組煩躁易怒、倦怠乏力、脅肋脹痛、口苦的中醫證候積分均低于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組患者治療前后中醫證候積分比較(分)
2.4 兩組患者的不良反應比較 治療期間,觀察組3例腹瀉、4例肝功能異常,不良反應發生率為7.22%(7/97)。對照組2例腹瀉、3例肝功能異常,不良反應發生率11.11%(5/45)。兩組患者不良反應發生率比較,差異無統計學意義(P>0.05)。
3 討 論
乳腺癌屬中醫“乳巖”范圍,屬虛實夾雜之證,本病發病多由正氣不足、內傷七情等因素誘發,日久氣滯、血瘀、痰凝阻塞于乳絡,形成“乳巖”[14-15]。《外證醫編》認為該病以正氣虧虛為本,氣血痰瘀互結為標。乳巖患者手術治療后,局部實邪得以清除,但術后放化療進一步消耗氣血,正氣虛弱,此時若不及時扶正,就會增加腫瘤細胞的擴散風險。《素聞·舉痛論》有云:“百病生于氣也”;《婦人大全良方》云:“此屬肝脾郁怒,氣血虧虛,名曰乳巖”均表明本病的發生與肝脾郁怒、正氣虧虛密切相關。
肝主疏泄,肝氣調達,則機體水腫得消、血瘀得去;肝氣郁結,則血行不暢,導致血瘀,甚至積聚、腫塊。正氣虛衰,脾失健運,津液不化而痰濁內生,且氣虛推動無力,氣滯血瘀,氣血津液運化失調,氣滯、血瘀、痰濁同時存在,正虛邪實,賦予痰、瘀無限的增殖能力,最終導致乳腺癌的發生、轉移。中醫治療應以驅邪同時兼顧護正氣,輔以疏肝理氣。
近年來大量研究表明,中藥可以抑制腫瘤細胞的遷移、增殖和凋亡,調節免疫系統,減少手術、化療和其他破壞性治療引起的不良反應,提高患者生活質量[16]。此外,中藥不良反應較少,成本較低。因此,從中藥中發掘有效藥物用于TNBC規范治療后的序貫治療,對預防腫瘤復發轉移具有重要的科學價值和臨床意義。
扶正祛邪方是在全國名老中醫陸德銘教授所創經驗方乳癌術后方基礎上,結合柴胡疏肝散加減而成。關于乳癌術后方的多項臨床和基礎研究均證實其能顯著提高乳腺癌患者的生活質量,提高生存率[17-20]。基于此,根據TNBC侵襲性強、預后差的特點,以益氣扶正、疏肝祛瘀為主要治療原則,擬定扶正祛邪方。方中以黨參、黃芪健脾益氣,莪術、石見穿化痰祛瘀,柴胡、白芍養陰疏肝,諸藥合用,共筑益氣扶正、疏肝祛瘀之功效,全方攻補兼施,標本兼顧。
本研究結果表明,以服用扶正驅邪方為暴露因素,觀察組患者的復發轉移率及病死率顯著低于對照組,如果進一步延長隨訪周期,觀察組優勢可能會進一步顯現。同時,觀察組患者煩躁易怒、倦怠乏力、脅肋脹痛、口苦的中醫證候積分均低于對照組。游紫萱等[21]相關報道結果與本文結論相似。柴胡的活性成分主要包括山奈酚、槲皮素。山奈酚在分子對接中對PAK4表現出良好的親和力,被認為是三陰性乳腺癌的潛在抑制劑[22],同時山奈酚可以通過下調人類乳腺癌MDA-CDK1預防MB-453細胞進入細胞周期的G2/M期[23],并阻斷RhoA和Rac1信號通路,抑制乳腺癌細胞遷移和侵襲[24]。可見,柴胡是一種強大的抗氧化誘導劑,可抑制原癌基因轉化并誘導腫瘤細胞凋亡。槲皮素通過抑制AKT-mTOR信號通路誘導自噬[25],并通過誘導凋亡細胞信號傳導,抑制乳腺癌細胞遷移[26-27]。白芍的提取物芍藥苷可抑制人乳腺癌MCF-7細胞的增殖、遷移和侵襲,其作用機制與調節p38 MAPK信號通路的激活相關[28]。石見穿的主要活性成分多糖萜類,可以誘導SPC-A-1肺腺癌細胞的晚期凋亡[29],下調胃癌細胞MGC-803、IL-8的表達以抑制其遷移及轉移。莪術的提取物莪術油通過降低乳腺組織中血管內皮生長因子的表達來抑制乳腺癌前病變,并通過調節Bcl-2蛋白和Bax蛋白表達誘導三陰性乳腺癌細胞MDA-MB-231的凋亡。
T淋巴細胞與乳腺癌患者的臨床結局和生存密切相關,CD4+或CD8+細胞能夠識別腫瘤抗原或清除腫瘤細胞。CD8+細胞介導腫瘤特異性適應性免疫,從而攻擊腫瘤細胞。本文研究結果顯示,聯合扶正祛邪方治療能顯著調節乳腺癌術后患者的T淋巴細胞亞群。宋凱[30]研究發現,黃芪提取物可以通過PI3K/AKT/mTOR途徑抑制細胞增殖,誘導細胞凋亡,證實了黃芪的抗腫瘤作用。因此,扶正祛邪方可能通過調節T細胞應答,提高T細胞介導的免疫功能,發揮減毒增效的作用。
綜上所述,扶正祛邪方在乳腺癌術后中的應用,可以提高臨床療效,減輕煩躁易怒、倦怠乏力、脅肋脹痛、口苦等癥狀,調節T細胞水平以增強免疫功能。本研究為回顧性隊列研究,樣本數較少,導致研究結果具有一定的局限性,但從一定程度上證實“益氣扶正、化痰祛瘀”的臨床可行性,為以后本項目的前瞻性研究打下堅實的基礎。

