不同病理類型急性闌尾炎多層螺旋CT征象表現差異分析
宋 艷
遼寧省調兵山市人民醫院(遼寧 鐵嶺 112700)
急性闌尾炎是普外科非常常見的急腹癥,由于闌尾尖端位置差異、患者的臨床癥狀出現時間以及病情輕重差異,導致部分急性闌尾炎病患者的臨床表現較為復雜,容易造成漏診或誤診,進而造成患者失去最佳的治療時機,給治療方案的選擇造成被動,不但增加手術風險,還增加嚴重并發癥的發生率[1-2]。隨著螺旋CT技術在急腹癥中的應用,急性闌尾炎的診斷有了更多的影像學依據,但臨床上針對不同病理類型的急性闌尾炎的CT征象分析較少[3],本研究結果將為臨床急性闌尾炎的影像診斷提供更多依據,具體報告如下。
1 資料與方法
1.1一般資料 選擇調兵山市人民醫院放射科2014年9月-2019年9月收入的200例急性闌尾炎患者作為研究對象,其中男性115例,女性85例,年齡19~58歲,平均年齡(38.76±5.39)歲。根據術后病理結果,將患者分為A、B、C三組,A組48例單純性闌尾炎,B組25例壞疽性闌尾炎,C組127例化膿性闌尾炎。三組患者臨床基線資料差異無統計學意義(P>0.05),組間具有可比性。
1.2方法 使用 philips ingenuity core 128 CT 掃描儀,掃描電壓120 kV,電流250~400 mA,層間隔5 mm,層厚5 mm,屏氣檢查,一次掃描完成,掃描范圍為腹部至盆腔。所有患者術前通過MSCT檢查及多平面重建、最大密度投影、曲面重建、容積再現技術。在病情允許的情況下,對CT表現不典型的患者行CT增強檢查。圖像傳至Philips Extended Brilliance Workspace( EBW) 后處理工作站。
1.3觀察指標 由同一組醫師觀察記錄各組闌尾周圍滲出情況、盲腸壁增厚情況、闌尾管徑的大小、闌尾糞石表現、回盲部淋巴結腫大情況、腸淤張表現。最終以術后病理結果分組,進一步分析各組CT征象差異。
1.4統計學方法 采用SPSS 21.0對數據進行分析,組間計數資料以χ2檢驗比較,P<0.05則差異具有統計學意義。
2 結果
2.1三組患者CT征象表現 三組闌尾管徑增粗,6mm~22mm,平均管徑增粗數值(12.13±2.23)mm,A、B、C三組患者在盲腸壁增厚情況、闌尾糞石表現、回盲部淋巴結腫大情況、腸淤張表現差異均無統計學意義(P>0.05),而在闌尾周圍滲出情況差異則具有統計學意義(P<0.05),具體見表1。

表1 三組患者CT征象表現
2.2典型CT圖像及病理結果展示

圖1 圖①-④:壞疽性闌尾炎,局部附魔增厚,闌尾明顯腫脹,病理顯示充滿中性粒細胞
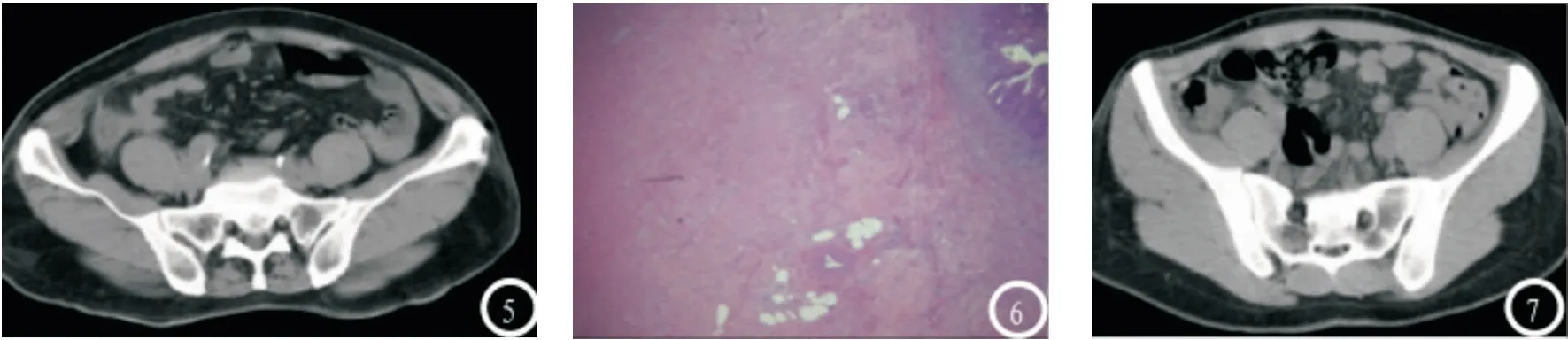
圖2 圖⑤-⑦:化膿性闌尾炎,闌尾增粗,闌尾各層見中性白細胞浸潤伴充血
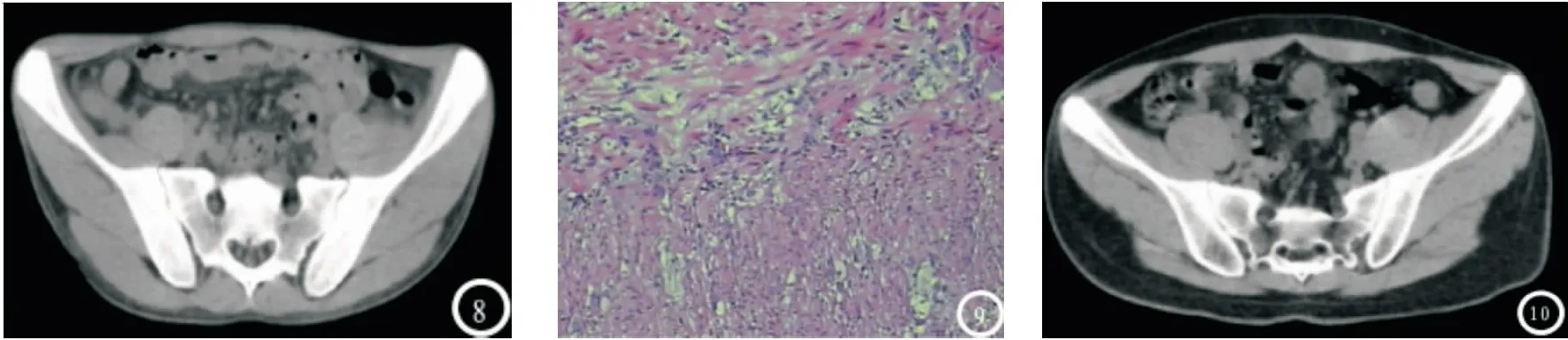
圖3 圖⑧-⑩:單純性闌尾炎,闌尾增粗脂肪間隙模糊,闌尾各層見少量中性白細胞浸潤伴充血
3 討論
急性闌尾炎是較為常見的一種外科急腹癥,一般情況下,急性闌尾炎的典型臨床癥狀、實驗室指標以及多年的醫學信息,并不一定需要經過螺旋CT檢查便可準確診斷[4]。但是由于有些急性闌尾炎患者并沒有明顯的闌尾顯示,診斷難度增大,極易發生漏診、誤診的情況,若耽誤了患者的最佳治療時機,容易造成闌尾穿孔、腹膜炎以及膿腫形成等嚴重并發癥,對患者的生命安全造成威脅[5-6]。螺旋CT作為一種影像學診斷手段,具有空間分辨率高,成像清晰,可克服腸氣干擾的優勢,能將闌尾周圍的情況全面直觀地顯示出來,對急性闌尾炎的診斷具有很高的價值[7-8]。本研究對三種病理類型的急性闌尾炎的CT征象進行分析,結果顯示,A、B、C三組患者在盲腸壁增厚情況、闌尾糞石表現、回盲部淋巴結腫大情況、腸淤張表現差異無統計學意義(P>0.05),而在闌尾周圍滲出情況差異具有統計學意義(P<0.05)。相關報道認為[9-10],各分型的急性闌尾炎的多層螺旋CT征象間差異不大,且認為患者表現出的闌尾壁增厚、闌尾管徑增粗以及闌尾周圍滲出等情況屬于普遍的基本征象,但本研究認為,在對不同病理類型進行鑒別時,患者的闌尾周圍滲出情況差異更加明顯,尤其是急性化膿性闌尾炎和急性壞疽性闌尾炎,在爛尾周圍滲出方面,表現非常明顯,而對二者的鑒別,可根據實驗室指標進一步分析。
綜上所述,急性闌尾炎CT征象均表現管徑增大,其中闌尾周圍滲出情況對區分不同病理類型急性闌尾炎具有重要價值。本研究存在不足之處:(1)樣本量有限,研究結果可能存在一定偏倚;(2)未與實驗室檢查指標,如白細胞計數、淋巴細胞百分比等綜合衡量分析,在下步研究中可據此進行完善。

