基于動機行為轉化的主被動康復鍛煉對膝關節置換術后患者功能恢復的影響
武珊珊
安徽省皖北煤電集團總醫院關節外科,安徽宿州 234000
目前,臨床治療膝關節疾病最主要的方法便是膝關節置換術,該術式能夠完成畸形關節的重建,幫助患者恢復肢體功能,改善患者日常生活狀態[1]。但患者經歷該術式后往往伴隨著不同程度的腫脹和疼痛,且部分患者在經歷手術治療后不遵醫囑及指導進行康復鍛煉,大大縮短了人工膝關節的使用年限[2-3]。基于動機行為轉化的康復護理以動機干預與行為干預兩方面入手,制訂人性化護理干預方案,提高患者鍛煉的積極性,進一步加快患者術后康復進度[4-5]。本研究通過探討基于動機行為轉化的主被動康復鍛煉對膝關節置換術后患者功能恢復的影響。結果報道如下:
1 資料與方法
1.1 一般資料
回顧性分析2017 年1 月—2019 年12 月于安徽省皖北煤電集團總醫院關節外科接受膝關節置換術的80 例患者的診療情況,根據入院時間將其分為對照組(2017 年1 月—2018 年6 月)和研究組(2018 年7 月—2019 年12 月),各40 例。診斷標準:根據《骨關節炎診治指南(2007 年版)》[6]中的相關標準,患者均確診為膝關節骨性關節炎。納入標準:①符合膝關節置換術指征[7],如退變性關節炎、創傷性關節炎、風濕性關節炎、慢性感染性關節炎等;②臨床資料完整。排除標準:①雙側膝關節同期置換;②嚴重心腦血管疾病;③嚴重精神障礙。對照組中女28 例,男12 例;年齡60~75 歲,平均(66.80±3.76)歲;病程4~12 年,平均(8.32±0.83)年。研究組中女29 例,男11 例;年齡60~75 歲,平均(66.97±3.94)歲;病程3~13 年,平均(8.27±0.81)年。兩組基本資料比較,差異無統計學意義(P >0.05),具有可比性。本研究經醫院醫學倫理委員會審核通過。
1.2 方法
對照組患者予以常規護理,定期檢測患者基礎生命體征;保持病房干凈整潔,溫暖舒適;告知患者術后相關藥物用法用量以及緊急事項;對患者進行飲食及生活起居指導。研究組患者在對照組的基礎上予以基于動機行為轉化的主被動康復鍛煉,具體內容如下:(1)動機干預。①采用動機性訪談模式與患者進行交流,明確不同患者的護理需求,與其建立信任關系并鼓勵其積極面對疾病;針對患者提出的問題需及時詳細的進行解答,并在解答過程中明確康復鍛煉的重要性,強化患者自我管理意識。②在治療過程中需重視患者心理疏導,針對患者術前術后不良情緒實施個性化疏導,進一步提高其對疾病康復的信心。③結合不同患者的日常生活習慣及護理需求,制訂個性化康復鍛煉計劃,在鍛煉過程中及時調整,保證鍛煉計劃切實有效。(2)行為干預。①主動康復鍛煉:患者術后當天既需開始足趾運動,盡量背伸活動側足趾;術后1~2 d,患者遵醫囑及指導臥床行股四頭肌鍛煉及踝關節鍛煉;術后3~4 d,患者遵醫囑及指導行下肢后側肌肉鍛煉、腿后部肌緊張練習及直腿抬高鍛煉;術后5~7 d 行膝關節伸屈鍛煉,患者可坐在床沿緩慢進行膝關節伸屈活動。上述康復動作每個重復20 次,每天做3 遍。②被動康復鍛煉:使用CPM 機幫助患者完成鍛煉,依據患者情況調節機桿長度與角度進行短時間的適應性訓練,根據患者自我感知情況逐步調整角度,每次約增加10°,指導患者完成伸屈膝動作,30 min/次,2 次/d。
1.3 觀察指標
護理前及患者出院時,比較兩組患者護理前、出院時膝關節評分系統(HSS)[8],以評估其功能恢復情況,100 分為總分,>85 分為優,>70~85 分為良,>60~70 分為可,≤60 分為差;并使用量角器測量主動關節活動度(AROM)[9]。
術后1、3、7 d,比較兩組患者術后不同時間點視覺模擬評分(VAS)[10],10 分為總分,0 分:患者無痛感;>0~3 分:患者有輕微的疼痛,能忍受;>3~6 分:患者的疼痛感影響睡眠,但尚能忍受;>6~10 分:患者有較強烈的疼痛,影響食欲和睡眠。評分與患者疼痛程度呈正相關。
出院時,分析兩組患者并發癥發生情況。采用醫院自制的滿意度調查表評估患者對護理的滿意度,量表條目包括環境整潔、病房舒適、積極主動溝通、護理人員負責、護理人員及時幫助、疾病知識宣教、告知注意事項、康復鍛煉指導、示范鍛煉動作、關心病情、服務態度、出院指導等,由患者現場獨立填寫,量表的專家內容效度(CVI)為0.9;抽取30 名醫護人員進行預調查,測量量表的總Cronbach's α 系數為0.861。滿分100 分,>80 分為非常滿意;>60~80 分為滿意;≤60 分為不滿意。護理滿意度=(非常滿意+滿意)例數/總例數×100%。
1.4 統計學方法
應用SPSS 19.0 統計學軟件進行數據分析,計量資料采用均數±標準差(±s)表示,組間比較采用t 檢驗,組間不同時間點數據比較應用重復測量方差分析;計數資料采用例數和百分率表示,組間比較采用χ2檢驗。以P <0.05 為差異有統計學意義。
2 結果
2.1 兩組護理前、出院時HSS 評分及AROM 比較
出院時,兩組HSS 評分及AROM 均明顯提高,且研究組HSS 評分及AROM 均高于對照組,差異均有統計學意義(均P <0.05)。見表1。
表1 兩組護理前、出院時HSS 評分及AROM 比較(±s)
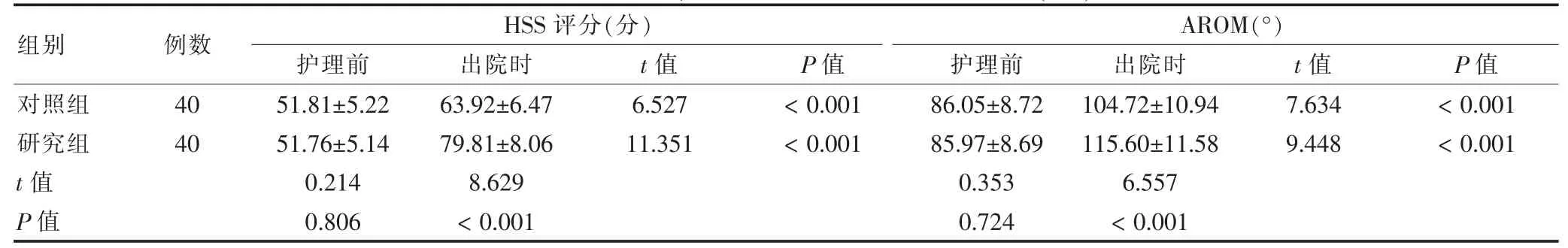
表1 兩組護理前、出院時HSS 評分及AROM 比較(±s)
注:HSS:膝關節評分系統;AROM:主動關節活動度
2.2 兩組術后不同時間點VAS 比較
兩組術后不同時間點VAS 評分時間、組間、交互作用比較,差異有統計學意義(P <0.05),進一步兩兩比較,組內比較:兩組術后3、7 d 時的VAS 評分均明顯低于術后1 d,術后7 d 時的VAS 評分均明顯低于術后3 d,差異有統計學意義(P <0.05);組間比較:研究組術后1、3、7 d 的VAS 評分低于對照組,差異有統計學意義(P <0.05)。見表2。
表2 兩組術后不同時間點VAS 比較(分,±s)
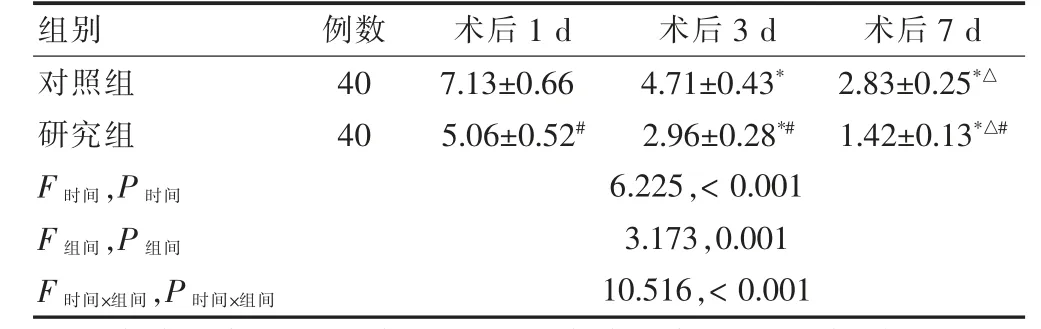
表2 兩組術后不同時間點VAS 比較(分,±s)
注:與本組術后1 d 比較,*P <0.05;與本組術后3 d 比較,△P <0.05;與對照組同期比較,#P <0.05。VAS:視覺模擬評分
2.3 兩組并發癥發生情況比較
研究組并發癥總發生率低于對照組,差異有統計學意義(P <0.05)。見表3。
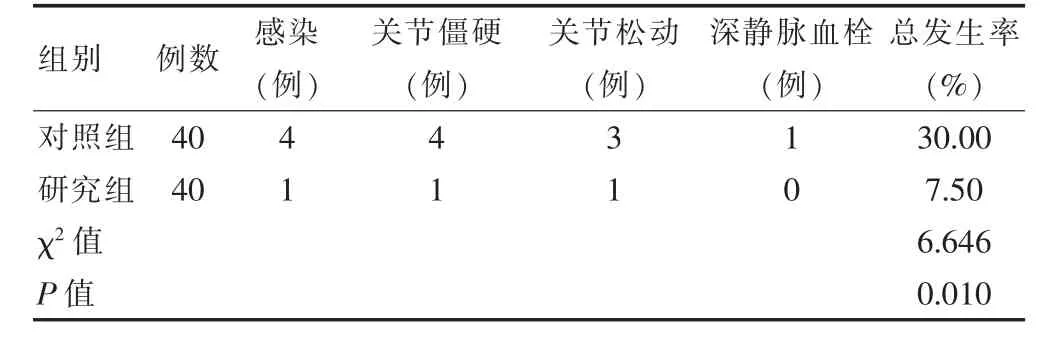
表3 兩組并發癥發生情況比較
2.4 兩組患者對護理滿意度比較
研究組患者對護理的滿意度高于對照組,差異有統計學意義(P <0.05)。見表4。

表4 兩組患者對護理的滿意度比較
3 討論
膝關節置換術是目前臨床治療膝關節疾病較為有效的方法,但部分患者存在接受術式治療后缺乏科學康復鍛煉的問題,致使關節周圍出現大量新生膠原組織并迅速沉積,造成膝關節膠原纖維粘連,延長患者出院時間,增加患者經濟負擔[11-13]。因此當患者接受術式后,及時有效地進行科學康復鍛煉及護理對于恢復關節功能具有重要意義。
基于動機行為轉化的康復鍛煉充分發揮動機與行為的能動性,充分幫助患者建立康復信念,指導患者學習康復鍛煉相關知識,在術后恢復過程中極大地增強患者參與康復鍛煉的積極性與主動性,從而顯著提升患者預后效果[14-15]。除此之外,出院后對患者進行動機性訪談,了解患者預后感受,幫助患者建立長期全面的康復計劃,促進患者康復行為的長期維持[16]。術后前期患者可借助CPM 機進行小范圍活動,CPM 機可以根據患者肢體長短及關節伸屈角度進行調整,使得患者能夠在無痛苦狀態下完成持續性活動,幫助患者完成相關關節軟骨修復;并能夠促進手術部位血液循環,進一步恢復肌力,加速傷口愈合[17-19]。術后患者主動進行肌肉等長收縮、舒張及直腿抬高等康復鍛煉能夠提高血液回流速度,增強肌肉力量,有利于膝關節屈伸活動[20-22]。同時主動進行康復鍛煉能夠加強關節周圍肌群協同收縮,附近關節功能恢復,改善損傷部位血液循環與營養代謝情況,促進關節結構損傷恢復[23-25]。
本研究顯示,予以基于動機行為轉化的主被動康復鍛煉患者的HSS 評分及AROM 更高,術后1、3、7 d的VAS 評分更低,提示基于動機行為轉化的主被動康復鍛煉能夠有效促進患者受損關節周圍組織內血液循環,促進肌肉生長并加速患者膝關節功能恢復;采用CPM 機幫助患者進行規律運動能夠刺激機體產生啡肽和腦啡肽物,抑制疼痛造成的影響[26-27]。總并發癥發生率更低,對護理的滿意度更高,顯示護理人員優質的護理服務和細致的康復鍛煉指導不僅促進患者膝關節功能的恢復,還顯著減少了并發癥的發生,極大地提高了患者對護理的滿意度。
綜上所述,基于動機行為轉化的主被動康復鍛煉在膝關節置換術后的應用效果顯著,促進患者膝關節功能的明顯恢復和關節活動度的有效改善,有效減輕患者術后疼痛感,同時顯著減少了術后并發癥的發生,進一步提高其對醫院護理的滿意度。

