模塊化新型工具研發及對單次長時間俯臥位通氣患者壓力性損傷預防的應用研究
夏達建 王小嬌 陳勇 張昌碧
(重慶市大足區人民醫院,重慶 402360)
急性呼吸窘迫綜合征(Acute respiratory distress syndrome,ARDS)是因肺內原因或(和)肺外原因所致,以頑固性低氧血癥為特征的臨床綜合征,因其具有的高病死率被臨床所關注[1]。近年來,俯臥位通氣作為一種有效的輔助治療技術逐漸被臨床重視,并被廣泛的應用于臨床,現已成為ARDS患者主要輔助通氣方式[2]。對于重度ARDS患者而言,需保證患者每天有至少12 h的俯臥位通氣現已形成專家共識[3],但患者長時間俯臥位的實施會增加皮膚壓力性損傷發生風險[4-5]。一直以來,在臨床實際使用中,俯臥位通氣多將軟枕墊置于患者身下,關注并加強患者翻身方式,以減少并避免壓力性損傷的發生,但傳統俯臥位通氣仍有一定的局限[6]。為減少患者俯臥位期間壓力性損傷的發生,可考慮使用新型工具改良ARDS患者的俯臥位通氣,以滿足單次長時間俯臥位通氣需求,但目前與之有關的報道并不多見[7]。因此,本研究擬通過制作專用模塊化新型工具用于ARDS患者的俯臥位通氣,以降低患者單次長時間俯臥位通氣壓力性損傷的發生率,減少相關并發癥,保證患者安全,為未來俯臥位通氣治療的安全展開提供臨床參考。現報告如下。
1 資料與方法
1.1一般資料 選擇我院2018年4月-2020年4月收治的ARDS患者60例為研究對象,按照隨機數字表法分為觀察組和對照組,各30例。納入標準:(1)經診斷符合《急性肺損傷/ARDS診斷與治療指南(2006)》[8]中ARDS相關診斷標準與分度標準,輕度:有已知的危險因素或新發,氧合指數為201~300 mmHg(1 mmHg≈0.133 kPa),且PEEP/CPAP≥5,無法完全以心力衰竭或液體超負荷所解釋的呼吸衰竭,雙肺可見浸潤影;中度:呼吸道癥狀加重,氧合指數低于200 mmHg,且PFFP≥5,完全不能用心力衰竭或液體超負荷解釋的呼吸衰竭,雙肺可見浸潤影;重度:在1周內急性發作,氧合指數低于100 mmHg,且PEEP≥10,無法用心力衰竭或液體超負荷解釋的呼吸衰竭,影像學檢查可見累及3個象限的浸潤影。(2)患者俯臥位通氣治療時間范圍為12~24 h。排除標準:(1)有俯臥位通氣禁忌證者。(2)有顱內高壓、腦水腫、脊柱骨折、面部骨折、腹側面燒傷、腹側面開放性外傷、鎖骨骨折等患者。(3)妊娠期或哺乳期女性患者。(4)經查血流動力學不穩定者。(5)家屬不同意研究方案者。(6 )在參加本次研究的同時參加其他相關研究者。本研究已獲得我院醫學倫理委員會批準同意,所有患者及其家屬對本次研究實施的內容知情,并簽署知情同意書。兩組患者一般資料比較,差異無統計學意義(P>0.05)。見表1。
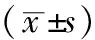
表1 兩組患者一般資料比較 例(%)
1.2方法 2組患者均接受單次至少12 h長時間的俯臥位通氣,俯臥位通氣標準流程2組一致。 對照組采用傳統墊軟枕方法,觀察組采用模塊化新型工具,兩組體位切換因工具不同有區別。操作流程如下。
1.2.1評估 正確評估患者神志、血流動力學、生命體征等情況,評估患者是否適合實施俯臥位通氣,若遇到煩躁或不耐受者,可遵醫囑適量給予鎮靜及約束。
1.2.2用物及人員準備 (1)用物:對照組3個大軟枕,觀察組模塊化新型工具(頭部支架、硅膠面趴、楔形海綿軀干枕、肢體墊)。(2)人員:對照組6名醫務人員,觀察組5名醫護人員。若遇到其他有特殊管理患者,可以再增加1人,便于觀察管路情況。(3)患者準備:停止管飼30 min,檢查胃潴留量,將呼吸道分泌物清除,各引流管夾閉,心電監護導聯線斷開,但不可斷開動脈血壓及導致患者血流動力學波動明顯的血管活性藥物。
1.2.3體位切換操作實施
1.2.3.1對照組 6名醫護人員分別站于規定位置,即1~6號位:1號位:位于患者頭頂,作為俯臥位通氣實施的指揮者,該位置由高年資護士或醫生擔任。負責保護人工氣道及鎖骨下/頸內靜脈中心靜脈導管管路;2~3號位:分別站于患者頸肩左右側,負責動脈血壓、經外周靜脈置入中心靜脈導管及胸部各個引流管;4~5號位:站于患者左右臀部及大腿根部,負責腹部引流管、尿管、股靜脈/動脈管。6號位:負責墊枕。實施操作期間,由1號位發號施令,第1聲指令:1~5號位人員保護好各自所負責的管路,并平移患者至床左側,解開患者衣物紐扣;第2聲指令:1~5號位醫務人員同時將患者想右側翻轉為俯臥位,6號位護理人員在聽到第2聲指令后迅速將大軟枕依次墊置于患者胸部、大腿根部、雙足。
1.2.3.2觀察組 5名醫護人員分別站于規定位置,即1~5號位:1號位:位于患者頭頂,作為俯臥位通氣實施的指揮者,該位置由高年資護士或醫生擔任。負責保護人工氣道及鎖骨下/頸內靜脈中心靜脈導管管路;2~3號位:分別站于患者頸肩左右側,負責動脈血壓、經外周靜脈置入中心靜脈導管及胸部各個引流管;4~5號位:站于患者左右臀部及大腿根部,負責腹部引流管、尿管、股靜脈/動脈管。實施操作期間,由1號位發號施令,第1聲指令:1~5號位人員保護好各自所負責的管路,并平移患者至床左側,解開患者衣物紐扣解開患者紐扣,并取下心電監護,放置好引流管路。第2聲指令:3、5號配合安放好本側新型工具,2、4號用力將患者翻身向3、5號側,使患者一側置于新型工具上。第3聲指令:3號固定好患者,2號迅速安放好一側新型工具,2、3號托起患者肩部及胸部,3號迅速安放好新型工具,使患者整個軀體置于新型工具上。第4聲指令:操作2、3號托起患者肩部,1號托住患者頭部并固定好人工氣道,5號負責將頭部支架安置于患者面部位置,1號再次確認人工氣道情況,利用頭部支架懸空氣管插管處。第五聲指令:2、3號負責安放好患者上肢墊,使患者取游泳姿勢;2號協助1號負責固定人工氣道和其他面部管道,4、5號固定好其他管道。
1.2.4檢查與再評估 擺放體位合適后確認人工氣道及各引流管的在位情況,將心電監護極片貼于患者背部。男性患者的生殖器沿身體長軸平行放置。對于女性患者,為了避免其胸部受壓,可將枕頭墊置于前胸,不可將枕頭墊置于腹部,若在腹部墊置枕頭可能會導致腹部受壓,導致膈肌上移,造成通氣時呼吸阻力及氣道壓力增加。俯臥位通氣治療因患者頭部朝下,顏面部保持低位,極易導致顏面部水腫,為避免水腫,可將頭部稍墊高15°,并注意保證患者眼瞼閉合,必要時可適當約束身體保證其在功能位。最后應整理床單,注意患者保暖,保證其舒適度。模塊化新型工具設計圖,見圖1。

圖1 模塊化新型工具設計圖
1.3觀察指標 觀察兩組患者壓力性損傷發生情況及分期。壓力性損傷評價標準:由患者主管護士、當日護理組長、質控小組人員共同對患者俯臥位前后皮膚情況進行評價,質控俯臥位通氣期間改變頭面部及上肢體位的頻率,并發癥發生的情況。根據2014年壓力性損傷指南中規定的壓力性損傷分級評分標準對已經發生壓力性損傷的患者進行評估[9],記錄患者壓力性損傷面積、分級,對比2組患者壓力性損傷發生率及分期情況,主要發生部位為胸部、面部。分期標準:Ⅰ期:指壓可見不變白的紅斑;Ⅱ期:可見皮層部分破損;Ⅲ期:皮層全層破損;Ⅳ期:皮膚組織全層損傷。
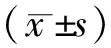
2 結果
2.1兩組患者不同部位壓力性損傷發生情況 觀察組面部、胸部壓力性損傷發生率低于對照組,差異有統計學意義(P<0.05);組間其他部位壓力性損傷發生率比較差異無統計學意義(P>0.05)。見表2。

表2 兩組患者不同部位壓力性損傷發生情況比較 例(%)
2.2兩組患者壓力性損傷總發生率及分期 2組患者壓力性損傷以Ⅰ~Ⅱ期為主,觀察組壓力性損傷總發生率低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組患者壓力性損傷總發生率及分期比較 例(%)
3 討論
3.1俯臥位通氣應用現狀 俯臥位通氣是指在進行機械通氣時,將患者置于俯臥式體位,以保證下垂不張區域肺擴張,幫助通氣灌注比例改善[10]。研究[11-12]證實,俯臥位通氣能夠幫助急性肺損傷/ARDS患者氧分壓提高,幫助其氧合改善,治療有效率高達64%~78%。Ward等[13]在2002年的研究中發現,俯臥位通氣后至少有75%的患者氧合作用得到顯著改善。故對于一些特殊且病情危重的患者,若保護性機械通氣效果不佳時,可考慮將俯臥位通氣作為一種不錯的治療手段。相關的研究[14-15]認為,俯臥位通氣改善氧合指數的效果取決于通氣持續時間,故臨床常建議延長患者每日俯臥位通氣時間,以幫助其獲得更好的治療效果。隨著俯臥位通氣在臨床的廣泛應用,許多研究[16-17]發現俯臥位通氣長時間開展極易導致患者出現誤吸、皮膚黏膜損傷、結膜水腫等并發癥,部分患者在通氣期間的體位變動可能會導致血壓波動、氣管導管自行脫出、各類導管壓迫/扭曲/移位等,這些并發癥的發生不僅會影響到俯臥位通氣效果,同時還可能會增加原發病的治療難度,影響治療效果及預后。在所有與俯臥位通氣有關的并發癥中,皮膚壓力性損傷最為常見且嚴重,好發于患者前額、面頰、眼部、耳廓、下頜等多個部位,且多數患者屬于多發[18]。
3.2俯臥位通氣壓力性損傷的預防現況 目前,常用于俯臥位通氣的皮膚壓力性損傷預防軟墊雖對受壓皮膚有一定減壓之效,且在一定程度上減少了皮膚壓力性損傷的發生,但其應用仍有一定局限:(1)軟墊內材料為棉絮,吸水不利于引流,易引起皮膚潮濕,增加壓力性損傷風險。(2)軟墊質地容易被擠壓變形,長時間使用的制成強度不足,極易導致人工氣道導管移位、脫落等發生。(3)無預留人工氣道留置空間,不利于吸痰、引流等人工氣道觀察,增加窒息風險[19-20]。基于俯臥位通氣期間壓力性損傷的高發,且暫無專用的工具或行之有效的措施能夠減少壓力性損傷的發生,我院經研究分析,總結傳統軟墊俯臥位通氣經驗教訓,研究了一種模塊化新型減壓工具,以減少俯臥位通氣期間壓力性損傷的發生。
3.3模塊化新型工具在俯臥位通氣壓力性損傷中的應用優勢 本研究結果顯示,觀察組使用模塊化新型減壓工具后,壓力性損傷發生率較對照組低,提示較傳統軟墊,模塊化新型工具的使用更利于減少俯臥位通氣期間壓力性損傷發生。本研究設計的新型工具的優點:(1)有效引流口鼻腔內分泌物,保持顏面部干燥清潔,預防顏面部特別是額部壓力性損傷的發生。(2)為俯臥位通氣患者人工氣道預留出放置空間,便于氣管導管的固定及吸痰觀察,保證氣道通暢,保證患者安全。(3)可單次進行更長時間的俯臥位通氣,保證患者有充足的時間休息,減少氧耗,提高治療效果。(4)減少患者的搬動頻率,預防因患者搬動導致的并發癥,降低護理風險。
綜上所述,模塊化新型工具用于ARDS患者單次長時間俯臥位通氣,較傳統軟墊的使用更利于減少患者俯臥位通氣期間壓力性損傷的發生,值得臨床推廣。

