本院泌尿系感染患者病原菌分布及耐藥情況分析
彭氣平 曹軍 孫君璐 楊增怡
【摘要】 目的:研究與分析本院泌尿系感染患者病原菌分布及耐藥情況。方法:選取2017年1-12月本院的200例泌尿系感染患者為A組,2018年1-12月的202例泌尿系感染患者為B組,2019年1-12月的210例泌尿系感染患者為C組。檢測與比較三組的病原菌分布情況,同時進行病原菌耐藥性情況分析。結果:A組的200例患者共檢出病原菌190株,B組的202例患者共檢出病原菌191株,C組的210例患者共檢出病原菌193株。A、B、C組的革蘭陰性菌檢出率均顯著高于革蘭陽性菌及真菌,大腸埃希菌檢出率均高于其他菌株。A組的大腸埃希菌檢出率顯著高于B、C組,B組則顯著高于C組,差異均有統計學意義(P<0.05)。主要革蘭陰性菌(大腸埃希菌、肺炎克雷伯菌及變形菌屬)對復方新諾明、左氧氟沙星及哌拉西林的耐藥率最高,顯著高于其他藥物。主要革蘭陽性菌(糞腸球菌及屎腸球菌)對紅霉素、左氧氟沙星及四環素的耐藥率最高,顯著高于其他藥物。結論:2017-2019年本院泌尿系感染患者病原菌仍以革蘭陰性菌為主,且其耐藥性較為明顯,應重視對上述方面的監測與干預。
【關鍵詞】 泌尿系感染 病原菌分布 耐藥
Analysis on Pathogens Distribution and Drug Resistance Situation of Patients with Urinary Tract Infection in Our Hospital/PENG Qiping, CAO Jun, SUN Junlu, YANG Zengyi. //Medical Innovation of China, 2021, 18(13): 082-085
[Abstract] Objective: To study and analyze the pathogens distribution and drug resistance situation of patients with urinary tract infection in our hospital. Method: A total of 200 patients with urinary tract infection in our hospital from January to December 2017 were selected as group A, 202 patients with urinary tract infection from January to December 2018 were selected as group B, and 210 patients with urinary tract infection from January to December 2019 were selected as group C. The distribution of pathogens in the three groups were detected and compared, and the resistance of pathogens were analyzed at the same time. Result: A total of 190 strains of pathogenic bacteria were detected in 200 patients of group A, 191 strains were detected in 202 patients of group B, and 193 strains were detected in 210 patients of group C. The detection rate of Gram-negative bacteria in group A, B and C were significantly higher than those of Gram-positive bacteria and fungi, and the detection rate of Escherichia coli in group A, B and C were higher than those of other strains. The detection rate of Escherichia coli in group A was significantly higher than that in group B and C, while that in group B was significantly higher than that in group C, the differences were statistically significant (P<0.05). The resistance rates of the main Gram-negative bacteria (Escherichia coli, Klebsiella pneumoniae and Proteus) to Cotrimoxazole, Levofloxacin and Piperacillin were the highest, which were significantly higher than other drugs. The resistance rates of the main Gram-positive bacteria (Enterococcus faecalis and Enterococcus faecium) to Erythromycin, Levofloxacin and Tetracycline were the highest, which were significantly higher than other drugs. Conclusion: From 2017 to 2019, the pathogenic bacteria of patients with urinary tract infection in our hospital are still mainly Gram-negative bacteria, and their drug resistance is relatively obvious. Therefore, attention should be paid to the monitoring and intervention in the above aspects.
[Key words] Urinary tract infection Pathogens distribution Drug resistance
First-authors address: Changan Hospital of Dongguan City, Dongguan 523843, China
doi:10.3969/j.issn.1674-4985.2021.13.020
泌尿系感染是臨床極為常見的感染類型,可導致患者出現尿頻、尿急、尿痛等泌尿系癥狀乃至全身癥狀體征,對患者的日常生活造成極為不良的影響。臨床中與泌尿系感染相關的眾多研究中,病原菌感染分布及藥敏情況的研究一直是重點[1-2],而上述方面受時間、地點等多方面因素影響較大,因此對不同地區(醫院)患者不同時間段的病原菌分布與耐藥性分析需求較高,這有助于了解泌尿系感染病原菌感染情況,并有助于疾病治療措施的制定[3-5]。本研究就本院泌尿系感染患者病原菌分布及耐藥情況進行研究,以為泌尿系感染的防控與診治提供參考依據,現報道如下。
1 資料與方法
1.1 一般資料 選取2017年1-12月本院的200例泌尿系感染患者為A組,2018年1-12月的202例泌尿系感染患者為B組,2019年1-12月的210例泌尿系感染患者為C組。納入標準:18歲及以上;男女不限;泌尿系感染。排除標準:合并其他感染;藥物過敏史。患者對研究知情同意,本研究經醫院倫理學委員會批準。
1.2 方法 采集A、B、C組患者的中段尿液標本,采用VITEK2全自動細菌鑒定儀進行病原菌的檢測及藥敏分析,然后統計與比較三組的病原菌分布情況,同時進行病原菌耐藥性情況分析。
1.3 統計學處理 采用SPSS 23.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用字2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 三組一般資料比較 A組中男62例,女
138例;年齡19~66歲,平均(33.7±7.7)歲;其中上尿路感染71例,下尿路感染129例。B組中男65例,女137例;年齡20~67歲,平均(33.9±8.0)歲;其中上尿路感染73例,下尿路感染129例。C組中男70例,女140例;年齡19~68歲,平均(33.5±8.1)歲;其中上尿路感染75例,下尿路感染135例。三組的性別、年齡及感染部位等情況比較,差異均無統計學意義(P>0.05),具有可比性。
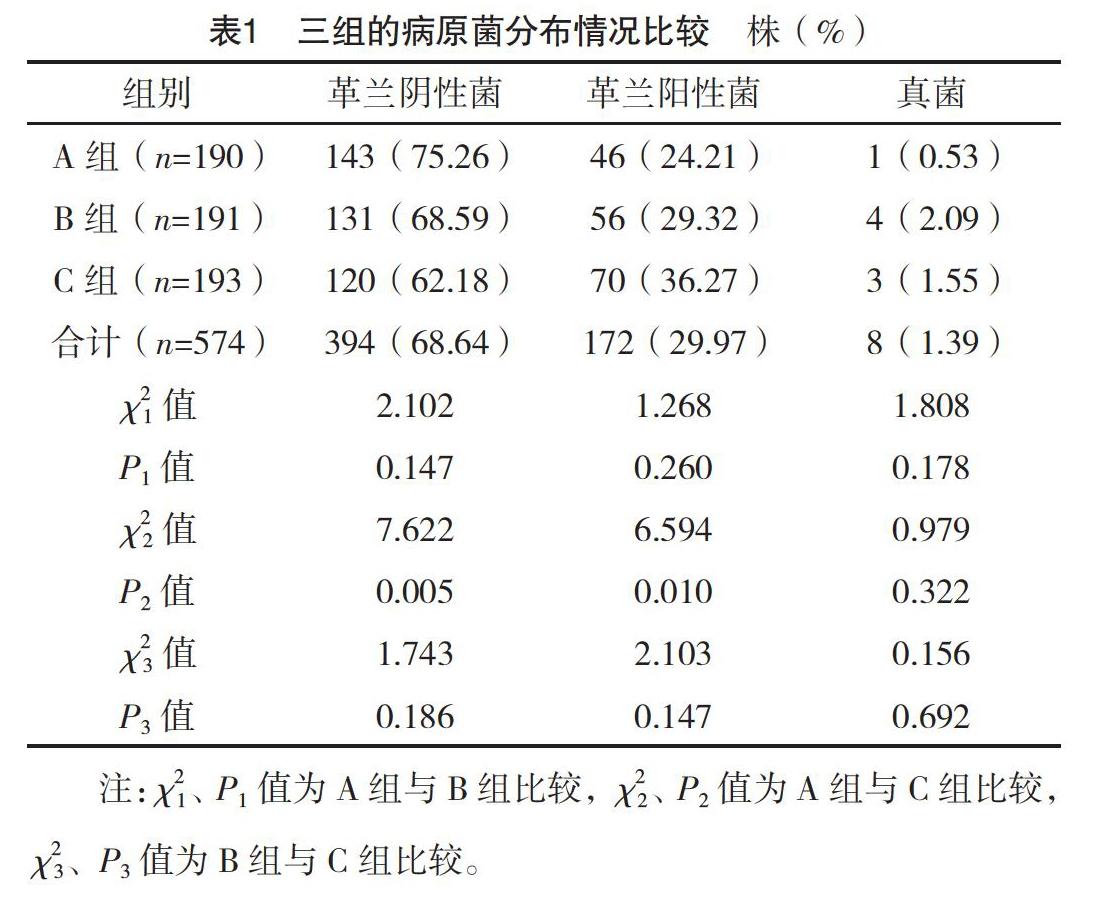
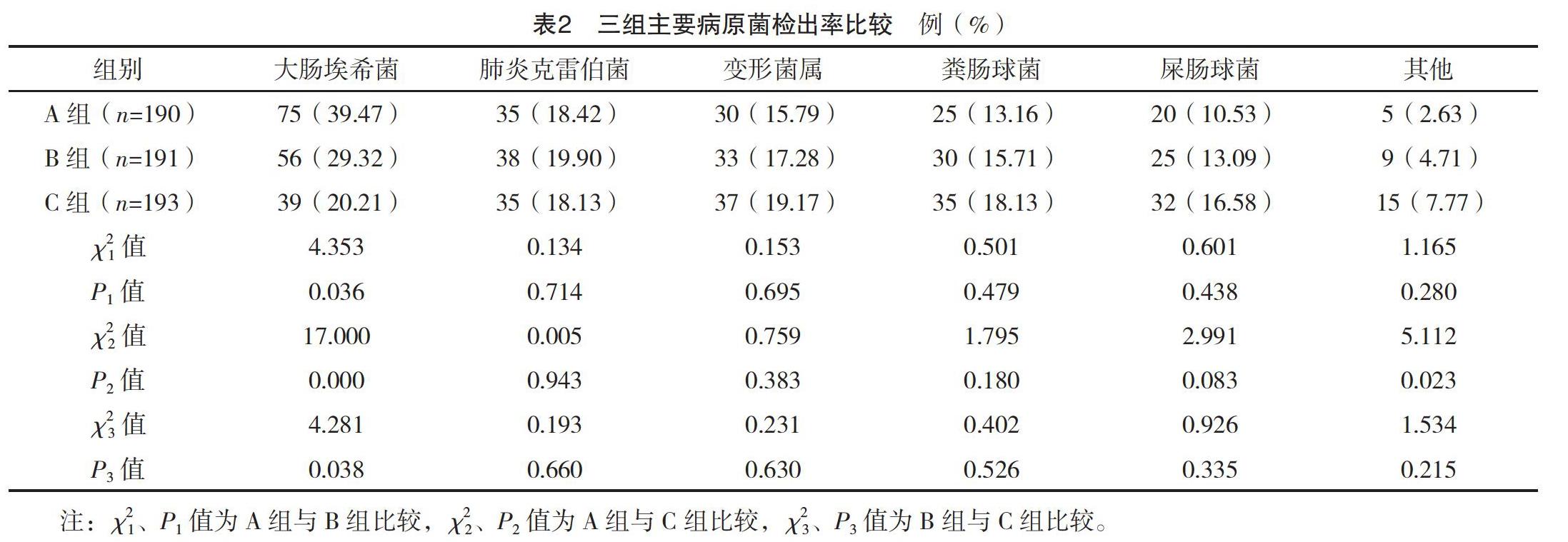
2.2 三組的病原菌分布及檢出情況比較 A組的200例患者共檢出病原菌190株,B組的202例患者共檢出病原菌191株,C組的210例患者共檢出病原菌193株。A、B、C組的革蘭陰性菌檢出率均顯著高于革蘭陽性菌及真菌,大腸埃希菌檢出率均高于其他菌株。A組的大腸埃希菌檢出率顯著高于B、C組,B組則顯著高于C組,差異均有統計學意義(P<0.05)。見表1、2。
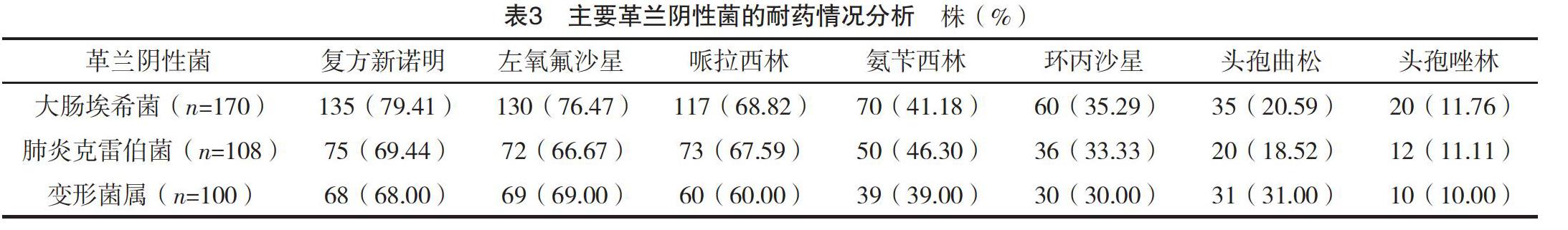
2.3 主要革蘭陰性菌的耐藥情況分析 主要革蘭陰性菌(大腸埃希菌、肺炎克雷伯菌及變形菌屬)對復方新諾明、左氧氟沙星及哌拉西林的耐藥率最高,顯著高于其他藥物,見表3。
2.4 主要革蘭陽性菌的耐藥情況分析 主要革蘭陽性菌(糞腸球菌及屎腸球菌)對紅霉素、左氧氟沙星及四環素的耐藥率最高,顯著高于其他藥物,見表4。
3 討論
泌尿系感染為由病原菌感染而導致的尿路感染性疾病,其除可對泌尿系局部造成一定危害外,嚴重者可導致全身性反應,甚至危及患者的生命安全,因此泌尿系感染的防控與診治不容忽視[6-7]。臨床中針對泌尿系感染的研究多見,其中關于泌尿系感染病原菌的研究一直是重點,且眾多研究的結果顯示,不同時間與地點的病原菌分布可能發展一定變化,其耐藥性也受較多因素影響,可能存在一定差異,因此認為對泌尿系感染患者進行不定期的感染病原菌分布及耐藥性分析意義及需求均較高[8-10]。既往臨床中關于泌尿系感染的研究顯示,革蘭陰性菌是本類感染的主要致病菌,而其在患者中的檢出率呈現一定的波動變化,革蘭陽性菌及真菌在本類感染患者中雖可見,但是其致病情況的研究及耐藥性研究結果差異顯著[11-13],導致其更為細致的探究需求較高。
本研究選取2017-2019年本院泌尿系感染患者病原菌分布及耐藥情況進行研究分析,結果顯示,2017、2018、2019年的泌尿系感染仍以革蘭陰性菌為主,其檢出率均顯著高于革蘭陽性菌及真菌,而其中又以大腸埃希菌檢出率最高,但是隨著時間的推移大腸埃希菌檢出率呈現降低的趨勢,說明大腸埃希菌的檢出率雖有所降低,但其仍是導致泌尿系感染發生的主要致病菌,這與既往較多研究有相似之處[14-16],因此仍應給予充分的重視,而主要革蘭陰性菌(大腸埃希菌、肺炎克雷伯菌及變形菌屬)對復方新諾明、左氧氟沙星及哌拉西林的耐藥率最高,主要革蘭陽性菌(糞腸球菌及屎腸球菌)對紅霉素、左氧氟沙星及四環素的耐藥率最高,顯著高于其他藥物,且對上述藥物的耐藥率均在60%及以上,提示對泌尿系感染主要致病菌的耐藥情況較為嚴重,這可能與藥物的濫用等情況有關,同時也提示泌尿系感染病原菌耐藥情況的嚴重性[17-21],提示對本方面進行更為細致、及時及全面的監測的需要較高。
綜上所述,筆者認為2017-2019年本院泌尿系感染患者病原菌仍以革蘭陰性菌為主,且其耐藥性較為明顯,應重視對上述方面的監測與干預。
參考文獻
[1]陳中舉,田磊,楊為民,等.2016~2018年泌尿外科患者尿路感染病原菌分布及耐藥性分析[J].臨床泌尿外科雜志,2020,35(2):103-107,111.
[2]彭國梁,羅君玲,朱亞容.2016~2018年某基層三級綜合醫院院內感染病原菌分布及耐藥率分析[J].北方藥學,2020,17(1):181-182.
[3]王達.2100例女性泌尿生殖道感染的病原學檢測及耐藥性分析[J].吉林醫學,2020,41(1):186-187.
[4]莫遜,伍世杰,梁志強,等.泌尿系感染住院患者的尿培養病原菌分布及耐藥性分析[J].醫學理論與實踐,2020,33(12):2023-2025.
[5]連艷凱,于俊峰.北京地區155例急性單純性泌尿系感染患者尿培養結果分析[J].中國醫藥科學,2020,10(18):175-177,228.
[6]仇衛兵.新生兒泌尿系感染的臨床特點及病原菌敏感趨勢分析[J].中國農村衛生,2020,12(7):53,55.
[7]胡生銀.輸尿管硬鏡治療上尿路結石術后并發泌尿系統感染的危險因素分析[J].中國實用醫刊,2020,47(3):57-59.
[8] Paz-Zarza V M,Mangwani-Mordani S,Martínez-Maldonado A,et al.Pseudomonas aeruginosa: Pathogenicity and antimicrobial resistance in urinary tract infection[J].Rev Chilena Infectol,2019,36(2):180-189.
[9]上官峰.96例重癥監護病房急性中毒患者伴感染的相關危險因素分析及其解決對策[J].抗感染藥學,2020,17(3):369-372.
[10] Tian H,Chen L,Wu X,et al.Infectious Complications in Severe Acute Pancreatitis: Pathogens, Drug Resistance, and Status of Nosocomial Infection in a University-Affiliated Teaching Hospital[J].Dig Dis Sci,2020,65(7):2079-2088.
[11] Ndamason L M,Marbou W J,Kuete V.Urinary tract infections, bacterial resistance and immunological status: a cross sectional study in pregnant and non-pregnant women at Mbouda Ad-Lucem Hospital[J].Afr Health Sci,2019,19(1):1525-1535.
[12]符小芳,蔡木發,王柔升.2169株肺炎克雷伯菌的臨床分布及耐藥性變化分析[J].檢驗醫學與臨床,2020,17(14):2020-2022,2026.
[13]杭永貴,唐慶生,周曉畏,等.上尿路感染致尿膿毒癥的相關危險因素分析及病原菌特點[J].臨床泌尿外科雜志,2020,35(5):380-383.
[14]王琳琳,祝程誠,陳婷,等.上海楊浦區控江地區老年泌尿系統腸桿菌感染情況及耐藥性分析[J].醫藥前沿,2020,10(3):30-32.
[15]郭娟,李瑩瑩,黃憶鶴,等.某綜合性教學醫院連續三年病原菌分布特點與耐藥性分析[J].國外醫藥(抗生素分冊),2020,41(1):52-56.
[16] Marques C,Menezes J,Belas A,et al.Klebsiella pneumoniae causing urinary tract infections in companion animals and humans: population structure, antimicrobial resistance and virulence genes[J].J Antimicrob Chemother,2019,74(3):594-602.
[17]周顯元.深圳某三甲醫院尿培養的病原菌構成與耐藥性分析[J/OL].世界最新醫學信息文摘(連續型電子期刊),2020,20(27):222-223.
[18]吳政龍,張秀紅,董亮,等.無錫市某院老年男性患者尿路感染病原菌分布及耐藥性[J].中國感染控制雜志,2020,19(5):411-416.
[19]馬春,李鴻斌.女性社區獲得性泌尿系統感染大腸埃希菌耐藥性現狀調查[J].醫藥前沿,2020,10(8):234-235.
[20]羅小昆,孫麗,何玥.泌尿系感染患兒病原菌的分布及對常用抗菌藥物的敏感性[J].中國臨床藥學雜志,2020,29(1):35-37.
[21]何斌,唐慶生,倪浩東,等.上下尿路梗阻的病原菌檢驗情況及其耐藥性、相關因素logistic分析[J].國際泌尿系統雜志,2020,40(4):649-652.
(收稿日期:2021-01-07) (本文編輯:姬思雨)

