經尿道柱狀水囊前列腺擴開術與電切術治療老年前列腺增生的效果對比
楊杰
前列腺增生是中老年男性中較為多見的一種疾病,其患病率逐年升高。前列腺電切術(TURP)是治療前列腺增生的常見術式,可有效緩解病人臨床癥狀,病人無需長期服藥,但術后較易出現不同程度并發癥,使得手術風險增加,限制了其應用。經尿道柱狀水囊前列腺擴開術(TUSP)是一項新術式,術后并發癥較少,尤其適合高齡病人,安全性良好。但有關TUSP與TURP治療老年前列腺增生的對比研究較少。本研究旨在探討TUSP與TURP治療老年前列腺增生的效果及其對病人預后的影響,詳述如下。
1 資料與方法

1.2 方法
擴開組:采用硬膜外麻醉,病人取截石位。①直視下經尿道置入電切鏡,對前列腺以及膀胱情況進行觀察,退出電切鏡,根據前列腺體積選擇合適型號的柱狀水囊擴張導管,然后經尿道置入膀胱內;②調整導管位置于前列腺尖部、尿道外括約肌遠端,向內囊注入9 mL生理鹽水,牽拉固定導管,直至壓力為0.3 mPa,關閉內囊管,維持外囊壓力0.3 mPa(大約5 min);③然后排盡內外囊生理鹽水,取出擴張導管,重新置入電切鏡觀察,可見尿道前列腺部12點處裂開,前列腺包膜纖維呈撕裂狀,局部脂肪陷入,留置F22三腔氣囊導尿管,用紗布條保持適當壓力牽引尿管,注入生理鹽水持續沖洗膀胱,直至引流液色清;④對于較大的前列腺增生,尤其是中葉突出明顯的應利用電切術進行切除。電切組:采用全身麻醉,病人取截石位。①直視下經尿道置入電切鏡,自6點處起,由淺至深切除前列腺體,直至包膜,電凝止血;②切除兩側葉,修整前列腺尖部,退出電切鏡,用生理鹽水洗掉組織碎片;③留置F22三腔氣囊導尿管,注入生理鹽水持續沖洗膀胱,術后送檢切除的組織。1.3 觀察指標
(1)圍手術期指標:觀察并記錄兩組手術時間、術中出血量、術后尿管留置時間、住院時間情況。將術中沖洗液稀釋一倍,即全部是游離血紅蛋白,沖洗液血紅蛋白濃度×沖洗液總量=沖洗液血紅蛋白量,再除以術前血紅蛋白濃度即術中出血量;(2)尿動力學:手術后對兩組病人每個月進行定期隨診檢查,觀察并記錄術前、術后3個月兩組殘余尿量(PVR)以及最大尿流率(Q)的變化情況;(3)國際前列腺癥狀評分與生活質量評分:采用國際前列腺癥狀評分量表(IPSS)與生活質量評分量表(QOL)評估兩組病人術前、術后3個月癥狀的變化情況,IPSS評分0~35分,QOL評分0~6分,分數越高,癥狀越嚴重;(4)預后與并發癥發生情況:檢測兩組病人術前、術后12個月血清前列腺特異性抗原(PSA)水平,并詢問記錄兩組并發癥發生情況。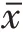
2 結果
2.1 兩組圍手術期指標比較
與電切組比較,擴開組手術時間、術后尿管留置時間、住院時間更短,術中出血量更少(P
<0.05)。見表1。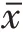
表1 老年前列腺增生90例圍手術期指標比較/±s
2.2 兩組尿動力學變化比較
術后3個月,兩組PVR明顯降低(P
<0.05),Q明顯升高(P
<0.05),擴開組變化幅度與電切組比較,差異無統計學意義(P
>0.05)。見表2。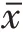
表2 老年前列腺增生90例治療前后尿動力學變化比較/±s
2.3 兩組國際前列腺癥狀評分與生活質量評分變化比較
術后3個月,兩組IPSS評分、QOL評分明顯降低(P
<0.05),擴開組下降幅度與電切組比較,差異無統計學意義(P
>0.05)。見表3。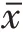
表3 老年前列腺增生90例治療前后國際前列腺癥狀評分(IPSS)、生活質量評分(QOL)比較/(分,±s)
2.4 兩組預后與并發癥發生情況比較
術后12個月,擴開組出現1例膀胱經攣縮,3例暫時性尿失禁,電切組出現3例電切綜合征,2例尿道狹窄,2例膀胱經攣縮,4例暫時性尿失禁,7例逆行射精,兩組并發癥發生情況比較,差異有統計學意義(χ
=11.791,P
<0.001)。兩組PSA水平均降低(P
<0.05),而兩組下降幅度差異無統計學意義(P
>0.05),見表4。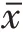
表4 老年前列腺增生90例治療前后PSA變化比較/(μg/L,±s)
3 討論
我國60~75歲男性中前列腺增生病人高達78%左右,嚴重影響病人生活質量。前列腺增生發病率與病情呈進展性,多數病人屬于大體積前列腺增生,快速有效切除增生組織,降低并發癥發生等是臨床術式選擇的主要依據。TURP是前列腺增生外科治療的“金標準”,研究證實其具有確切療效,但手術需在全身麻醉下進行,并發癥發生較多,病人耐受性差。TUSP可在不切除前列腺器官的前提下,縮短手術時間,改善病人排尿困難等癥狀,恢復病人尿道通暢。趙克棟等報道指出,經尿道棒狀水囊前列腺擴開術治療前列腺中短期療效可靠,可明顯提高老年病人生活質量。
本研究結果顯示,擴開組手術時間、術后尿管留置時間、住院時間相比于電切組更短,術中出血量更少,提示TUSP可明顯縮短手術時間,減少術中出血量更少,促進病人疾病恢復,分析原因主要為,TUSP所使用的柱狀水囊擴張導管可耐受高壓,能夠確保前列腺包膜擴開強度,通過柱狀水囊導管均勻擴張尿道,促使前列腺尿道壓力釋放到包膜外,從而解除梗阻、通暢排尿,相比于TURP,TUSP保留了前列腺器官,操作簡單、耗時較短,擴開部位上皮修復較快,無電切帶來的損傷,創傷面積較小,術后通常不會發生性功能障礙以及尿道狹窄,且該術式手術學習曲線較短,操作者可在操作10例左右嫻熟掌握,因此TUSP尤其適合高齡、伴有各種基礎疾病病人。本研究結果還顯示,兩組術后3個月尿動力學、國際前列腺癥狀評分與生活質量評分明顯改善,擴開組改善幅度與電切組比較無明顯差異,提示TUSP與TURP兩種術式治療老年前列腺增生均可有效解除病人下尿路梗阻,改善病人臨床癥狀,提高生活質量,近期療效較好。與侯淑均等報道具有一致性。此外,兩組術后12個月PSA水平明顯降低,擴開組下降幅度與電切組比較差異無統計學意義,擴開組并發癥發生率明顯低于電切組,提示TUSP與TURP兩種術式治療老年前列腺增生,病人預后良好,TUSP可降低手術并發癥發生,安全性較好。王琪等對比分析經尿道柱狀水囊前列腺擴開術與經尿道前列腺等離子雙極電切術治療高危老年前列腺增生病人結果發現,兩種手術方式治療效果相當,但經尿道柱狀水囊前列腺擴開術手術創傷更小,病人術后恢復更快,治療老年前列腺增生高危病人有明顯優勢,進一步支持了本研究結論。但考慮本研究病例數較少,隨訪時間較短,對于該術式的臨床療效,尤其是遠期療效,還需進一步評估。近年來,TUSP被不斷應用于治療前列腺增生,該手術成功的關鍵第一步在于選擇合適的柱狀水囊導管,第二步在于對增生組織準確定位、擴開,進而保障手術安全,提高療效。
綜上所述,TUSP與TURP治療老年前列腺增生均取得不錯療效,兩種手術方式均能明顯改善病人圍手術期指標與尿動力學,促進病人癥狀恢復,提升生活質量,病人近期療效與預后較好,但TUSP手術創傷更小,圍手術期指標改善情況較好,病人并發癥發生率低,是一種安全有效的微創手術方式,值得臨床借鑒。

