芪丹活血方聯合通督開竅法針刺治療腦梗死恢復期41例
崔超 牛曉亞 趙昱 顧文靚 黃君毅
腦梗死是臨床常見的神經內科病變,屬于急性腦血管循環障礙引起的腦功能障礙性病變,具有發病率、致死率和致殘率高的特點,且預后較差,約50%的患者會遺留不同程度的肢體功能障礙[1]。中醫將腦梗死歸為中風的范疇,位于四大難癥之首,其主要病因包括風、火、痰、瘀、虛等,氣虛血瘀被認為是腦梗死恢復期最早期的病機[2]。腦梗死恢復期以氣虛為本,血瘀為標,治療當以健脾益氣,活血化瘀為主要原則[3]。本研究選用的芪丹活血方由大續命湯、補陽還五湯、平肝安神湯、麻杏石甘湯等化裁而來,以期獲得更佳的治療效果。針刺是中醫療法的重要組成部分,在腦梗死的治療中具有良好的輔助作用,能有效改善梗死區域血流灌注狀態[4]。本課題組以芪丹活血方聯合通督開竅法針刺治療腦梗死恢復期患者療效較好,總結如下。
1 對象與方法
1.1 對象
選取2019年7月至2020年11月在北京市民航總醫院中醫科就診的82例腦梗死恢復期患者,按照隨機數字表法將82例患者分為治療組、對照組各41例。治療組女18例,男23例,年齡51~79歲,平均(60.32±4.11)歲,病程(15.82±4.10)天,梗死部位分為基底節區20例、腦干區16例、顳葉區5例。對照組女20例,男21例,年齡52~78歲,平均(60.09±4.25)歲,病程(15.54±4.21)天,梗死部位分為基底節區23例、腦干區14例、顳葉區4例。兩組患者的性別、病程、梗死部位、年齡等臨床資料相比無明顯差異(P>0.05),具有可比性。本研究經過北京市民航總醫院倫理委員會批準通過。
1.2 納入標準
(1)符合《中國急性缺血性腦卒中診治指南2014》的標準[5];(2)符合《中藥新藥臨床研究指導原則》氣虛血瘀證診斷標準[6],主癥包括半身不遂、偏身感覺消失或減退、言語不利、口眼歪斜,面色蒼白、自汗、氣虛乏力、心慌心悸,舌淡苔白,脈沉細;(3)初次發病,患者意識清醒;(4)簽訂知情同意書。
1.3 排除標準
(1)伴有心、肝、腎、造血功能等嚴重功能不全;(2)腦出血或其他部位出血;(3)既往藥物治療史;(4)外傷、寄生蟲、感染等病變;(5)加入其他臨床研究;(6)內分泌系統、免疫系統病變;(7)腦血管畸形、腦動脈炎、腦腫瘤等。
1.4 脫落標準
(1)各種原因主動退出研究;(2)失訪者;(3)發生嚴重并發癥,調整治療方案。
1.5 治療方法
對照組:采用西醫常規治療方法,包括口服阿司匹林(拜耳醫藥保健有限公司,規格:100 mg,生產批號:20190610,20200121),每日1次,每次100 mg;口服瑞舒伐他汀(阿斯利康藥業,規格:10 mg,生產批號:20190601,20200213),每日1次,每次10 mg;同時指導進行康復訓練,包括言語訓練、肢體功能訓練,每日1次,每次1小時。連續治療4周。
治療組:在對照組基礎上,采用芪丹活血方聯合通督開竅法針刺治療,包括:(1)芪丹活血方,組成:黃芪30 g、麻黃10 g、杏仁10 g、丹參30 g、桑白皮15 g、赤芍15 g、牡蠣30 g、龍骨30 g、枳實15 g、柴胡12 g、川芎15 g、水蛭6 g、石膏30 g、甘草6 g,每日一劑,由北京市民航總醫院中藥科統一煎制,每袋取汁150 mL,早晚各口服1袋。連續治療4周。(2)通督開竅法針刺,選取百會、本神、神庭、長強、風府、腦戶、腦空等。風府向下慢刺,得氣后行平補平瀉手法;百會、本神、神庭、腦戶、腦空,平刺入穴,得氣后捻轉1分鐘,速度200轉/分;長強斜刺入穴,得氣后捻轉1分鐘,速度200轉/分;內關、三陰交、人中、委中、極泉等穴刺入0.5~1.0寸,運用提插捻轉法行針30秒,得氣后留針30分鐘。每周治療5日后休息2日。連續治療4周。
1.6 觀察指標
1.6.1 療效比較 參考《中藥新藥臨床研究指導原則》中對半身不遂、偏身感覺消失或減退、言語不利、口眼歪斜,面色蒼白、自汗、氣虛乏力等主要癥狀進行量化分級評分[6],各癥狀評分總和為中醫證候評分。擬定:(1)基本痊愈,癥狀體征基本消失,中醫證候評分降低≥95%;(2)顯效,癥狀體征顯著改善,中醫證候評分降低≥70%;(2)有效,癥狀體征有所好轉,中醫證候評分降低≥30%;(3)無效,癥狀體征無改善或加重,中醫證候評分降低<30%。總有效率=(基本痊愈的例數+顯效的例數+有效的例數)/41×100%。
1.6.2 評分比較 運用神經功能缺損程度評估患者的神經功能(NIHSS)[7],包括意識、凝視、上下肢運動、語言、面癱等,評分0-42分,分值越低則神經功能越好。運用日常生活評定量表(ADL)評估患者的生活能力[8],總分0~100分,分值越低則生活能力越差。
1.6.3 血管內皮功能比較 治療前后采集患者肘部外周靜脈血4 mL,在酶標儀(賽默飛世爾/ThermoFisher 熱電Multiskan FC型)上采用酶聯免疫吸附法測試血清白介素6(interleukin 6,IL-6)、血漿纖溶酶原激活物抑制劑1(plasminogen activator inhibitor 1,PAI-1)、內皮素1(endothelin 1,ET-1)水平,試劑盒由上海晅科生物公司生產。
1.6.4 血流參數比較 治療前后使用經顱彩色多普勒超聲(邁瑞彩超 DC-25型)檢測患者患側大腦中動脈的血流參數,包括平均血流速度(mean velocity,Vm)、阻力指數(resistance index,RI)、血流搏動指數(pulsatility index,PI)的水平。
1.7 統計學處理
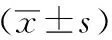
2 結果
2.1 兩組腦梗死恢復期患者的臨床療效比較
治療組患者的總有效率為95.12%(39/41),對照組為80.49%(33/41),兩組差異有統計學意義(P<0.05)。見表1。

表1 兩組腦梗死恢復期患者的臨床療效比較
2.2 兩組腦梗死恢復期患者的神經功能和生活質量對比
治療前,兩組的NIHSS、ADL評分無明顯差異(P>0.05);兩組治療后的NIHSS評分明顯降低,ADL評分明顯升高(P<0.05);治療后,治療組的NIHSS評分低于對照組,ADL評分高于對照組(P<0.05)。見表2。
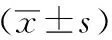
表2 兩組腦梗死恢復期患者NIHSS、ADL評分對比
2.3 兩組腦梗死恢復期患者的血管內皮功能對比
治療前,兩組的IL-6、PAI-1、ET-1無明顯差異(P>0.05);治療后,兩組的IL-6、PAI-1、ET-1明顯降低(P<0.05);治療后,治療組的IL-6、PAI-1、ET-1低于對照組,差異有統計學意義(P<0.05)。見表3。
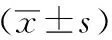
表3 兩組腦梗死恢復期患者的IL-6、PAI-1、ET-1對比
2.4 兩組腦梗死恢復期患者的Vm、RI、PI對比
治療前,兩組的Vm、RI、PI無明顯差異(P>0.05);治療后,兩組的Vm較前升高,RI、PI明顯降低(P<0.05);治療后,治療組的Vm高于對照組,RI、PI低于對照組(P<0.05)。見表4。
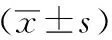
表4 兩組腦梗死恢復期患者的Vm、RI、PI對比
3 討論
隨著中國老齡化加劇,腦梗死的患病人群在不斷擴大,并且隨著年齡增大,發病率、致死率、致殘率也隨之遞增,給家庭和社會帶來了沉重的負擔[9]。目前在多種因素的共同作用下,腦血管病變的發病呈現出年輕化趨勢[10]。腦梗死的病程長,病情復雜多變,恢復期是降低致殘率和復發率的關鍵時期,制定有效的治療方案對改善患者預后具有積極意義[11]。
中醫認為,中風的發生是在素體氣血虛弱、肝陽上亢的基礎上,外感風邪,出現偏癱、失語等癥候,久病久臥易耗傷肺,肺主氣,肺臟虛弱而外邪入中,發為中風,日久氣虛,無力推動血行,血行不暢,氣滯血瘀,腦絡瘀阻,發為此癥[12]。本研究選用芪丹活血方,方中重用黃芪,能健脾益氣,托毒排膿,固表;麻黃能宣肺平喘,解表,消腫;杏仁能止咳化痰;丹參能活血祛瘀,通經止痛;桑白皮能瀉肺平喘,消腫利水;赤芍能涼血散瘀,清熱止痛;牡蠣補陰潛陽,安神;川芎能活血止痛,行氣祛風;龍骨安神固精,止血鎮驚;枳實能化痰散痞,消積破氣;柴胡疏肝升陽,和解表里;水蛭能破血通經,逐瘀;石膏清熱瀉火,止渴除煩;甘草能調和諸藥。麻黃、杏仁聯用能解表清熱,恢復肺機能,推動血行上大腦竅;丹參、葶藶子、枳實能消腫利水,活血祛瘀;牡蠣、龍骨、柴胡能鎮靜安神,熄風,調理一身陽氣。水蛭、赤芍、黃芪聯用,加強化瘀通絡的功效。全方合用,共同發揮健脾益氣,活血祛瘀,疏肝解表,通經活絡之效。現代藥理研究發現,黃芪能降低血液黏稠度,改善血管內皮通透性,清除氧化自由基[13];川芎能抗血小板聚集,提高腦部血流灌注量,降低血管阻力[14];赤芍能擴張冠脈血管,提高血液灌注量,抗血栓形成[15];丹參能抗血管平滑肌增殖,抗血栓,促使組織功能修復[16]。醒腦針刺法可促使腦血流量,建立側支循環,改善腦部微循環,保護神經細胞,抗氧化自由基,促進血管新生[17]。本研究結果發現,治療組的療效比對照組高,NIHSS評分比對照組低,ADL評分高于對照組。結果表明,芪丹活血方聯合通督開竅法針刺可提高腦梗死恢復期的療效,有效改善神經功能和生活質量。
血管內皮功能障礙是導致腦梗死發生的重要原因,IL-6是主要的炎癥因子,其高表達可加劇炎癥反應,加重血管內皮細胞損傷[18]。PAI-1是t-PA的抑制物,能抑制纖溶酶活性,促進血栓的形成[19]。ET-1是最強的縮血管因子,在神經細胞缺血缺氧癥狀時呈高表達,加重血管痙攣[20]。本研究結果發現,治療組的IL-6、PAI-1、ET-1比對照組低,據此芪丹活血方聯合通督開竅法針刺可改善腦梗死恢復期患者血管內皮功能。
腦部血流信號是評估腦部血液灌注狀態的重要指標,Vm能反應腦血管的血流速度,其水平與血流灌注狀態成正比[21]。RI、PI是描述血流頻譜形態的參數,能有效反應血管的阻力大小,顯示顱內血流頻譜[22]。本研究結果發現,治療組的Vm比對照組高,RI、PI比對照組低。結果提示,芪丹活血方聯合通督開竅法針刺可有效提高腦梗死恢復期患者血流動力學水平,有助于改善患者的血液灌注狀態。
綜上所述,芪丹活血方聯合通督開竅法針刺可提高腦梗死恢復期的療效,改善神經功能和生活質量,減輕血管內皮功能損傷,改善血流動力學,具有良好的臨床運用價值。

