肥胖冠心病患者PCI術前后血清NLR、HMGB1、NT-proBNP水平及其遠期預后的影響因素分析
田承亮,郗匯聰
青海省心腦血管病專科醫院冠心病一科,青海西寧 810000
有研究表明,阿司匹林聯合氯吡格雷與經皮冠狀動脈介入(PCI)治療是臨床治療急性冠狀動脈綜合征患者的標準方案[1]。肥胖是引起冠心病的主要原因,相關研究顯示,肥胖冠心病患者預后較非肥胖患者差,可能與超重或肥胖患者對氯吡格雷反應降低有關[2]。中性粒細胞水平升高會影響梗死面積、術后并發癥發生情況;淋巴細胞減少是常見炎性反應,在應激反應下,骨髓造血偏移增加中性粒細胞數量,進而減少淋巴細胞數量。中性粒細胞/淋巴細胞比值(NLR)可用于觀察兩種指標變化情況,多數學者表明其可有效預測冠狀動脈疾病和預后[3]。高遷移率族蛋白B1(HMGB1)是細胞內結合蛋白,也是組織損傷和炎癥相關蛋白,在機體多種疾病中發揮重要作用,近年來在缺血再灌注損傷中報道較多[4]。氨基末端腦鈉肽前體(NT-proBNP)是評估心力衰竭的重要指標之一,同時也是急性心肌梗死PCI的預后標志物,可有效預測主要不良心腦血管事件(MACCE)發生率和病死率[5]。但在肥胖冠心病患者中NLR、HMGB1及NT-proBNP的聯合檢測報道較少,因此本研究重點探討肥胖冠心病患者PCI術前后血清NLR、HMGB1及NT-proBNP水平變化及其遠期預后的影響因素。
1 資料與方法
1.1一般資料 選取2015年6月至2017年3月本院收治的116例行PCI術的冠心病患者作為研究對象。納入標準:(1)經影像學檢查確診為冠心病;(2)體質量指數(BMI)≥28 kg/m2;(3)無手術禁忌證,無抗血小板藥物長期服用史;(4)患者及家屬簽署知情同意書。排除標準:(1)合并惡性腫瘤;(2)患有肝、腎功能障礙;(3)患者無術后12~72 h血栓彈力圖檢測報告。根據BMI將入選患者分為對照組(BMI 18.5~24 kg/m2,65例)與肥胖組(BMI≥28 kg/m2,51例)。對照組男37例,女28例;年齡57~82歲,平均(62.44±5.86)歲;病程2~8年,平均(4.37±0.86)年。肥胖組男31例,女20例;年齡56~81歲,平均(63.11±5.65)歲;病程2~8年,平均(4.43±0.84)年。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準。
1.2方法
1.2.1治療方案 術前1 d給予患者口服阿司匹林腸溶片(拜耳醫藥保健有限公司,規格100 mg,國藥準字J20130078)300 mg及硫酸氫氯吡格雷片[賽諾菲(杭州)制藥有限公司,規格75 mg,國藥準字J20180029] 300 mg。術后口服阿司匹林腸溶片100 mg/d、硫酸氫氯吡格雷片75 mg/d,治療4周。
1.2.2指標檢測和隨訪 (1)NLR、HMGB1及NT-proBNP檢測:術后抽取入選患者4 mL空腹靜脈血,檢測中性粒細胞計數、淋巴細胞計數,并計算NLR;采用酶聯免疫吸附試驗(ELISA)檢測HMGB1水平,采用Cobas e601電化學發光全自動免疫分析儀檢測 NT-proBNP水平,嚴格按照試劑盒說明書進行。(2)隨訪:術后經門診、電話隨訪等方式隨訪2年,觀察MACCE、死亡、心肌梗死、血運重建、支架內血栓、腦卒中發生情況。其中死亡包括任何原因造成的死亡,心肌梗死符合《臨床冠心病診斷與治療指南》[6]診斷標準,血運重建和支架內血栓符合《冠狀動脈血運重建治療指南》[7]診斷標準,腦卒中診斷根據神經系統癥狀及影像學資料進行。
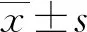
2 結 果
2.1兩組患者NLR、HMGB1及NT-proBNP比較 兩組患者術前NLR、HMGB1及NT-proBNP水平比較,差異無統計學意義(P>0.05);術后NLR、HMGB1及NT-proBNP水平均較術前明顯改善,且肥胖組高于對照組,差異均有統計學意義(P<0.05)。見表1。

表1 兩組患者NLR、HMGB1及NT-proBNP比較
2.2兩組預后情況分析 隨訪2年后,兩組死亡、心肌梗死、血運重建、支架內血栓、腦卒中的發生率比較差異無統計學意義(P>0.05);肥胖組MACCE及預后不良總發生率高于對照組,差異均有統計學意義(P<0.05)。見表2。
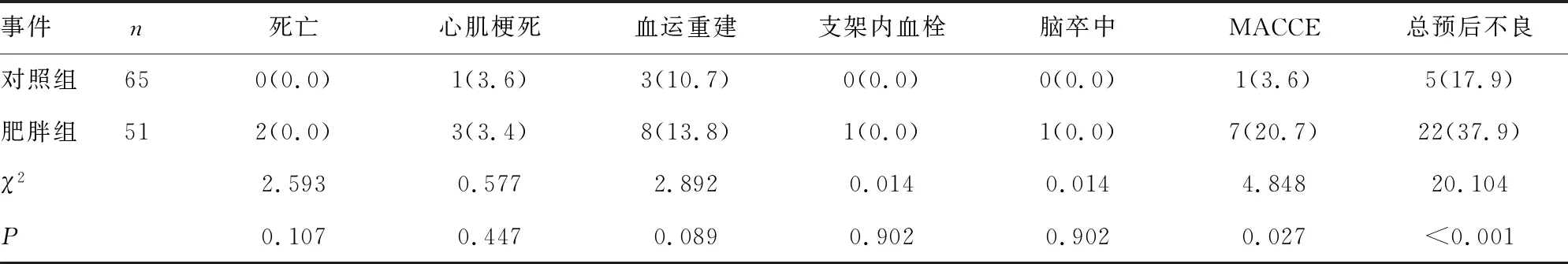
表2 兩組預后情況分析[n(%)]
2.3肥胖冠心病患者預后單因素分析 根據預后情況,將肥胖組患者分為預后不良組與預后良好組;預后良好組BMI、NLR、HMGB1、NT-proBNP、糖尿病、高血壓、高血脂、腦血管疾病、中度腎功能不全與預后不良組比較,差異有統計學意義(P<0.05);兩組性別、年齡、白細胞、總膽固醇、LDL-C、HDL-C水平比較,差異無統計學意義(P>0.05)。見表3。
2.4Logistic回歸分析肥胖冠心病患者預后的影響因素 對表3中差異有統計意義的因素賦值,賦值情況:高血壓(有=1,無=0),高血脂(有=1,無=0),糖尿病(有=1,無=0),腦血管疾病(有=1,無=0),中度腎功能不全(有=1,無=0)。經Logistic回歸分析得出,BMI、NLR、HMGB1、NT-proBNP、高血脂、腦血管疾病是肥胖冠心病患者遠期預后的獨立影響因素(P<0.05)。見表4。
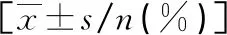
表3 肥胖冠心病患者預后單因素分析
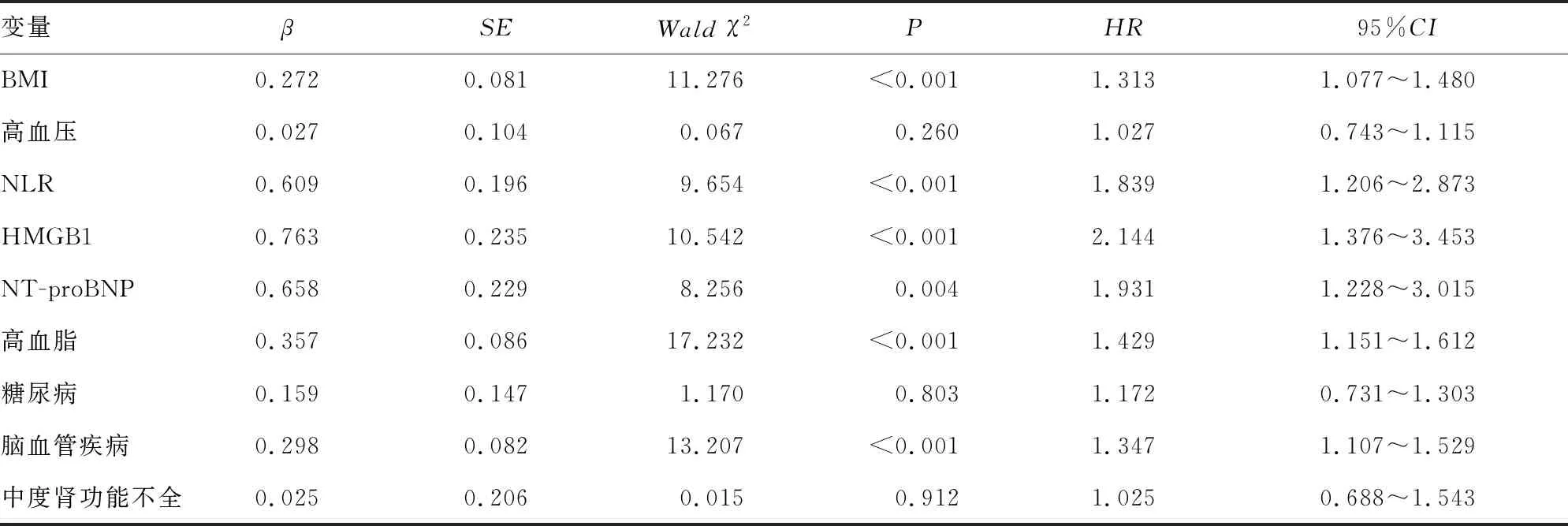
表4 Logistic回歸分析肥胖冠心病患者預后的影響因素
3 討 論
世界衛生組織(WHO)報告顯示,肥胖是導致疾病發生的危險因素之一。相關研究顯示,我國超重人群超過20%,其中肥胖占3.0%[8]。肥胖作為引起心血管疾病的原因之一,發病率及病死率顯著上升[9]。NLR是反映血管炎性反應時白細胞亞群變化的指標,主要與中性粒細胞、淋巴細胞水平變化有關,相比單一中性粒細胞、淋巴細胞具有更高的客觀性、預測準確度。既往研究表明,NLR與急性冠狀動脈綜合征嚴重程度有關[10]。HMGB1作為真核生物細胞內非組蛋白之一,是炎癥所致內膜細胞死亡分泌的炎性介質,可激活一系列信號傳導通路,刺激多種炎性介質釋放,同時這些炎性介質也會刺激HMGB1的分泌,不斷增強炎性反應[11-12]。由于心肌細胞破壞,NT-proBNP被大量釋放,從而損傷血管內皮細胞,激活全身凝血系統[13]。本研究結果顯示,肥胖組NLR、HMGB1、NT-proBNP水平高于對照組,推測可能是肥胖患者為NLR、HMGB1、NT-proBNP水平升高提供了有利條件,而PCI術后上述指標顯著下降,提示PCI術后有利于改善肥胖冠心病患者NLR、HMGB1、NT-proBNP水平。
有研究顯示,將氯吡格雷用于超重和肥胖患者,可明顯提高血小板聚集能力,使用血管擴張刺激磷酸蛋白檢測可反映氯吡格雷用量[14-16]。另有研究表示,氯吡格雷低反應為服藥前血小板聚集率與服藥后聚集率絕對數差值低于10%,術前給予300 mg氯吡格雷,肥胖組氯吡格雷低反應現象與對照組比較,差異有統計學意義,經多因素分析發現,超重、肥胖、糖尿病是氯吡格雷低反應的獨立危險因素[17-18]。本研究中,多因素Logistic分析發現,BMI、高血脂、腦血管疾病是肥胖冠心病患者遠期預后獨立影響因素,與上述研究結果類似,降低BMI,以及有效控制高血脂、腦血管疾病有利于改善肥胖冠心病患者預后。有研究顯示,高NLR是冠狀動脈急性綜合征患者隨訪半年MACCE發生的獨立預測因素,同時也是行PCI術的急性ST段抬高心臟梗死患者預后的標志物[19]。有研究認為,HMGB1水平與行PCI術的急性冠狀動脈綜合征患者預后顯著相關,術前HMGB1升高是PCI術后心肌損傷的預測因子[20]。本研究發現,BMI、NLR、HMGB1、NT-proBNP、高血脂、腦血管疾病是肥胖冠心病患者遠期預后獨立影響因素,與上述研究結果類似。
綜上所述,PCI術治療肥胖冠心病患者有利于穩定凝血功能指標,BMI、NLR、HMGB1、NT-proBNP、高血脂、腦血管疾病是肥胖冠心病患者遠期預后獨立影響因素。

