茵陳蒿湯結合頭孢吡肟治療肝硬化伴感染臨床觀察
賈 軍
臨床上,肝硬化屬于一種發病率較高的慢性進行性肝病,是一種或者多種病因反復、長期作用后出現的彌漫性肝損害[1]。病理組織學上有廣泛性肝細胞壞死、纖維隔形成、結締組織增生以及殘存肝細胞結節性再生等情況存在,使得假小葉形成,肝小葉結構遭到破壞,肝臟逐漸變硬、變形,最終形成肝硬化。因肝硬化患者存在肝臟彌漫性損傷,肝功能降低明顯,隨著病情進展,出現肝功能受損、門脈高壓等表現,極易并發感染。研究顯示,感染是肝硬化患者出現肝腎綜合征、上消化道出血以及肝性腦病的重要危險因素,同時也是造成患者死亡的重要原因[2]。為此,臨床急需積極尋找有效方式來防治肝硬化伴感染。以往臨床通常會在常規保肝治療基礎上聯合抗感染藥物治療肝硬化伴感染,近年來的臨床研究顯示,中醫辨證療法在肝硬化伴感染治療中可獲得理想的臨床療效[6]。鑒于此,為改善肝硬化伴感染患者預后,本研究在該疾病治療中采用頭孢吡肟聯合茵陳蒿湯治療,報道如下。
1 資料與方法
1.1 一般資料將2016年8月—2019年3月在三峽市中醫院接受治療的107例肝硬化伴感染患者視為研究對象,以隨機數字表法將患者分為2組。對照組患者共53例,男性38例,女性15例;年齡32~72歲,平均(56.12±1.08)歲;肝硬化病程2~11年,平均(8.15±0.22)年。觀察組患者共54例,男性41例,女性13例,年齡33~71歲,平均(56.08±1.05)歲;肝硬化病程1~10年,平均(8.06±0.19)年。2組基礎資料比較,差異無統計學意義,P>0.05。
1.2 診斷標準所有患者均符合2000年西安全國寄生蟲和微生物學術會議修訂的《病毒性肝炎防治案》[3]診斷標準,肝硬化基礎上診斷合并感染患者均經彩超診斷確診,所有患者治療前血常規白細胞及/或中性粒細胞高于正常。
1.3 納入與排除標準納入標準:①患者知情同意;②能嚴格遵醫囑用藥;③結合化驗、體征、臨床癥狀以及影像學檢查確診為肝硬化;④存在明確感染體征、癥狀與感染灶。排除標準:①中途退出;②過敏體質;③肝豆狀核變性、急性膽管炎、原發性肝癌;④精神異常;⑤嚴重肝腎功能不全;⑥各項生命體征不穩定;⑦肝功能衰竭。
1.4 方法
1.4.1 治療方法對照組:患者入院后行調節腸道菌群、保肝降酶、利膽退黃等治療,同時于100 ml 0.9%的氯化鈉注射液中加入2 g頭孢吡肟(生產廠家:陜西頓斯制藥有限公司,批準文號:國藥準字H20070238,規格:0.5 g),給予患者靜脈滴注,每天治療2次,連續治療2周。觀察組:頭孢吡肟用藥方法同對照組,同時采用茵陳蒿湯進行治療,具體藥方為:大黃(去皮)6 g,茵陳18 g,梔子12 g。以上所有藥物均加水煎煮,患者每天服用1劑,分成早晚2次口服,連續服用2周。
1.4.2 觀察指標①比較2組治療前后肝功能指標、炎癥因子指標變化情況。治療前后,2組患者均抽取4 ml清晨空腹靜脈血,肝功能指標白蛋白(ALB)、總膽紅素(TBIL)、谷草轉氨酶(AST)、谷丙轉氨酶(ALT)均采用北京普朗新技術有限公司生產的SMT-100全自動生化分析儀測定,炎癥因子指標腫瘤壞死因子-α(TNF-α)、白介素-6(IL-6)、超敏C反應蛋白(hs-CRP)均采用酶聯免疫吸附法測定,嚴格按照試劑盒說明書進行操作,試劑盒提供方為北京奧維亞生物技術有限公司。②比較2組治療后的臨床療效。療效評定標準:經治療,臨床癥狀基本消失,肝功能明顯好轉,則為顯效;經治療,臨床癥狀明顯減輕,肝功能好轉,則為有效;經治療,未發生任何變化,則為無效。顯效、有效之和為總有效。
1.4.3 統計學方法研究中所有數據均納入SPSS 20.0軟件,計量資料、計數資料分別經t檢驗、χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 肝功能2組治療前各項肝功能指標比較,差異無統計學意義(P>0.05);與治療前比較,2組治療后ALB均提高,TBIL、ALT、AST均降低(P<0.05);與對照組比較,觀察組治療后ALB更高,TBIL、ALT、AST更低(P<0.05)。見表1。
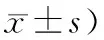
表1 2組患者肝功能指標比較 (例,
2.2 炎癥因子2組治療前各項炎癥因子指標比較,差異無統計學意義(P>0.05);與治療前比較,2組治療后TNF-α、IL-6、hs-CRP均降低(P<0.05);與對照組比較,觀察組治療后TNF-α、IL-6、hs-CRP更低(P<0.05)。見表2。
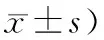
表2 2組患者炎癥因子指標比較 (例,
2.3 療效與對照組(71.70%)比較,觀察組(94.44%)治療總有效率更高(P<0.05)。見表3。

表3 2組患者療效比較 (例,%)
3 討論
研究顯示,乙型肝炎是引發肝硬化的一個重要因素。近年來,隨著我國慢性乙型肝炎廣泛流行,肝硬化患者數量也明顯增多[4]。當肝硬化發展到晚期時,肝功能會明顯降低,體內白蛋白水平降低,肝酶、膽紅素水平升高,易引發感染等并發癥,嚴重影響患者預后。現階段,臨床通常會采用第三代頭孢類抗菌藥物治療肝硬化伴感染,但此類藥物殺傷革蘭陰性菌的同時,菌株也會釋放內毒素,對于合并有肝硬化基礎疾病的患者而言,會加重體內炎癥反應,難以獲得理想的抗感染治療效果[5]。
雖然我國中醫并無肝硬化病名的相關記載,但結合疾病臨床癥狀,可將其歸為“鼓脹”“積聚”“黃疸”“脅痛”范疇。中醫認為,肝硬化發病早期以脾虛肝郁、濕熱困阻為主,發病中期以瘀血阻絡、水濕內停為主,發病晚期則以脾腎陽虛、肝腎陰虛為主,治療上應以清熱解毒、通腑攻下為主。鑒于此,本研究采用茵陳蒿湯進行治療,結果顯示,與對照組比較,觀察組治療后ALB更高,TBIL、ALT、AST更低;與對照組比較,觀察組治療后TNF-α、IL-6、hs-CRP更低(P<0.05),提示肝硬化伴感染采用茵陳蒿湯聯合頭孢吡肟治療的臨床療效顯著,可改善患者肝功能,降低炎癥因子水平。究其原因,茵陳蒿湯屬于一種祛濕方劑,茵陳為君藥,具有清熱利濕、苦泄下降功效;梔子為臣藥,具有通利三焦、清熱降火功效;大黃為佐藥,具有通利大便、瀉熱逐瘀功效。諸藥合用,共奏退黃、利濕、清熱功效。現代醫學研究顯示,茵陳蒿湯可對肝細胞內線粒體進行保護,使得肝臟微循環得到改善,將肝細胞凋亡減少[6]。TNF-α與LI-6均為臨床常見的炎癥因子,在機體免疫調節、感染方面具有重要作用,均能介導炎性、感染等諸多環節。hs-CRP屬于一種急性時相蛋白,與感染之間存在密切相關性,不受免疫抑制劑、抗炎藥物影響,檢測敏感性高。
綜上所述,肝硬化伴感染采用茵陳蒿湯聯合頭孢吡肟治療的臨床療效顯著,可改善患者肝功能,降低炎癥因子水平。

