糖尿病前期人群管理模式研究進展
李茜茜,邊森森,郭清*
糖尿病是當前嚴重威脅人類健康的慢性非傳染性疾病之一,具有覆蓋面廣、費用高、傷殘率高的特點[1-2]。糖尿病前期為糖調節受損階段,包括空腹血糖過高(IFG)和糖耐量減低(IGT)[3-4],是介于正常血糖與2型糖尿病的一種狀態,也是進展為2型糖尿病的一個必經階段。在此階段內,血糖高于正常的血糖水平[5],但還未達到確診為糖尿病的標準[6],該階段是可逆的[7]。當前全球有3.5億成年人正處于糖尿病前期,在未來的30年可上升到5.9億,預估占全球未來人口的7%左右[8]。我國糖尿病前期的發生率已從15.5%[9]上升為現在的50.1%[10],人口數已超過1億,在全球中排居首位。研究發現,很多2型糖尿病患者在疾病前期并無典型的臨床表現,但是25%~60%的糖尿病前期患者卻可以在及時的干預下降低進展為糖尿病的風險[11]。早期發現糖尿病前期人群,實施適合的方式進行干預,可作為預防和控制其進展為糖尿病的主要手段。
1 不同主體糖尿病前期人群健康管理方式
1.1 自我管理式
1.1.1 生活方式干預 生活方式干預包括飲食調理、體育鍛煉、控制體質量、限煙限酒、避免過勞等,是當前糖尿病前期患者有效管理模式之一。國內外糖尿病預防中心研究發現生活方式干預可以延緩糖尿病前期轉化為糖尿病的時間長達6年之久[12]。李紅梅[13]研究發現,干預后患者各項相關指標明顯下降。研究表明1年的飲食聯合運動療法的干預下,糖尿病前期人群中約30%血糖指標回歸正常,轉化為糖尿病的風險降低近20%[14]。但據大慶的隨訪研究顯示,6年的生活方式干預還是有近30%的糖尿病前期人群進展為糖尿病[15]。
1.1.2 藥物干預 藥物使用可有效控制疾病進展速度,研究證明常用藥二甲雙胍對糖尿病患者心血管有保護作用[16]。韓立梅等[17]研究發現,改善不良生活方式同時服用二甲雙胍片的糖尿病前期患者隨訪兩年進展為糖尿病的人群不足觀察組的1/4。李瓊等[18]對藥物干預的Meta分析指出該模式可有效改善部分糖尿病前期人群出現的臨床癥狀。
1.2 家庭參與式管理 家庭參與式管理模式是在接受常規健康教育管理基礎上,由社區醫護人員聯合患者家庭成員進行管理,建立家庭參與式支持小組[19],患者與家屬共同參與知識教育,協同完成制定的方案。研究表明干預后空腹血糖、餐后2 h血糖和糖化血紅蛋白下降明顯[20]。崔納等[21]對家屬進行5個月健康教育培訓,由家屬進行血糖監測和飲食運動的監督,結果顯示患者糖代謝指標改善效果明顯。
1.3 社區單位型管理模式
1.3.1 社區型自我管理小組 國內該模式是通過社區門診篩選出符合糖尿病前期診斷標準的人群并分為不同小組,小組內成員接受組內糖尿病知識宣傳教育[22]。張菊兵[23]在社區成立自我管理小組試驗組,結果顯示干預后試驗組患者各項血糖指標值明顯低于對照組,組內患者自我管理能力總分達標率高達57.1%,相較干預前20%的達標率,患者健康意識與自我管理能力明顯提高[24]。侯秀麗等[25]對糖尿病患者進行為期1年的小組管理干預發現,干預后的患者體質指數、腰圍、空腹血糖和糖化血紅蛋白水平下降幅度均大于對照組。
1.3.2 協同護理 協同護理模式是由社區醫護人員與患者主動交流,包括定期電話隨訪、健康知識講座、健康咨詢與評估、血糖監測,對患者進行針對性指導。俞方等[26]對80例糖尿病前期人群進行為期1年的協同護理干預,結果顯示各項指標正常值人群轉歸率達65%,2.5%進展為糖尿病。當前國內協同護理的研究者在整體護理的基礎上,對干預組進行“醫護患”一體化護理,通過團隊方式對患者采取健康知識教育、心理指導、飲食調理等進行干預(表1),有效提高了患者的自理能力和生活質量[27-29]。

表1 國內協同護理研究干預情況描述Table 1 Research on the management of prediabetes using collaborative care in China
1.3.3 健康跟蹤管理 健康跟蹤管理是專業人員(如糖尿病專職指導人員、醫師、護師、健康管理師)根據不同人特點制定的科學專業的管理模式,形式上分工明確,根據患者的個人情況制定合適方案,促進患者轉變健康理念,改變生活方式。張小紅等[30]研究發現,干預后患者空腹血糖、餐后2 h血糖和糖化血紅蛋白水平明顯降低,糖尿病知識掌握率高達92%。徐靜等[31]研究發現干預后糖尿病前期人群的總膽固醇、三酰甘油及糖代謝指標與管理前比較,差異有統計學意義。
2 新形式糖尿病前期人群健康管理方式
2.1 中醫“治未病”結合健康管理 中醫“治未病”思想充分體現了健康管理理念,提倡“預防為主”的理念,強調重視疾病的早期診斷與治療,從而達到“治未病”的目的,為健康管理提供了應用支撐。糖尿病,中醫謂之“消渴”,在糖尿病前期階段進行防治屬于中醫“治未病”范疇。王秀蓉[32]采用中藥降糖貼貼敷治療糖尿病前期人群1年后,有效率為53.6%,對照組(未用中藥降糖貼貼敷治療者)有效率僅為26.3%。黃波鈴等[33]研究發現中藥穴位敷貼法結合健康管理干預后,干預組的IGT患者空腹血糖及餐后2 h血糖指標均低于對照組。中醫調理有中草藥、茶飲、針灸、穴位貼敷、耳穴刺激、太極、八段錦等方式,黃文強等[34]對糖尿病前期人群進行12個月中醫藥綜合干預后,其糖代謝指標與脂代謝指標下降明顯,糖化血紅蛋白水平也明顯降低。
2.2 新技術聯合運用
2.2.1 微信干預 王靜等[35]通過微信管理平臺將患者端與醫院監護端相連接,患者將自己的基本情況錄入系統由醫生端通過后臺分析制定相應方案,近95%的患者認為方案專業性強,干預效果明顯,約80%的患者認為此方式咨詢便捷、易于接受。陳愛和[36]將微信運用于糖尿病患者出院后的護理中,以組建群聊的方式讓患者與醫師建立交流,進行如何自我管理等知識宣傳,6個月后進行血糖指標的對比發現差異均有統計學意義。
2.2.2 遠程血糖監測與干預 醫療互聯網迅速發展,遠程醫療與監測通過語音通話甚至可以進行疾病的診斷與治療方案的制定[37],“患者-醫院-專家-社會組織”的新型“互聯網+”醫療模式在較發達地區已廣泛應用推廣。王東江等[38]對干預人群進行12個月“一對一”線上生活干預與血糖監測的研究發現,遠程干預組糖尿病發生率為10.8%,低于常規組28.6%的發生率。汪思陽等[39]利用云醫院管理平臺進行遠程醫療管理,督促患者自測血糖,并進行個性化指導,6個月后研究組和對照組糖化血紅蛋白達標率分別為56%和36%。提示這一新型健康指導傳播媒介有助于提高患者對自身健康管理的依從性。
3 國內現有糖尿病前期人群管理方式對比
現有糖尿病前期人群管理的方式主要包括個人管理、家庭參與式管理、社區型管理、中醫“治未病”結合健康管理、健康跟蹤服務、微信干預及遠程血糖監測與干預。研究發現,運用現有的管理方式可使糖尿病前期人群的多項高血糖指標值有所下降(表2),有效降低其轉化為糖尿病的風險,但不同的管理模式又有其各自特點及適宜人群(表3)。將現代管理理念應用于管理模式中,充分調動個體與群體的積極性,通過評價不同個體的健康狀況并采取相應的干預措施,是有效降低慢性非傳染性疾病發生率的關鍵步驟。
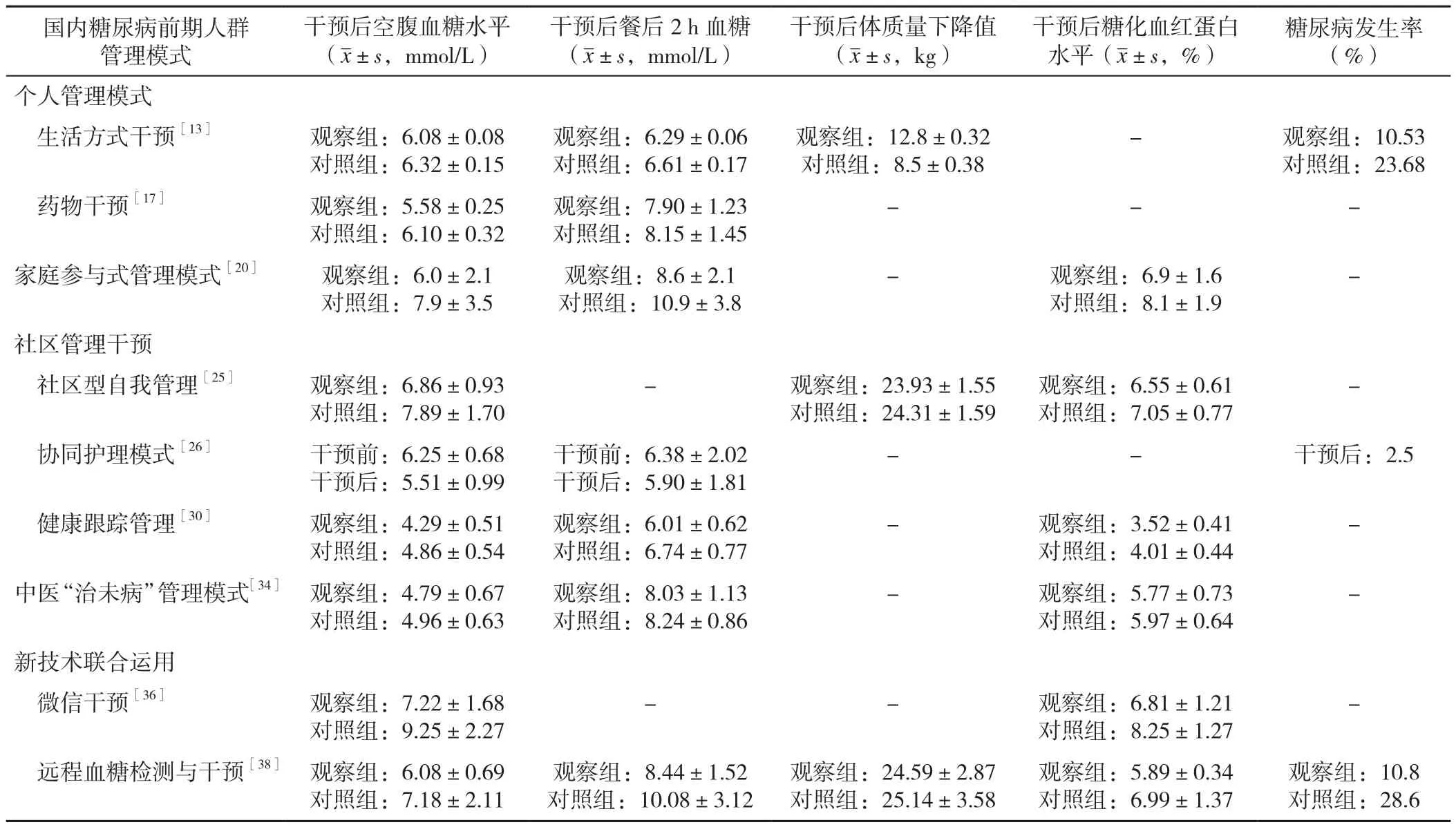
表2 國內糖尿病前期人群管理模式療效分析Table 2 Efficacy analysis of prediabetes management models in China
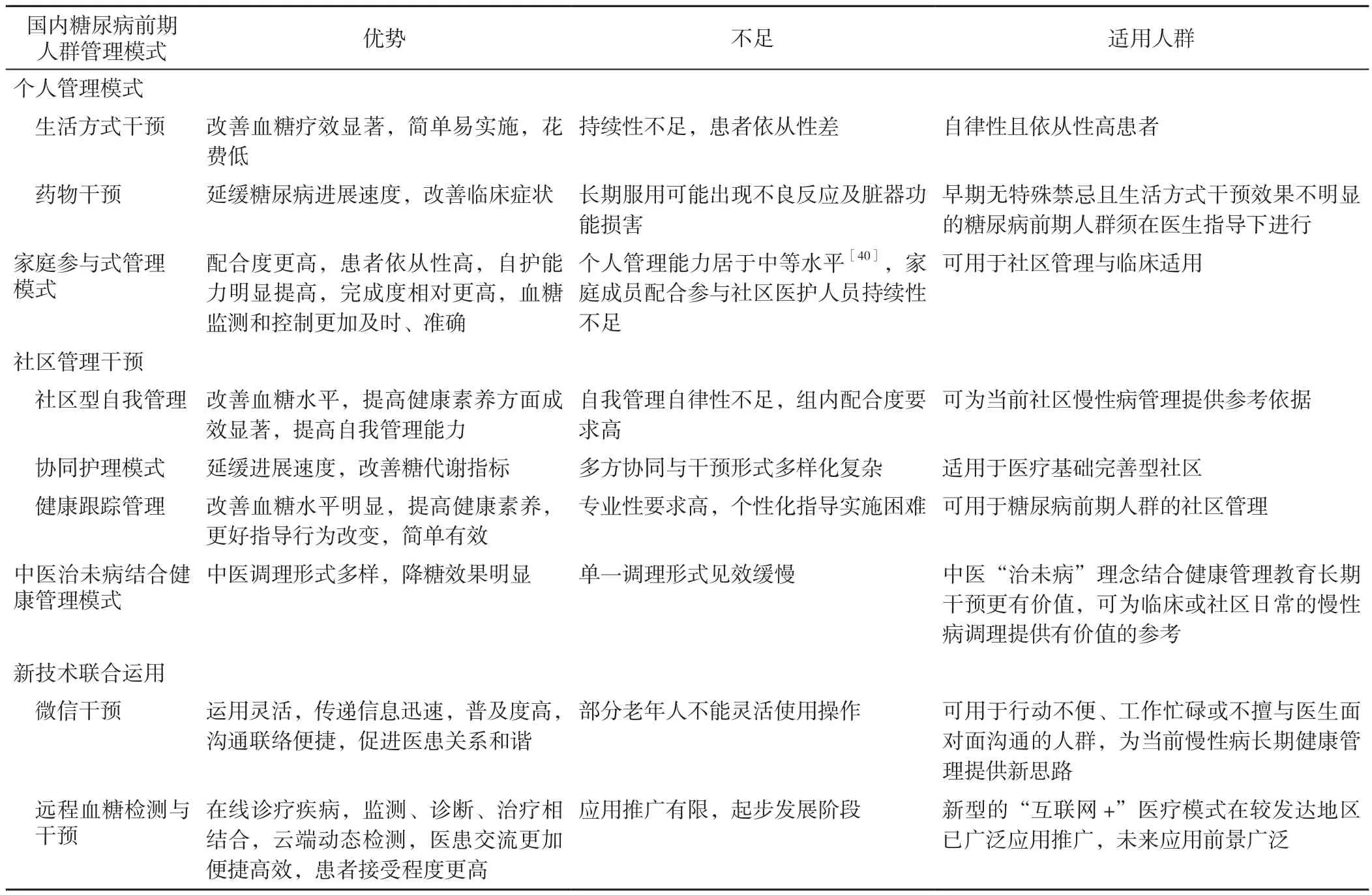
表3 國內糖尿病前期人群管理模式對比Table 3 Comparison of prediabetes management models in China
4 小結與展望
4.1 糖尿病前期的規范化管理——前提條件 可采用當前國際通用的慢性病管理模型——慢性病創新照護框架(ICCC)模型[41],即以政府主導,上級衛生機構參與,社區衛生服務中心為主體,實現政府-社區-家庭一體化。政府層面建立良好的政策環境,建立完整的工作流程規范類文件,對社區衛生系統的基本醫療設備及人才培養加以投入支持,充分發揮社區衛生服務中心醫療團隊的優勢,同時加強督導與綜合管理。社區衛生服務中心對團隊醫生、護士及相關專業人員進行糖尿病前期相關知識培訓,社區在管理過程中的模式可據實際情況采用文中列舉的管理模式。
4.2 糖尿病前期的管理核心——自我管理 慢性病管理依賴于自我管理。社區醫生團隊采用社區管理綜合干預模式,通過健康知識教育講座、定期隨訪、健康體檢、個性化指導,幫助患者樹立健康理念,提高患者依存性與自我監測能力,改變生活方式,減緩疾病發生發展的進程。
4.3 糖尿病前期的管理支持——大數據智能信息平臺 健康管理進入大數據時代,應用于健康干預、線上問診、風險識別、慢性病管理中,具有精細化、周期全、覆蓋廣、反饋快等特點。醫療系統與健康監測一體,將患者信息與各項檢查數據上傳至社區醫療信息平臺,社區醫療團隊建立健康檔案,隨時動態監測并提供個性化指導。智慧醫療“互聯網+醫療”,實現醫院-健康管理公司-患者-衛生服務中心的串聯。
4.4 糖尿病前期的未來健康管理——健康管理師的參與 我國社區衛生服務機構已成為我國管理慢性病發展的第一關口,在社區衛生服務機構中主要依賴于全科醫生團隊和社區衛生技術人員,醫生團隊更側重疾病診斷與治療,相關衛生技術人員真正參與指導健康管理的專業性又受限,在診療與預防中的連接不能有效融合。健康管理師的加入,可以一部分緩解社區醫生團隊的壓力,在管理中起著協調、組織、實施的功能,在糖尿病前期患者的日常管理中依據數字化平臺和信息系統的監測數據信息,可提供更專業性和針對性的健康管理指導,未來更多健康管理師的加入是糖尿病前期人群的福音。
作者貢獻:李茜茜負責文章的構思與設計、文獻/資料整理、論文撰寫;郭清負責文章的可行性分析;邊森森負責文獻/資料收集。
本文無利益沖突。

