圍術期護理對后矢狀入路骶會陰肛門成形術的療效和并發癥影響分析
何凌云 姜玉娥 饒 芬 韋 夏 周凱泳 高聚星
廣東省中山市博愛醫院新生兒科,廣東中山 528403
我國兒童的先天性肛門閉鎖發病率約為2.81∶10 000,患兒以男性較多,普遍認為病因是妊娠第4~8周胎兒成型時尿生殖膈向泄殖腔移位受阻,當前對中高位先天性肛門閉鎖主要采用后矢狀入路骶會陰肛門成形術進行治療。相關的研究均表達了對于手術效果的肯定,但也有一些研究指出該手術會增加患兒發生污便和大便失禁等并發癥的概率,從而對術后恢復效果造成負面影響[1-2]。而為了保障患兒的手術效果,多會給予其相應的護理措施,以便對并發癥進行預防和快速處理,控制和降低并發癥的影響和發生率,縮短患兒的康復時間。圍術期護理由于兼顧患兒術前、術中、術后多個方面,能夠更全面的對患兒進行護理,往往能夠預防可能發生的不良事件,有助于保障患兒術后健康,提高其康復效率[3]。本研究為觀察圍術期護理對矢狀入路骶會陰肛門成形術的護理效果開展研究,取得了滿意的結果,現報道如下。
1 資料與方法
1.1 一般資料
選取中山市博愛醫院新生兒科2015年1月至2019年1月接診的54例中高位先天性肛門閉鎖患兒,以信封法將患兒分為兩組,觀察組(n=27),男14例,女13例,年齡6 h至4 d,平均(1.92±0.45) d,合并有直腸前庭瘺患兒7例,泌尿道瘺3例,直腸陰道瘺4例,未合并其他畸形病癥患兒13例;對照組(n=27),男 15例,女 12例,年齡 4 h至 4 d,平均(2.03±0.38)d,合并有直腸前庭瘺患兒6例,泌尿道瘺4例,直腸陰道瘺3例,未合并其他畸形病癥患兒14例,兩組患兒一般資料比較,差異無統計學意義(P>0.05),具有可比性。
納入標準:①臨床確診為中高位先天性肛門閉鎖者[4-5];②成功完成后矢狀入路骶會陰肛門成形術者;③無先天性心臟病、先天性唇裂等疾病[6]。排除標準:①家屬未簽署研究同意書;②發生黃疸、新生兒肺炎等疾病;③有胃腸功能障礙者[7]。本研究經院內醫學倫理委員會審查,符合倫理學標準。
1.2 方法
本研究中對照組患兒僅接受常規的手術室護理(保暖、體位保持、肌肉按摩等)和術后觀察(由責任護士針對性給予肛門皮膚護理、擴肛護理、并發癥觀察等),在患兒出院前,責任護士就延續性康復護理措施和注意事項對家屬進行培訓,院內護理時長為3周,并持續回訪6個月。
觀察組患兒則接受圍術期護理,術前護理分為對家屬的心理護理和對患兒術前準備,其中對家屬的心理護理主要是告知其本次手術方式、效果、優缺點、本院實施成功率等;對于新生患兒執行的術前準備措施有以下幾項。
①新生兒多體質較差,娩出時間較短,對于營養的需求極為旺盛,且患兒術前需要持續胃腸減壓,因此需要注意及時為其補充營養物質,需要行PICC穿刺術以持續補液供給營養物質。
②患兒娩出后中樞神經尚未發育完全,對外界溫度極為敏感,容易失溫,因此在娩出后需要盡快將其放入保溫箱,另外新生患兒娩出時,其與羊水、胎膜、胎脂等接觸,因此需要及時對其進行清洗,清污,保持皮膚的干濕適當。
術后監護病房監護,麻醉清醒后及時拔除氣管導管撤離呼吸機,床邊備齊搶救用物,使用鎮痛泵以減輕術后疼痛,協助患兒取俯臥位,并將其會陰部墊高,患兒每次便后用0.5%碘伏稀釋液清洗,保持會陰部、肛周皮膚干燥,對于清污效果不佳者可執行肛門氧療法。
由于新生兒無自制力,因此需要為其采用蛙式外展位固定法固定,注意固定的松緊度應適宜,并定期松開,必要時對患兒固定部位進行肌肉按摩。留置的相關導管(胃管、肛管、留置尿管、靜脈港)均需要有效固并定時檢測,防止因患兒躁動導致導管脫落,敷料需要采用溫和材料,避免患兒皮膚過敏,留置導尿管拔除后持續監測患兒自主排尿情況以及是否有尿滯留。
為促進創口盡快愈合,增加患兒自身的抵抗力,營養補充可采用經PICC輸注和母乳(嬰兒配方奶粉)喂養同時進行,輸注液體為血漿、氨基酸、清蛋白、維生素等,以此來改善患兒機體的營養狀況,術后第2~3天開始,先用生理鹽水1~5 ml Q2~Q3 h口飼或試喂,觀察患兒有無嘔吐及腹脹,2~3 d均未出現,則可改母乳或配奶喂養,并逐漸過渡到全腸道喂養。
自術后第2周開始,由醫護人員指導家屬對患兒進行手指捏肛法培訓,根據患兒的耐受度逐漸延長擴肛運動時間,并應用肛探針逐步擴張患兒肛門,在院期間醫護人員為家屬做示范教學并對其進行考核,離院后醫護人員定期隨訪,并持續回訪不少于6個月。
1.3 觀察指標及評價標準
觀察患兒的創口恢復時間、肛管拔除時間、正常排便時間和并發癥發生率(術后發生污便、失禁、肛門狹窄、術后吻合口狹窄的例數),由責任護士統計實際情況,并比較患兒出院時和隨訪結束時的體重、身長情況,以此來分析圍術期護理對后矢狀入路骶會陰肛門成形術的療效、并發癥以及預后影響。
1.4 統計學方法
采用統計學軟件SPSS 22.0進行數據的統計分析,計量資料以()表示,采用t檢驗,計數資料以[n(%)]表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患兒術后創口恢復時間指標比較
觀察組術后創口恢復時間、肛管拔除時間、正常排便時間短于對照組,差異有統計學意義(P< 0.05),見表 1。
表1 兩組患兒術后創口恢復時間指標比較()
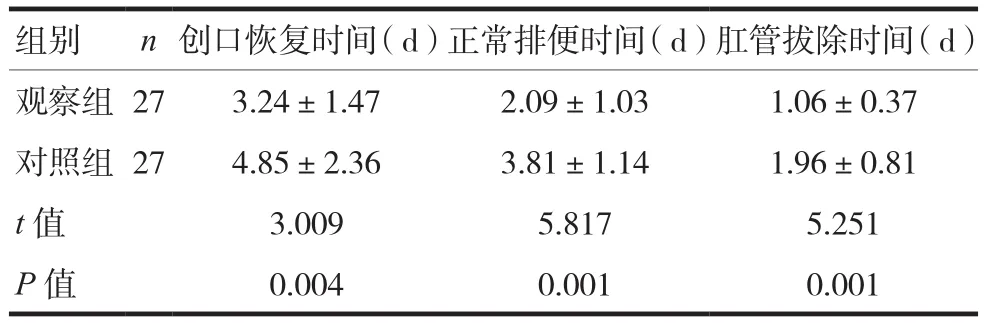
表1 兩組患兒術后創口恢復時間指標比較()
組別 n創口恢復時間(d)正常排便時間(d)肛管拔除時間(d)觀察組 27 3.24±1.47 2.09±1.03 1.06±0.37對照組 27 4.85±2.36 3.81±1.14 1.96±0.81 t值 3.009 5.817 5.251 P值 0.004 0.001 0.001
2.2 兩組患兒術后并發癥發生率比較
觀察組術后并發癥總發生率明顯低于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組患兒術后并發癥發生率比較[%(n/n)]
2.3 兩組患兒出院時和隨訪結束時的體重、身長情況比較
兩組出院前、隨訪結束時體重、身長組間比較,差異無統計學意義(P>0.05),兩組隨訪結束時體重、身長明顯高于出院前,差異有統計學意義(P< 0.05),見表 3。
表3 兩組患兒出院時和隨訪結束時的體重、身長情況比較()

表3 兩組患兒出院時和隨訪結束時的體重、身長情況比較()
組別 n 體重(kg)身長(cm)出院前 隨訪結束 t值 P值 出院前 隨訪結束 t值 P值觀察組 27 3.51±1.51 8.41±2.51 8.692 0.001 51.22±5.32 66.51±6.32 9.617 0.001對照組 27 3.43±1.63 7.64±1.93 8.660 0.001 50.96±5.44 65.02±4.31 10.526 0.001 t值 0.187 1.264 0.178 1.012 P值 0.852 0.212 0.860 0.316
3 討論
先天性肛門閉鎖是一種較為罕見的新生兒消化道畸形病癥,臨床表現為肛門、肛管、直腸下端閉鎖并被皮膚覆蓋,少部分患兒肛門部位有色素沉淀的小凹和放射褶皺,被刺激后還有肌縮反應,先天性肛門閉鎖多與直腸前庭瘺等畸形疾病共同發生,發病患兒無胎糞,分娩后短期便會因腹脹發生胃腸梗阻,嚴重時威脅生命安全[9-10]。
本研究中,對照組患兒僅接受常規的手術室護理和術后觀察,醫護人員與家屬就患兒的手術效果和恢復情況進行每日交流。觀察組患兒接受圍術期護理,術前醫護人員對家屬的心理護理是為了使其了解病癥,減輕心理負擔,增強對患兒愈后的信心,更好的配合醫護人員進行患兒的術前準備工作[11];經PICC輸注營養物質,結合合理的喂養指導,能夠幫助患兒減輕胃腸道壓力,做保溫措施和衛生護理,能避免患兒被誘發感染、肺炎等疾病。術前腸道準備、抗生素應用和基礎檢測則是為了確定患兒是否能接受手術,確定患兒能夠以最佳狀態接受手術[12-13]。
術后護理則是圍術期護理的重點,新生兒自身免疫能力低,且無自理能力,護理措施效果不佳會直接對手術效果造成負面影響,且此階段患兒家屬出于對患兒治療效果的擔心,情緒通常較為激動,易引發醫患糾紛,因此術后護理重點是做好患兒的并發癥預防,促進創口盡快愈合,加強營養攝入,促使肛周功能恢復。另外還需要疏解患兒家屬的負面情緒,做好患兒的體位保護、創口清理清潔,由于患兒此時自制能力極差,以蛙式外展位固定法將患兒四肢進行固定,避免其因意外發生導管脫落和創口撕裂[14],增強營養物質的攝入有助于創口盡快愈合和其自身抵抗力的提升,并為機體發育提供急需營養。肛周功能鍛煉是提升手術效果的重要影響因素,能改善肛周局部血液循環,增加康復效率,縮短康復時間,有利于患兒盡早恢復肛門功能[12,15-16]。
本研究結果顯示,觀察組術后創口恢復時間、肛管拔除時間、正常排便時間短于對照組,術后并發癥總發生率明顯低于對照組,提示與觀察組圍術期患兒受到更優質和全面的護理有密切聯系;兩組隨訪結束時體重、身長明顯高于出院前,但組間比較出院前、隨訪結束時體重、身長顯示差異無統計學意義,表明這種圍術期護理對此類患兒的身長發育具有一定的影響,但推測由于患兒處于高速發育狀態,自身發育速度較快,因此對于影響并不顯著,但還需要進一步的深入研究[17]。
綜上所述,圍術期護理能夠有效的提升患兒后矢狀入路骶會陰肛門成形術術后的康復效率,降低手術并發癥率,提高手術成功率,具有較高的應用價值。

