取卵術中采用雙腔取卵針對不孕患者體外受精-胚胎移植妊娠結局的影響
閆雪
天津和睦家醫院生殖中心 (天津 300221)
體外受精-胚胎移植(in vitro fertilization and embryo transfer,IVF-ET)是重要的人工輔助生殖技術,已成為解決生育障礙最有效、直接的方法之一[1]。取卵是IVF-ET中的重要步驟,既往主要使用單腔取卵針進行取卵操作,存在獲卵數少、受精卵數少及優質胚胎數少等不足[2]。而雙腔取卵針具備獨特的針尖結構,能夠在取卵過程中實時沖洗卵泡腔,利于提升獲卵數量。有研究表明,取卵術中單腔取卵針改雙腔取卵針操作對卵巢環境較差的患者也能保證較好的獲卵率[3]。基于此,本研究旨在探討取卵術中改用雙腔針對不孕患者IVF-ET妊娠結局的影響,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2017年10月至2020年1月天津和睦家醫院收治的90例不孕患者的臨床資料,根據取卵方式不同分為對照組與試驗組,各45例。對照組年齡25~37歲,平均(32.27±2.98)歲;體質量指數(body mass index,BMI)19~27 kg/m2,平均(22.03±2.16)kg/m2;不育年限1~8年,平均(3.44±1.98)年。試驗組年齡24~39歲,平均(33.51±3.43)歲;BMI 19~28 kg/m2,平均(22.78±2.41)kg/m2;不育年限1~9年,平均(3.33±2.46)年。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準。 納入標準:與伴侶同居1年以上,有正常性生活,未采取避孕措施但未妊娠;臨床資料完整。排除標準:近1個月內實施激素治療;合并心臟、肝臟、腎臟功能障礙;有明確影響胚胎著床的子宮因素,患有糖尿病等內分泌疾病未糾正;合并免疫功能障礙;近1周內服用影響卵巢功能的藥物;存在輔助生殖技術及妊娠禁忌證。
1.2 方法
術前,通過超聲檢測卵泡發育情況,經陰道超聲(日本ALOKA公司生產的Prosound-SSD-3500彩色超聲診斷設備)顯示有3個≥17 mm或2個≥18 mm的卵泡時,皮下注射0.25 mg重組人絨促性素注射液(艾澤)(Merck Serono S.p.A,國藥準字S20130091,規格 250 μg︰0.5 ml),以促進卵子的最后成熟,注射重組人絨促性素注射液(艾澤)36 h后在陰道超聲引導下利用取卵針進行取卵操作。
取卵操作如下:術前確認成熟卵泡,患者排空膀胱后取截石位,常規外陰消毒、鋪巾,靜脈麻醉后將消毒的陰道探頭放入陰道內,在穹窿部探測卵巢及成熟卵泡,將探頭固定于穿刺部位,使成熟卵泡位于穿刺引導線上,避開膀胱、腸管及血管。
對照組取卵期間一直使用單腔取卵針(美國Cook Medical,型號K-OPSD-1735—B-90,規格17 G針長350 mm,國械注進20192181581),在陰道超聲引導下取卵針經陰道、穹窿刺向卵泡,直至進入卵泡腔內,然后開啟負壓吸引器(美國Cook vacuum pump,型號K-MAR-5200),壓力控制在130~140 mmHg(1 mmHg=0.133 kPa),抽吸卵泡液,直至卵泡塌陷,一個卵泡的卵泡液抽盡后可再穿刺臨近較大的卵泡取卵。
試驗組術中使用雙腔取卵針(美國Cook Medical,型號K-OPSD-1735—B-L,規格17 G針長350 mm,國械注進20142186116),每個卵泡用卵泡培養液沖洗2~5次,以便獲得更多的卵子,避免丟失現象,其他操作同對照組。
取卵結束后,醫師將取卵針退至體外,常規陰道B超掃查盆腔,若有盆腔內出血及血腫情況需及時進行處理,取卵當天進行IVF操作、胚胎培養,根據胚胎發育情況在取卵后第3天或第5天在腹部超聲引導下進行胚胎移植操作;解凍移植周期根據患者情況選用自然周期、促排卵周期或人工周期;移植后9~11 d測定血清人絨毛膜促性腺激素(human chorionic gonadotropin,HCG)水平,陽性者于3周后進行超聲檢查,以超聲見到宮腔內妊娠囊確定為臨床妊娠,并由專業人員對妊娠患者進行隨訪,直至妊娠結束。
1.3 評價指標
(1)取卵質量:分別統計兩組獲卵數、受精卵數及優質胚胎數(卵裂球大小均勻、外形規整,折光正常,透明帶完整,沒有碎片或碎片量少于10%為優質胚胎)。(2)累積妊娠率:單個取卵周期內獲得臨床妊娠人數/取卵周期數×100%。(3)并發癥發生率:統計并比較兩組取卵術后陰道出血、腹痛腹脹及卵巢過度刺激綜合征等并發癥發生情況。
1.4 統計學處理
2 結果
2.1 取卵質量
試驗組獲卵數、受精卵數及優質胚胎數均高于對照組,差異均有統計學意義(P<0.05),見表1。
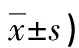
表1 兩組取卵質量比較(個,
2.2 累積妊娠率
試驗組累積妊娠率為68.89%(31/45),低于對照組的46.67%(21/45),差異有統計學意義(χ2=4.555,P=0.033)。
2.3 并發癥發生率
取卵術后,兩組并發癥發生率比較,差異無統計學意義(P>0.05),見表2。

表2 兩組并發癥發生情況比較[例(%)]
3 討論
取卵術是利用取卵針在B超引導下經陰道后穹窿穿刺進入卵巢并刺破卵泡,在負壓作用下抽吸卵泡液,從而獲得卵母細胞[4]。取卵術主要包括單腔取卵針取卵及雙腔取卵針取卵兩種方案,不同的取卵方案下獲卵數不盡相同,會對后期受精卵數、優質胚胎數以及累積妊娠率產生影響。
單腔取卵針為傳統的取卵器械,針管具有超光滑的內壁和外壁,可減少對卵子-卵丘復合體的損傷,便于刺透陰道壁和卵巢皮質后獲得所需卵子,在患者優勢卵泡數較多時取卵的效果較好。但當患者優勢卵泡數<5個,或有較多的未成熟卵泡,或取卵過程中發現取出的卵子數少于超聲下所見的卵子數時,單獨使用單腔取卵針得不到預期的取卵效果,導致獲卵數減少,受精卵數、優質胚胎數及妊娠成功率降低,達不到患者的心理預期。在不增加患者治療風險的情況下,增加單次促排卵周期獲卵數利于提高累積妊娠率及分娩率。雙腔取卵針也是取卵術中常用的取卵器材,不僅具有與單腔取卵針同樣性能的針壁特性,而且有獨特的沖洗腔,可更方便、有效地獲取卵母細胞。本研究結果顯示,試驗組獲卵數、受精卵數及優質胚胎數均較對照組多,試驗組累積妊娠率高于對照組,表明取卵術中采用雙腔取卵針的效果更好。分析其原因為,雙腔取卵針在吸卵腔側壁設有0.3 mm直徑的沖洗腔,在同一個卵泡內可同時進行吸卵與沖卵操作,通過反復沖洗可獲取更多卵子,有效避免了卵子丟失現象;同時,雙腔取卵針還具有增強型回應頭,在B超的引導下可以實時、清晰地觀察取卵操作,能保證取卵操作的精準度,可有效保障卵子質量[5-6]。因此,取卵術中根據患者的實際情況采用雙腔取卵針,可彌補單獨使用單腔取卵針取卵的不足,利于提升獲卵數、受精卵數、優質胚胎數及妊娠成功率。本研究結果還顯示,取卵術后,兩組并發癥發生率比較,差異無統計學意義(P>0.05),表明即使術中使用雙腔取卵針也可保證取卵的安全性。
綜上所述,取卵術中采用雙腔針可提高取卵質量及IVF-ET累積妊娠率,且安全性較高。

