保護性固定口腔治療下低齡兒童心理反應的研究
李健 薛婉婷 劉紅英 董靜 楊志遠 王鴻儒 元旭日
低齡兒童是我們兒童口腔醫師的重要服務對象,因年齡較小無法與其進行言語交流,治療過程中常表現出拒不配合治療[1,2],甚至產生兒童牙科畏懼癥(children’s dental fear,CDF)[3]。CDF是指患兒在口腔診療過程中對治療行為存在焦慮、緊張和恐懼的心理,表現出逃避或拒絕治療的現象[4]。現階段低齡兒童口腔診療常用的方法是保護性固定,雖然也可以用藥物鎮靜和全身麻醉技術代替,但這些技術要求高,價格較貴,還有一定風險,此外這些技術實施等待時間長,家長考慮后仍然選擇保護性固定口腔治療[5]。某些口腔問題在保護性固定下雖然能夠得以解決,卻忽視了這種治療方式對兒童可能造成的心理影響。Chen等[6]認為,不恰當的保護性固定會給患兒帶來心理創傷,嚴重時還可能導致創傷后應激障礙(posttraumatic stress disorder,PTSD)。有關保護性固定口腔治療下兒童的心理反應研究,國內外多研究>4周歲患兒且重點研究患兒的牙科畏懼、焦慮情況,筆者尚未研究低齡兒童保護性固定治療下創傷后應激障礙的報道。本研究對<4周歲兒童保護性固定口腔治療后心理反應做初步調查,探討其心理應激反應變化和畏懼程度,提高人們對保護性固定治療下低齡兒童心理健康的關注。
1 資料與方法
1.1 一般資料 選擇2018年7月至2019年8月在我院兒童口腔科就診60例患兒,男44例,女16例,年齡均<4周歲,平均月齡(40.13±1.4)月。本研究通過倫理學審查,參與調查的患者家屬術前均簽署知情同意書。
1.2 納入與排除標準
1.2.1 納入標準:①監護人知情同意;②患兒年齡<4周歲;③口腔初次就診;④通過說教安撫無效,拒不配合,需保護性固定下治療;⑤無全身系統性疾病。
1.2.2 排除標準:①陪同家長非患兒主要監護人;②對問卷條目不理解;③不能完成問卷填寫;④智力發育異常患兒。
1.3 兒童主觀牙科畏懼水平的評定標準 應用盧佳璇等[7]驗證的改良中文版兒童畏懼表-牙科分量表(children's fear survey schedule-dental subscale,CFSS-DS),具有良好的信度、效度,是研究我國兒童人群牙科焦慮癥有效的自評工具。
1.4 兒童心理應激反應變化的調查 楊燕等[8]研究制作兒童心理應激反應變化的調查問卷。
1.5 方法及觀察指標 (1)治療前、后及2周復診時使用改良中文版CFSS-DS對調查對象進行主觀畏懼焦慮狀態現場調查。改良中文版CFSS-DS的內容有17項,分別是牙醫、其他醫生、打針、讓人檢查你的嘴巴、張大嘴巴、讓不認識的人碰你、有人看你、醫生給你鉆牙、想想醫生鉆牙的場景、醫生鉆牙的聲音、醫生把工具放到你嘴巴里、透不過氣來、去醫院、穿白大衣的人、讓護士姐姐幫你洗洗牙齒、看到拔牙的鉗子、醫生給你拔牙。對應的評價表情類型有非常高興(1分),高興(2分),一般(3分),不高興(4分),非常不高興(5分)。得分越高,表明牙科焦慮程度越高。由調查對象自行選擇各表情類型所對應的畏懼焦慮級別(均在同一位調查員的配合下完成),家長則評估患兒的畏懼焦慮水平后獨立完成量表填寫。(2)治療后(離開醫院)及復診時監護人填寫患兒心理應激反應變化調查問卷,問卷內容有5項,分別是急躁、呆滯、睡眠失調與畏懼夜晚、行為發展退化、粘人。調查問卷中出現任意一種或一種以上就說明患兒出現PTSD。(3)調查60例兒童治療前和復診時刷牙及使用牙線情況。

2 結果
2.1 畏懼水平變化 60例兒童治療前、后及復診時CFSS-DS改良中文版量表得分分別為(45.77±14.65)分,(73.38±9.49)分,(68.12±13.60)分。治療后量表得分較治療前明顯上升(t=21.41,P<0.01),復診前得分較治療前也明顯上升(t=14.74,P<0.001),較治療后明顯下降(t=6.83,P<0.01)。見表1。
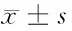
表1 患兒改良中文版CFSS-DS評分比較 n=60,分,
2.2 心理應激反應 治療后出現PTSD癥狀22例,復診前有19例,以出現PTSD癥狀為因變量Y(無PTSD癥狀時,Y記為0;有PTSD癥狀時,Y記為1),自變量為畏懼水平。治療后畏懼水平對心理應激反應無統計學意義(P>0.05),復診前畏懼水平對心理應激反應有統計學意義(P<0.05)。最終將復診前畏懼水平這一因素引入模型中,OR=1.220,95%可信區間為1.081~1.376。見表2。
2.3 刷牙及使用牙線 60例兒童治療前和復診時刷牙及使用牙線情況顯示,與治療前比較,復診前兒童沒有不刷牙的情況發生,自己刷的比例明顯減低,家長幫忙刷的比例明顯升高,大部分兒童開始使用牙線,刷牙時間也明顯增加,差異有統計學意義(P<0.05)。見表3。

表3 患兒治療前和復診時刷牙及使用牙線情況 例(%)
3 討論
全球范圍內,3%~21%的兒童患有牙科焦慮癥,其中大約12%的人有嚴重的恐懼和回避行為[9]。1~3歲年齡段是兒童思維發展最低階段,其行為和調節能力都很差,自我意識也剛開始形成,對周圍環境的敏感性較高[10],患兒到醫院就診時,常對陌生的醫院環境、穿白大衣的醫護人員以及會產生疼痛的銳利器械、牙鉆工作時產生的聲音和水等產生恐懼心理[11]。對于拒絕配合的低齡兒童,往往需要在保護性固定下才能完成治療。
本研究顯示,60例低齡兒童治療后CFSS-DS量表得分較治療前明顯上升(t=21.41,P<0.01),說明治療后患兒的畏懼水平大幅上升;復診時CFSS-DS量表得分較治療前明顯上升(t=14.74,P<0.01),表示保護性固定治療不僅在短時間內增加患兒對牙科治療的恐懼,有可能伴隨幼兒的生長發育持續存在并在近期的復診及今后的口腔治療中延續牙科治療的恐懼;復診時CFSS-DS量表得分較治療后有所下降(t=6.83,P<0.01),表明遠離保護性固定治療環境或許可以緩解恐懼。
保護性固定通過束縛帶與固定板固定兒童患者,兒童的身體受到約束,同時由于患兒拒絕張嘴,使用這項技術治療時口內還要放開口器,不僅使患兒產生一系列心理和行為上的不良反應,嚴重時可能導致創傷后應激障礙(PTSD)。創傷后應激障礙是指突發性、威脅性或災難性生活事件導致個體延退出現和長期持續存在的精神障礙[12]。兒童由于大腦語言表達、詞匯等功能發育尚不成熟等因素的限制,其PTSD的癥狀表現反應往往與成人不同,兒童常無法敘述清噩夢的內容,時常從噩夢中驚醒、在夢中尖叫,也可主訴頭痛、胃腸不適等軀體癥狀[13]。對于低齡兒童來說,PTSD的癥狀具體表現為急躁、呆滯、睡眠失調與畏懼夜晚、行為發展退化、粘人等[8]。本研究60名低齡兒童最小年齡為2周歲8個月,最大年齡為3周歲11個月。2~3周歲(不包括3周歲)患兒18例,3~4周歲(不包括4周歲)患兒42例。束縛治療后出現PTSD癥狀患兒共22例,占36.67%,發病人數已經>1/3;復診前仍有PTSD癥狀的患兒共19例,占86.36%,說明保護性固定治療對患兒心理造成的負面作用在大部分發病患兒中有長遠的影響。患兒出現PTSD癥狀的最小年齡為2周歲8個月,最大年齡為3周歲10個月。2~3周歲患兒出現PTSD癥狀的人數為6例,占27.27%,占同年齡段人數的33.33%;3~4周歲患兒出現PTSD癥狀的人數為16例,占72.73%,占同年齡段人數38.10%,可以看出發病率隨著年齡增長呈上升趨勢。以出現PTSD癥狀為因變量,畏懼水平為自變量,治療后畏懼水平對心理應激反應差異無統計學意義(P>0.05),復診前畏懼水平對心理應激反應差異有統計學意義(P<0.05),說明保護性固定治療可導致低齡兒童產生創傷后應激障礙。復診治療后我們對部分出現創傷后應激障礙的患兒進行了回訪,發現有些患兒PTSD癥狀持續存在。持續的應激狀態會對人的身心健康產生有害的影響,3~4周歲的低齡兒童自我意識相對完善但并不成熟,對外界事物的感知更為敏感,此時是其社會心理發育最為迅速的時期,該年齡階段的心理創傷將直接影響幼兒的身心發育。
本研究顯示,60例低齡兒童治療前不刷牙的人數有26例,占43.33%;自己刷牙的有31例,占51.67%;家長幫助刷牙有3例,占5.00%;所有兒童都不使用牙線;所有刷牙的兒童刷牙時間均<1 min。復診時自己刷牙15例,占25.00%;家長幫助刷牙45例,占75.00%;刷牙時使用牙線46例,占76.67%;刷牙時間>3 min的有37例,占61.67%;2 min<刷牙時間<3 min的16例,占26.67%;1 min<刷牙時間<2 min的7例,占11.67%。說明通過保護性固定治療,家長看到了患兒的畏懼反應,提高了家長對孩子口腔健康的重視,學習養成良好的刷牙、使用牙線的口腔衛生習慣。
保護性固定治療對患兒造成的心理創傷體現在行為、生長發育、感知意識等各個方面,迫切地需要社會的廣泛關注并采取積極的應對措施,盡量減少這項技術在兒童口腔治療中的應用,探尋先進的技術來解決低齡兒童的牙科焦慮和恐懼。
對于那些采取了有效局部麻醉,通過非藥物行為管理手段仍不能很好適應牙科治療的患兒,醫師還必須進一步地控制焦慮和疼痛,尤其是焦慮。不同深度的鎮靜可以相對地減少患兒的焦慮,并提高患兒疼痛的閾值,全身麻醉是從根本上消除焦慮和疼痛反應。兒童牙科全身麻醉方法,主要是借助麻醉藥物的誘導作用,促使患兒快速進入無意識的狀態中,并且在密切監視下完成牙齒相的關治療工作[14]。患兒在無意識的狀態下完成治療,再加上全身麻醉藥物的鎮痛、部分遺忘、抗焦慮作用十分明顯,可以使患兒在短時間內忘卻焦慮、緊張及疼痛等不適感,提高患兒的治療依從性和配合能力[15]。但全身麻醉在我國應用較為有限,主要障礙包括家長對全身麻醉的接受程度低,全身麻醉的輪候時間長等[5]。
此外,各種口腔治療的新技術高速發展,這些方法以止痛為目的,可減輕患兒治療中的不適,提高治療效率。胡靜等[16]研究顯示在乳牙治療中使用Carisolv化學法去齲不僅可以減輕患兒的疼痛不適,而且能夠達到與常規機械去齲法相同的臨床治療效果,值得在乳牙的臨床上廣泛推廣。
保護性固定屬于兒童口腔科就診兒童非藥物行為管理方法的一種,應該在治療前明確告知患兒絕不是懲罰措施,要重視與患兒語言的交流,最好用兒童語言,同時治療中及治療后安撫患兒情緒。這些都有助于患兒對牙科治療形成積極、正確的認識,或許對降低患兒的畏懼水平有所幫助。
保護性固定工具的改進在一定程度上或許可以改善對患兒心理造成的不良影響,江蘇省徐州市口腔醫院[17]重新設計非合作兒童口腔治療束縛床,嘗試通過卡通外觀及紅外線語音提示器進行有效的行為管理,讓患兒減輕心理恐懼感,進而共同努力配合治療。該束縛床已成為徐州市口腔醫院兒童口腔科4歲以下非合作患兒保護性固定治療的良好輔助工具,是否可以降低患兒的畏懼水平尚未研究。
隨著醫學模式的轉變,對低齡兒童的心理治療或心理干預不再僅僅是兒童心理學家和兒童精神病學家的工作,而應該貫穿于疾病的診治過程中。由于心理因素在兒科疾病的治療、康復中的重要性和普遍性越來越明顯,要求兒科工作者在疾病的治療中重視各種心理因素,學習兒童心理學的基本原理,掌握臨床心理治療和心理護理的基本方法。維護低齡兒童心理健康應從根源上降低治療對幼兒的傷害,要提高保護性固定口腔治療下低齡兒童心理健康的關注,同時應該盡可能減少使用這項技術。
保護性固定口腔治療下低齡兒童心理反應強烈,一定程度上加重患兒的牙科畏懼程度,甚至會導致患兒產生創傷后應激障礙。

