醫患共同決策在ICU危重患者診療中的應用研究
□ 黃凡 HUANG Fan 虞瑜 YU Yu 葉慧謙 YE Hui-qian 陳雙節 CHEN Shuang-jie
重癥加強護理病房(intensive care unit,ICU)是三甲綜合醫院救治危重患者的特殊單元,屬于醫院的重要科室[1]。ICU所接收的患者均為危急重癥者,且多數伴有不同程度的呼吸、代謝功能障礙,各項生命指標不穩定,需連續進行搶救、治療和生命指征監控,存在較大風險[2]。由于ICU患者病情復雜、反復,加之各項救治費用昂貴,極易導致醫患雙方對疾病、救治方法存在認知差異,一旦溝通不到位,容易誘發醫患沖突,影響患者救治效果。傳統的醫患溝通模式單一,患者及家屬的參與程度不高,導致醫患之間缺少基本的溝通和信任,難以達到預期溝通效果[3]。醫患共同決策是一種新型的醫療決策模式,通過醫患雙方充分溝通、平等協作,確保醫患雙方對疾病診治、術后康復等相關信息達成共識,共同制定患者診療決策[4]。本研究就醫患共同決策在某三甲醫院ICU危重患者診治中的應用進行分析,旨在建立和諧醫患關系,改進患者診治效果。
資料與方法
1.一般資料。選擇2019年7月至2020年7月入住我院ICU的患者家屬138人作為研究對象,依據隨機數表法分為對照組和研究組,每組各69例。對照組男37例,女32例,年齡25~71歲,平均年齡47.23±6.08歲;受教育程度:中專及以下學歷31例;大專學歷16例,本科及以上學歷22例;研究組男35例,女34例,年齡23~72歲,平均年齡48.45±5.07歲;受教育程度:中專學歷29例;大專學歷15例,本科學歷25例。納入標準:(1) ICU重癥監護室患者直系家屬;(2)患者APACHE-II評分>12分;(3)患者家屬自愿參加本研究,簽署知情同意書。排除標準:(1)合并認知、語言功能障礙,難以進行正常醫患溝通的患者家屬;(2)不配合本研究,中途主動退出者;(3)合并精神障礙性綜合征的患者家屬。兩組患者家屬的基本資料差異無統計學意義(p>0.05),具有可比性。本研究經本院醫學倫理委員會審核批準,符合相關要求。
2.方法
2.1 對照組采用常規醫患溝通模式,醫護人員針對患者需求、病情、接受程度等,對其家屬進行常規的溝通和口頭宣教。
2.2 研究組開展基于醫患共同決策的新型醫患溝通模式,措施如下:(1)組建醫患溝通團隊。醫患溝通團隊由1名主治醫師(組長)、1名主管護師(副組長)、8名資深護士組成,由副組長統一協調安排各種護理計劃、考核及理論培訓,并定期對組員進行考核,由組長制定相關護理組織管理計劃,并監督醫患溝通計劃實施進程。(2)強化醫患共同決策模式的落實。通過授課、情景化模擬演練、觀看視頻等多種方式進行醫護共同決策團隊培訓教育,邀請專家對團隊人員進行培訓、指導,使組員遵循護理工作流程、了解并掌握溝通模式及技巧、解決目前溝通中存在的問題,將實際工作與培訓內容有機結合。重點進行相關醫患溝通技法的學習,讓醫護管理團隊引導患者家屬準確把握共同決策的重心,方便患者家屬理解ICU各種臨床決策的利弊,提升醫護溝通能力和效果。在共同決策模式實施過程中運用視頻、角色扮演、PPT、微信小程序等技術手段為ICU患者及家屬提供搶救和護理相關信息,通過健康教育為患者及家屬提供共同決策支持。(3)建立全面溝通意識。通過多元化培訓、教育形式告知醫護管理團隊,共同決策絕非同情,核心是以患者為中心,在醫患溝通方案實施過程中,加深醫患之間相互理解,利于建立良好的醫患關系。在患者入ICU急救治療期間,要求醫護人員重視與患者及家屬的面對面溝通,通過通俗易懂的語言取得患者家屬信任,以非正式溝通為主,以構建醫患間朋友式平等交流模式。針對部分患者家屬情緒失控、心理壓力過大等,醫護人員須表現出理解、同情,去接近患者及家屬的心理基線,以實現情感認同;(4)共同決策。醫護管理團隊需與患者及家屬深入討論決策相關內容,若患者個人能進行獨立決策,可與醫護管理團隊就具體治療、護理事宜達成一致,即可進行決策;若患者病情危重,可委托直系家屬與醫護管理團隊進行溝通和協商討論,達成一致方可實施決策。
3.觀察指標。比較兩組患者家屬醫患溝通依從性、消極情緒及對醫患溝通滿意度。(1)醫患溝通依從性。通過自制《ICU醫患溝通依從性調查問卷》評估本院醫患溝通實施效果。完全依從:相互尊重、理解和信任,積極主動與ICU醫護人員進行溝通,愿意聽從醫護人員的指導和建議;部分依從:尊重、理解和信任ICU醫護人員的急救方案,但不愿意與ICU醫護人員進行溝通;不依從:不信任、理解ICU醫護人員的急救方案,對醫患溝通表現出強烈的抵觸、抗拒心態,阻擾急救方案的實施[5]。(2)消極、負面情緒。采用焦慮自評量表(Self-Rating Anxiety Scale,SAS)、抑郁自評量表(Self-Rating Depression Scale,SDS)評估ICU危重患者家屬的心理狀態,量表均涉及20項內容,分4級評分法;總評分=各項評分累加×1.25(系數),總評分滿分為100分,評分越高表示ICU危重患者家屬的心理狀態越差[6]。(3)滿意度:采用本院自制《ICU危重患者家屬醫患溝通滿意度調查量表》評估患者家屬對醫患溝通的滿意度,該量表Cronbach'sα系數為0.815,滿分100分,十分滿意:評分≥90分:較滿意:評分80~89分;不滿意:評分≤79分。滿意度=(十分滿意+較滿意)例數/總例數×100%[7]。
4.統計學處理。采用SPSS24.0軟件進行數據處理,計量資料以(x±s)表示,采用t檢驗;計數資料用百分比表示,采用χ2檢驗,p<0.05為差異具有統計學意義。
結果
1.兩組患者家屬醫患溝通依從性的比較。研究組患者家屬醫患溝通的依從率91.31%(63/69)高于對照組的75.36%(52/69),差異有統計學意義(p<0.05)。見表1。
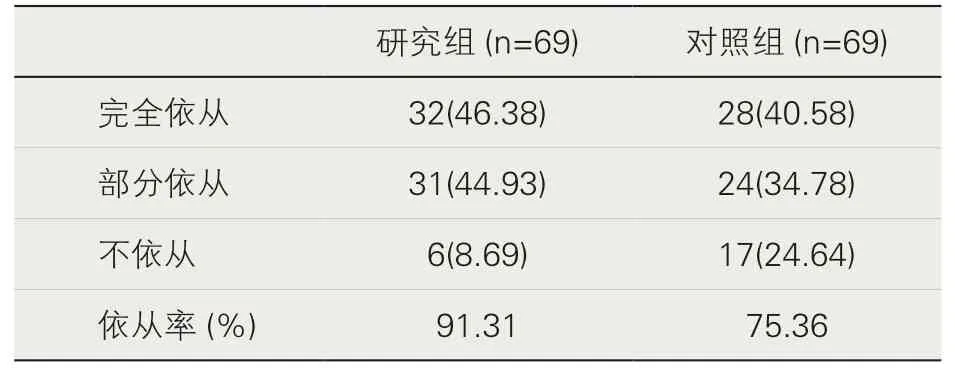
表1 患者家屬醫患溝通依從率[n(%)]
2.兩組患者家屬醫患溝通前后SAS、SDS評分的比較。兩組患者家屬醫患溝通后SAS、SDS評分均降低,且研究組SAS、SDS評分低于對照組,差異均有統計學意義(p<0.05)。見表2。
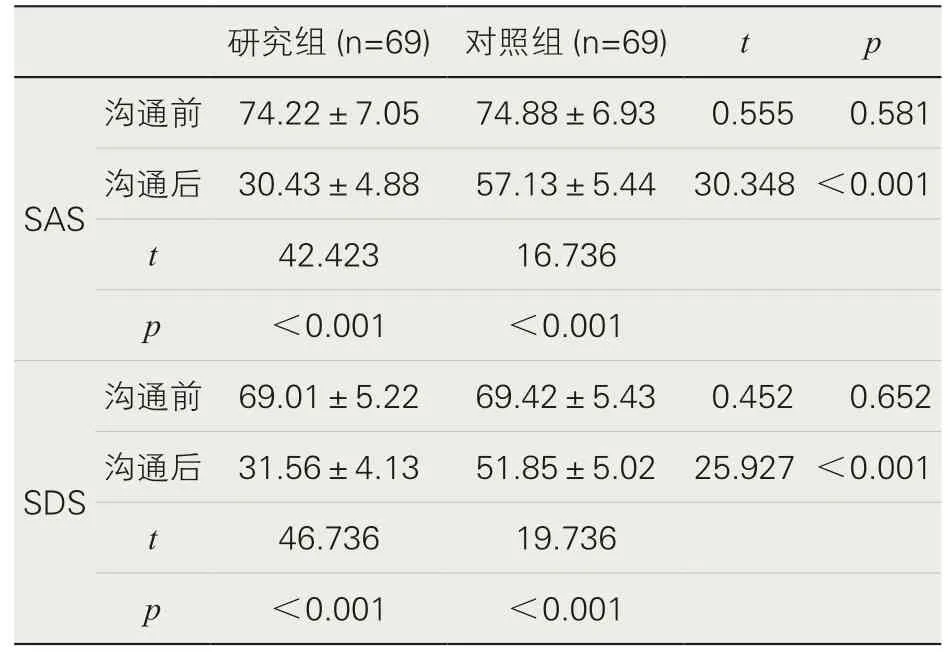
表2 患者家屬醫患溝通前后SAS、SDS評分(分,x±s)
3.兩組患者家屬對醫患溝通滿意度的比較。研究組患者家屬對醫患溝通的滿意度95.65%(66/69)高于對照組的78.26%(54/69),差異有統計學意義(p<0.05)。見表3。
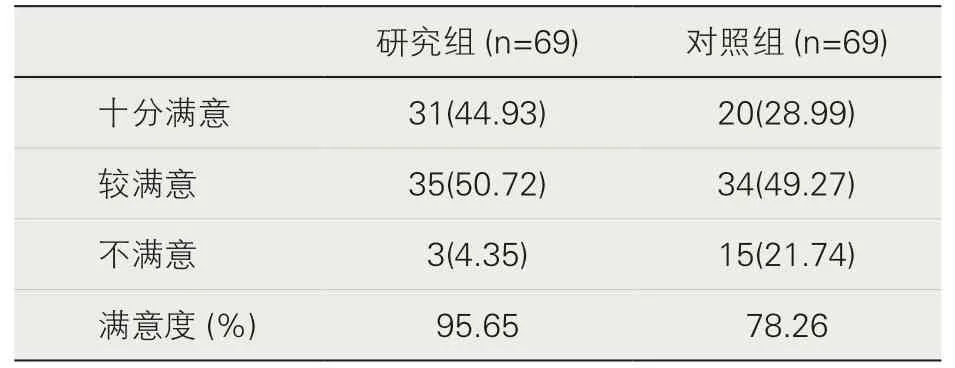
表3 患者家屬對醫患溝通的滿意度[n(%)]
討論
隨著醫患關系的日趨緊張,醫患之間的矛盾也呈現激化趨勢。不和諧的醫患關系已經成為阻礙我國醫療衛生事業健康發展的重要問題。傳統的醫患溝通方式以醫護人員為中心,溝通方式較為單一,不能站在患者、家屬的角度進行有效的宣教和溝通,難以達到預期的醫患溝通效果[8]。與此同時,研究發現,醫患溝通主體不對等也是造成醫患溝通不暢的重要原因。在當前就醫環境中,醫護人員憑借專業知識和能力,牢牢占據醫患溝通主體地位,姿態高高在上;患者及其家屬基本喪失醫患溝通的話語權,受制于專業知識、語言表達能力的不足,在溝通過程中易出現焦慮、急躁情緒,進而激化醫患矛盾,增加引發醫療糾紛的風險。因此,傳統的醫患溝通方式已經越來越難以滿足新時代的醫療管理要求,積極探尋新的醫患溝通模式就顯得尤為關鍵[9]。醫患共同決策是一種新型的醫患溝通模式,已經在ICU中得到廣泛應用。研究發現,醫患共同決策鼓勵ICU醫護人員與患者及其家屬共同參與整個醫療決策過程,在循證醫學證據的支持下,充分實現醫療信息的相互交流和共享,進而有利提高醫患之間的信任度,提高對于醫患溝通的依從性和滿意度[10-11]。
本研究結果顯示,研究組患者家屬醫患溝通的依從率91.31%(63/69)高于對照組的75.36%(52/69);研究組患者家屬對醫患溝通的滿意度95.65%(66/69)高于對照組的78.26%(54/69);說明基于醫患共同決策的新型醫患溝通模式能夠顯著提高ICU危重患者家屬醫患溝通的依從性和滿意度,利于促進和諧醫患關系的建立,進而提高ICU患者康復質量。究其原因發現,基于醫患共同決策的新型醫患溝通模式落實以患者為中心的醫護理念,在醫患溝通過程中,強調醫患之間的雙向交流,通過醫療信息的相互交流和共享,與ICU危重患者及其家屬共同參與整個醫療決策過程,建立理解、信任的良好醫患關系,進而實現醫患雙方雙贏[12];與此同時,在醫患溝通過程中,醫護人員與ICU患者家屬換位思考,充分理解、體諒患者及其家屬的現實處境,實時調整溝通及處理方式,進而明顯提升醫患溝通依從性和滿意度[13]。本研究結果顯示,兩組患者家屬醫患溝通后SAS、SDS評分均降低,且研究組SAS、SDS評分低于對照組;說明基于醫患共同決策的新型醫患溝通模式能夠有效改善ICU危重患者家屬的不良心理狀況,緩解患者家屬在ICU救治過程中的心理壓力,提升醫患溝通質量。這是因為基于醫患共同決策的新型醫患溝通模式通過給予患者及其家屬診療信息充分交流和共享,能夠極大降低患者家屬對于疾病、救治壓力的恐懼和焦慮心理。在醫患溝通過程中,醫護人員主動放低姿態,從容、認真地面對患者及家屬的質疑和問題,并通過通俗易懂的語言進行宣教和溝通,傾聽患者家屬心聲,進而有利縮短其心理應激期[14-15]。
綜上所述,基于醫患共同決策的新型醫患溝通模式能夠有效提高患者家屬的溝通依從性,緩解家屬焦慮、抑郁等負面情緒,降低心理壓力,提高醫患溝通滿意度。

