肌骨超聲結(jié)合神經(jīng)電生理檢查對肘管綜合征術(shù)前的指導(dǎo)意義
王瀚博,劉 瑞,趙建民,吳荷花,王曉磊
(內(nèi)蒙古醫(yī)科大學(xué)附屬醫(yī)院骨科,內(nèi)蒙古 呼和浩特010050)
引言:肘管綜合征(cubital tunnel syndrome,CTS),是一種常見的由于尺神經(jīng)在尺神經(jīng)溝被卡壓導(dǎo)致尺神經(jīng)損傷的一種常見病[1]。肘管綜合征的臨床表現(xiàn)為尺神經(jīng)損傷的癥狀,典型癥狀為環(huán)指尺側(cè)、小指、手背尺側(cè)的疼痛和麻木,甚至影響睡眠,病程較長的患者還會出現(xiàn)手內(nèi)肌的萎縮和肌力減退,嚴(yán)重者出現(xiàn)爪型手畸形,出現(xiàn)嚴(yán)重的功能障礙。肘管綜合征常見的病因有:(1)肘關(guān)節(jié)內(nèi)側(cè)肘管腱膜增厚;(2)肘關(guān)節(jié)創(chuàng)傷及慢性勞損;(3)骨與軟組織的慢性炎癥;(4)肘關(guān)節(jié)的局部占位性病變[2]。這些病因會導(dǎo)致肘管的容積變小,導(dǎo)致尺神經(jīng)受壓,其中以肘管周圍腱膜增厚最為常見,在尺神經(jīng)松解術(shù)中,我們往往可以見到尺神經(jīng)卡壓、水腫、充血、質(zhì)地變硬。神經(jīng)電生理檢測現(xiàn)在是最為廣泛使用的輔助檢查手段,但它是一種功能性的檢測,并不能直觀地了解尺神經(jīng)卡壓的原因以及神經(jīng)內(nèi)部的情況,肌骨超聲檢查以最低的成本觀察到尺神經(jīng)自身及周圍的解剖結(jié)構(gòu)。近年來隨著肌骨超聲的發(fā)展,肘管綜合征的診斷方式也有了變化,本文回顧性的分析肘管綜合征患者的神經(jīng)電生理檢查以及肌骨超聲檢查結(jié)果,以術(shù)中所見尺神經(jīng)情況為診斷金標(biāo)準(zhǔn),利用串聯(lián)試驗,并聯(lián)試驗,探討肌骨超聲與神經(jīng)電生理檢查結(jié)合在肘管綜合征的診斷中的價值。
1 資料與方法
1.1 一般資料
選取2019-06~2020-06于我院就診診斷為肘管綜合征并進行單側(cè)尺神經(jīng)松解術(shù)的患者110例,男60例,女50例,年齡組成為46~60歲(平均年齡53±3.2),排除由于頸椎病、脊髓空洞癥、尺神經(jīng)脫位、神經(jīng)鞘膜瘤、神經(jīng)纖維瘤等疾病導(dǎo)致嚴(yán)重手麻癥狀的患者[3],患者基本資料無統(tǒng)計學(xué)差異(P>0.05)。所有患者在術(shù)前均進行雙上肢神經(jīng)電生理檢查及雙側(cè)肘部肌骨超聲檢查,時間間隔不超過1周,且檢查順序不分先后。
1.2 儀器及方法
1.2.1 肌骨超聲檢查(形態(tài)學(xué))采用LOGIQ E9超聲診斷儀,L8-18i探頭,頻率8-14MHz,L8-18i為我院常規(guī)使用高頻探頭,可清晰顯示尺神經(jīng)。患者取坐位,雙上肢外展,置于檢查床,掌側(cè)向上,在尺骨鷹嘴及肱骨內(nèi)上髁間的尺神經(jīng)溝內(nèi)找到尺神經(jīng)位置,然后在肱骨內(nèi)上髁近端10cm處與遠(yuǎn)端10cm處之間連續(xù)檢查尺神經(jīng),在肘管橫切面可以清晰顯示肱骨內(nèi)上髁及尺骨鷹嘴時,測量尺神經(jīng)橫截面積(cross section area,CSA),縱切面觀察尺神經(jīng)形態(tài)、內(nèi)部回聲及尺神經(jīng)的周圍組織結(jié)構(gòu)。所測尺神經(jīng)橫截面積3次取平均值,測量時超聲探頭應(yīng)垂直于神經(jīng)并保持,盡量給予最小的壓力,避免探頭壓力過分增高致尺神經(jīng)變形,確保圖像質(zhì)量清晰且居于屏幕正中位置。肌骨超聲檢查尺神經(jīng)眾多參數(shù)中尺神經(jīng)的橫截面積(cross section area,CSA)對于診斷肘管綜合征最為重要,可以在尺神經(jīng)的入口及出口測量尺神經(jīng)CSA,若尺神經(jīng)在內(nèi)上髁水平的面積大于0.75cm2[4(]如圖1-a),則可提示尺神經(jīng)被卡壓,有增粗的現(xiàn)象。此外肌骨超聲還可以觀察到尺神經(jīng)周圍的情況及尺神經(jīng)的內(nèi)部回聲,如尺神經(jīng)周圍的囊腫,囊腫的大小,以及是否有假性神經(jīng)瘤等,還可以觀察到觀察內(nèi)部回聲情況還可以反應(yīng)尺神經(jīng)壓迫的嚴(yán)重程度。

圖1 尺神經(jīng)橫截面積增大
1.2.2 神經(jīng)電生理檢查(功能學(xué))使用Keypoint 9031A070神經(jīng)肌電誘發(fā)電位儀,測量尺神經(jīng)穿行肘段時的感覺傳導(dǎo)速度(sensory conduction velocity,SCV),診斷肘管綜合征時觀察肘上,肘下SCV,采用環(huán)形刺激電極刺激點選擇腕部,記錄點選擇小指展肌,距離為5~9cm(7±0.8),測量神經(jīng)傳導(dǎo)速度。尺神經(jīng)肘上—肘下段感覺傳導(dǎo)速度于45~54歲段低限為50m/s,于55~64歲段低限為43m/s,若患者患側(cè)SCV值低于50m/s和43m/s可考慮存在尺神經(jīng)損害,病變在肘部;在尺神經(jīng)損傷的早期,神經(jīng)電生理檢查就可出現(xiàn)異常[5]。
1.2.3 尺神經(jīng)松解術(shù)進入手術(shù)室,行神經(jīng)及神經(jīng)叢阻滯麻醉,麻醉成功后,患者取仰臥位,患側(cè)上肢碘伏消毒,鋪無菌巾。以患側(cè)肱骨內(nèi)髁為中心取肘內(nèi)側(cè)切口,分別切開各層組織,于尺神經(jīng)溝內(nèi)分離尺神經(jīng),切開神經(jīng)外膜松解,探查尺神經(jīng)有無卡壓,稀釋碘伏液沖洗術(shù)區(qū),止血;清點器械紗布對數(shù),無張力縫合切口,置入橡皮條引流條2條,包扎、術(shù)畢。在術(shù)中觀察尺神經(jīng)情況,手術(shù)操作均為我院骨科同組醫(yī)師,手術(shù)切口長度無統(tǒng)計學(xué)差異(P>0.05)。
1.3 觀察指標(biāo)
1.3.1 肌骨超聲觀察指標(biāo)患者健側(cè)與患側(cè)尺神經(jīng)橫截面積(cross section area,CSA),尺神經(jīng)形態(tài),尺神經(jīng)的內(nèi)部回聲及尺神經(jīng)周圍組織結(jié)構(gòu)。
1.3.2 神經(jīng)電生理觀察指標(biāo)患者健側(cè)與患側(cè)尺神經(jīng)在穿行肘段時的感覺傳導(dǎo)速度(sensory conduction velocity,SCV)。
1.3.3 尺神經(jīng)松解術(shù)術(shù)中所見患側(cè)尺神經(jīng)出現(xiàn)周圍腱膜增厚,尺神經(jīng)充血水腫,質(zhì)地變硬情況發(fā)生。
1.4 統(tǒng)計學(xué)方法
應(yīng)用SPSS 13.0統(tǒng)計軟件進行分析數(shù)據(jù)。計量資料比較采用兩獨立樣本的t檢驗。檢驗水準(zhǔn)為α=0.05,P<0.05為差異有統(tǒng)計學(xué)意義。采用串聯(lián)試驗和并聯(lián)試驗方法,分析兩種檢查單獨及串聯(lián)試驗、并聯(lián)試驗的靈敏度及特異度。
2 結(jié)果
2.1 肌骨超聲與神經(jīng)電生理檢查結(jié)果
使用肌骨超聲檢查患者患側(cè)CSA均值為0.89cm2,大于0.75cm2診斷標(biāo)準(zhǔn),t=2.723>2.599,P=0.023<0.05,顯著高于健側(cè)(P<0.05);使用神經(jīng)電生理檢查結(jié)果表明患者患側(cè)SCV均值為43.40m/s,t=2.675>2.599,P=0.012<0.05,顯 著低 于健 側(cè)(P<0.05)。由此說明肌骨超聲與神經(jīng)電生理檢查均可以診斷肘管綜合征,作為術(shù)前診斷方法。(見表1)

表1 尺神經(jīng)CSA及SCV比較
2.2 診斷試驗評價
單獨使用肌骨超聲診斷肘管綜合征的靈敏度為96.91%,特異度為53.85%;單獨使用神經(jīng)電生理檢查診斷肘管綜合征的靈敏度為96.87%,特異度為50%;以上兩種檢查的靈敏度及特異度無統(tǒng)計學(xué)差異(P>0.05)。使用并聯(lián)試驗方法,即兩種診斷方法其中一項為陽性即可診斷,兩者均為陰性可診斷陰性,其靈敏度為99%,特異度為50%;使用串聯(lián)試驗方法,即兩種診斷方式均為陽性可診斷為陽性,其中一項為陰性即為陰性,其靈敏度為88%,特異度為90%。(見表2、表3、表4)

表2 肌骨超聲檢查靈敏度及特異度

表3 神經(jīng)電生理檢查靈敏度及特異度
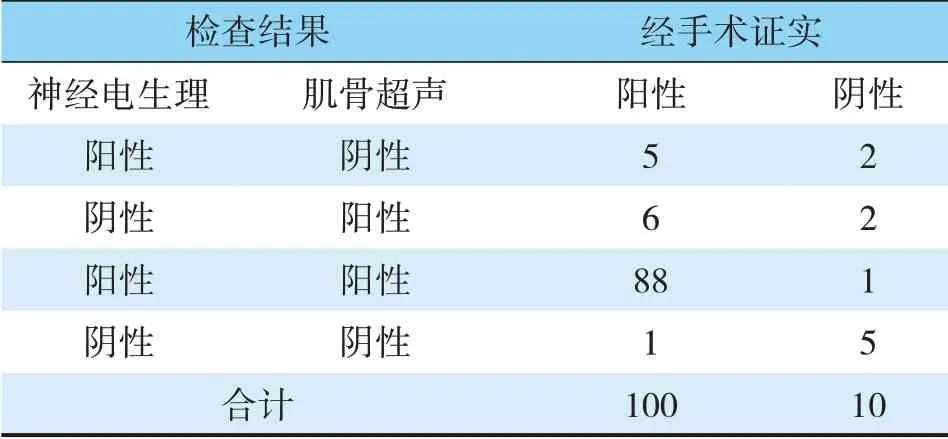
表4 并聯(lián)試驗、串聯(lián)試驗靈敏度及特異度

圖2 尺神經(jīng)腫脹增粗
3 討論
肘管綜合征在人群中的發(fā)病率很高,多數(shù)與長期勞累或外傷有關(guān),大部分患者在尺神經(jīng)松解術(shù)后能得到較好的康復(fù)效果,手麻癥狀得到改善,但是病程較長患者的肌肉萎縮癥狀卻難以逆轉(zhuǎn)[6]。因此,一個快速有效準(zhǔn)確的診斷方法十分重要。神經(jīng)電生理檢查一直以來被認(rèn)為是臨床診斷的首選方法,但是神經(jīng)電生理檢查在個別情況下無法進行或不夠準(zhǔn)確,如患者安裝起搏器,不能應(yīng)用該方法來診斷,并且該操作為有創(chuàng)操作,患者接受程度較低,有抵觸心理。近年來,肌骨超聲在肘管綜合征的診斷中發(fā)揮了重要的作用(見圖1,2),很多醫(yī)院已經(jīng)將肌骨超聲作為術(shù)前必備的檢查。
由上述可知,將兩種檢查方法串聯(lián)使用,可以大幅度提升診斷的特異度,更好的在術(shù)前明確診斷[7]。肌骨超聲具有快速、無創(chuàng)、經(jīng)濟、準(zhǔn)確的特點,可以明確尺神經(jīng)的走行和卡壓位置,并可以清晰顯示腱鞘囊腫等導(dǎo)致尺神經(jīng)卡壓及增粗的原因,為術(shù)中的切口大小,手術(shù)方式提供依據(jù)。本次實驗結(jié)果顯示,肌骨超聲診斷與神經(jīng)電生理診斷健側(cè)與患側(cè)檢查結(jié)果有明顯差異,兩者單獨均可有較好的診斷陽性率,但在單一檢查出現(xiàn)疑問時,將兩種檢查方法串聯(lián)可以得到較高的特異度,綜合考量兩種檢查結(jié)果,在傳統(tǒng)以神經(jīng)電生理檢查為主要手段中加入肌骨超聲可以明確肘管綜合征的診斷。而且在同一患者可以看到隨著尺神經(jīng)CSA的增加,神經(jīng)電生理傳導(dǎo)速度同時減慢,神經(jīng)電生理在尺神經(jīng)CSA開始增加的早期就能有所改變,因此神經(jīng)電生理檢查在早期篩查中有重要意義,符合神經(jīng)電生理檢查作為功能檢查的特點。
肌骨超聲可以看到尺神經(jīng)的內(nèi)部情況,血流情況,可明確尺神經(jīng)損傷的程度,尺神經(jīng)的走行及周圍的情況,決定術(shù)中是否將尺神經(jīng)前置改道,對于術(shù)者對于本次手術(shù)的評估具有重大價值。患者在術(shù)后,通過復(fù)查肘關(guān)節(jié)彩超,可以觀察手術(shù)效果,術(shù)后恢復(fù)情況[8]。對于基層醫(yī)院,很多沒有開展神經(jīng)電生理的檢查項目,并且大多數(shù)基層醫(yī)院患者就診為早期,患病一周神經(jīng)電生理檢查可能會出現(xiàn)假陰性。肌骨超聲的推廣應(yīng)用,學(xué)習(xí)曲線短,有助于基層醫(yī)院開展肘管綜合征的診治。本次研究旨在說明利用肌骨超聲與神經(jīng)電生理學(xué)串聯(lián)試驗,并聯(lián)試驗說明肌骨超聲在肘管綜合征中的術(shù)前的診斷價值,同時對于手術(shù)本身,肌骨超聲可以提供更多的證據(jù),可以明確術(shù)中的諸多因素,結(jié)合神經(jīng)電生理檢查,可以大大提升診斷特異性,為患者的術(shù)前術(shù)后做足充分的準(zhǔn)備,解決廣大肘管綜合征患者的病痛[9]。

