基于直線加速器的分次立體定向放射治療在高級別腦膠質瘤中的應用
雷亞楠,徐曉捷,關明麗
(河南科技大學第一附屬醫院 腫瘤放療科,河南 洛陽 471000)
腦膠質瘤起源于神經膠質細胞,是臨床常見的原發性顱內腫瘤,可占中樞神經系統惡性腫瘤的80%以上。臨床上主要采用手術、放化療進行治療,但易復發,總體預后差,因此尋找其他治療方法成為此類患者的迫切需要。分次立體定向放射治療(fractionated stereotactic radiotherapy,FSRT)是一種通過射線定向技術在病變處聚焦、給予靶區腫瘤單次高劑量照射的治療方法,具有實施方便、無創的優點。FSRT可在直線加速器、伽馬刀、重粒子加速器等多種不同硬件上進行,其中直線加速器在醫療機構中使用最多。基于直線加速器的FSRT雖然能對局部可見腫瘤具有較好的摧毀效果,但對周邊的亞臨床病灶控制效果卻并不十分理想[1]。本研究旨在探討基于直線加速器的FSRT在高級別腦膠質瘤中的應用效果。
1 資料與方法
1.1 一般資料選取2019年1月至2020年12月河南科技大學第一附屬醫院收治的91例高級別腦膠質瘤患者,按照隨機數字表法分為觀察組(46例)和對照組(45例)。觀察組:男28例,女18例;年齡36~72歲,平均(58.12±6.91)歲;病變位置前額葉10例,頂葉 9例,顳葉17例,枕葉3例,中線7例;病理分級Ⅲ級31例,Ⅳ級15例。對照組:男30例,女15例;年齡31~76歲,平均(57.49±7.22)歲;病變位置前額葉15例,頂葉8例,顳葉13例,枕葉4例,中線5例;病理分級Ⅲ級29例,Ⅳ級16例。兩組一般資料比較,差異無統計學意義(P>0.05)。本研究經河南科技大學第一附屬醫院醫學倫理委員會審批通過。
1.2 選取標準(1)納入標準:①經術后病理確診為高級別腦膠質瘤,參考《中國中樞神經系統膠質瘤診斷與治療指南(2015)》[2];②對腫瘤進行全切、次全切或大部分切除;③預計生存期>3個月,卡氏功能狀態評分≥60分;④簽署知情同意書。(2)排除標準:①心、肝、腎等重要器官功能障礙;②合并造血系統、免疫系統嚴重疾病;③合并精神障礙;④術后顱內感染、高熱、腦脊液漏、切口愈合延遲等。
1.3 治療方法
1.3.1對照組 術后接受常規放療,采用局部照射的方式,按照CT或MRI所見選擇照射范圍,包括瘤床邊緣的2~3 cm的腦組織,按照2 Gy·次-1·d-1劑量進行常規分割,共30次,并在放療結束后口服替莫唑胺輔助化療。
1.3.2觀察組 在對照組基礎上接受FSRT治療。設備采用醫科達機器infinity電子直線加速器(6 MV),立體定向放療系統為Leibinger的STP(圓筒形準直器)和VIRTOUSO(多葉準直器)。治療過程如下。患者佩戴面膜固定的分次定位頭膜,采用4排CT(ECLOS日立)對頭顱進行無間隔掃描,掃描數據傳輸到系統工作站來設計治療計劃,并根據計劃采用電子直線加速器進行治療。FSRT采用劑量一般為5~7 Gy·次-1·d-1,根據患者腫瘤情況治療5~7次,主要針對術后殘留的大塊腫瘤,隨后進行常規放療,治療總劑量為80~120 Gy,總治療劑量80~120 Gy,平均95.65 Gy,具體劑量按照生物等效公式換算為相當于常規放療的劑量。
1.4 觀察指標(1)療效。治療結束后3個月,對所有患者進行MRI檢查,根據實體瘤療效評價標準[3]可將療效分為完全緩解(complete response,CR)、部分緩解(partial response,PR)、穩定(stable disease,SD)和進展(progressive disease,PD)4個級別。CR,腫瘤完全消失;PR,腫瘤縮小>50%;SD,腫瘤縮小<50%;PD,病灶增大>25%甚至出現新病灶。將CR和PR計為有效,將CR、PR、SD計為局部控制,比較兩組有效率和局部控制率。(2)并發癥。記錄治療中及結束后3個月內出現并發癥情況,按照并發癥嚴重程度分為:0級,無癥狀;Ⅰ級,癥狀輕微,無需處理;Ⅱ級,一般對癥處理即可好轉;Ⅲ級,需藥物治療;Ⅳ級,需手術治療;Ⅴ級,因治療而死亡。
1.5 統計學方法采用SPSS 22.0統計軟件處理數據。計數資料以頻數和率(%)表示,組間比較采用χ2檢驗或Fisher確切概率法。P<0.05為差異有統計學意義。
2 結果
2.1 療效放療結束3個月后,觀察組有效率高于對照組(P<0.05),兩組局部控制率比較,差異無統計學意義(P>0.05)。見表1。

表1 兩組療效比較
2.2 并發癥兩組頭痛、惡心嘔吐、肢體障礙加重及總并發癥發生率比較,差異無統計學意義(P>0.05)。見表2。所有并發癥在停止放療或經對癥治療后均緩解,且未發現Ⅳ~Ⅴ級并發癥。
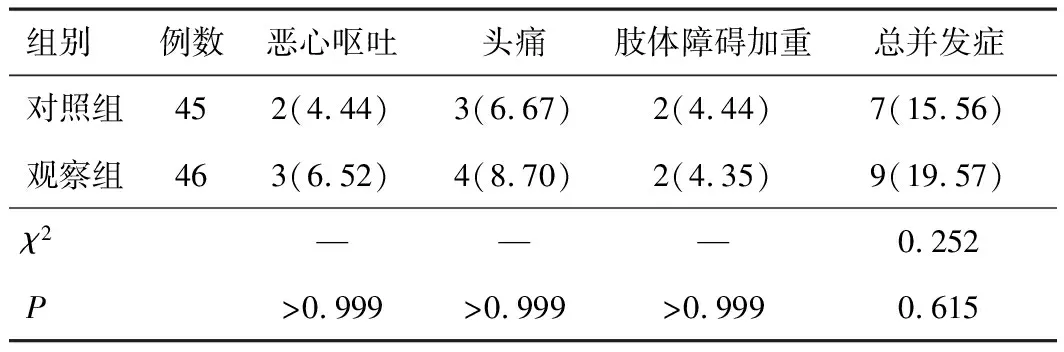
表2 兩組并發癥比較[n(%)]
3 討論
腦膠質瘤治療一直是腫瘤科難題,特別是高級別腦膠質瘤,目前患者預后仍欠佳。根據臨床指南推薦的標準治療方法為手術聯合放化療進行綜合治療,但目前3 a生存率依然不足50%。腦膠質瘤患者預后與其年齡、病理分級、術前腫瘤大小、術中腫瘤切除程度、術后卡氏功能狀態評分等密切相關,但目前針對以上因素采用的相關治療措施還不能延長患者的生存期[4]。因此,尋找更為有效的治療方法一直是醫學界研究的重點內容。
立體定向放療(stereotactic radiotherapy,SRT)是放射治療的一種特殊形式,其優點主要為治療定位準確,能迅速降低靶體積外劑量,且可單次或分次給予腫瘤殘余灶較高的劑量。FSRT是指分次進行SRT,針對直徑超過3 cm的腦部腫瘤,分別給予14 Gy單次照射和7.7 Gy(3次)的分割方案,發現放療后1 a前者局部控制率(58%)低于后者(100%),提示FSRT較單次SRT對直徑較大腫瘤具有更好的摧毀效果[5]。此外,高級別腦膠質瘤多呈現浸潤性生長而病變范圍遠超過CT或MRI所見,因此單獨采用SRT無法有效將全部臨床靶體積納入計劃治療的靶體積中。故本研究中在常規放療的基礎上結合FSRT進行治療,結果顯示,放療3個月后觀察組有效率高于對照組,提示結合FSRT使用能提高腦膠質瘤放療的臨床療效。而觀察組局部控制率高于對照組,但差異無統計學意義,這可能與本次納入的樣本量較小有關。有研究在常規放療后2~4周再進行單次SRT,但當腫瘤體積較大時給予大劑量照射可能會增加腦損傷風險。還有研究認為,常規放療無法達到FSRT的物理劑量分布優勢[6]。根據Parikh等[7]觀點,對于惡性腫瘤的放療,應該遵循的原則為:需要更長的總質量時間從而減少早期反應組織合并癥;需要進行更多的分割次數從而增加氧結合,保護晚反應的組織;需要在短時間內避免腫瘤發生再增殖。因此,本研究選用了盡量少分次數×中等劑量的方法與常規放療進行結合,總治療次數為30~33次,而與常規放療的30次比較總治療時間無延長,這樣能在保護正常早反應組織的同時不影響腫瘤效果,同時周邊組織受到照射劑量少,而晚反應的組織得到有效保護,所以這種分割辦法能有效發揮FSRT的優勢,從而盡量減少腦組織損傷。而FSRT作為一種特殊形式的放射治療,目前常見的并發癥與普通放療相同,如乏力、頭痛等。本研究發現,兩組頭痛、惡心嘔吐、肢體障礙加重及總并發癥發生率比較,差異無統計學意義,提示在結合FSRT的情況下治療腦膠質瘤未明顯增加放療的并發癥,是一種較為安全的治療方法。
綜上所述,基于直線加速器的FSRT治療腦膠質瘤相比單純常規放療能有效提高臨床有效率,且治療過程中均未出現嚴重并發癥,是一種有效的治療方法。

