營養支持聯合綜合護理在食管癌患者術后恢復中的應用價值
王前慧子 汪 娟
(安徽醫科大學第一附屬醫院胸外科 安徽 合肥 230000)
據報道,食管癌發病率已高居全球惡性腫瘤的第六位、國內第四位,屬于臨床常見消化道惡性腫瘤,具有病死率高、病殘率高、預后差、發病進展快等特點,臨床上為控制病情惡化,常運用放化療、手術治療等手段,其雖可降低病死率,但術前可因為創傷應激反應、腫瘤消耗及術后體重明顯下降、低蛋白血癥等癥狀,嚴重影響手術效果和恢復情況[1]。通過腸內、腸外營養支持,能增強機體抵抗力和免疫力,改善當前營養狀態及胃腸道功能,配合綜合護理指導,還可降低術后并發癥發生率,促進病情康復,縮短住院時間[2]。本研究主要探討營養支持聯合綜合護理在食管癌術后恢復中的應用價值,報道如下。
1 資料與方法
1.1 一般資料 將我院2018 年4 月至2019 年9 月收治的120例食管癌患者納入研究,隨機分為對照組和觀察組,各60例。觀察組男47例,女13例;平均病程(13.05±4.58)個月,平均年齡(61.17±3.22)歲,血紅蛋白(72.10±3.15)g/L,白蛋白(28.26±2.33)g/L;病理分期:15例III 期,30例II 期,15例I 期;病變部位:35例位于胸下段,25例位于胸中段。對照組男48例,女12例;平均病程(13.16±4.47)個月,平均年齡(61.25±3.63)歲,血紅蛋白(72.23±3.22)g/L,白蛋白(28.43±2.28)g/L;病理分期:13例III 期,31例II 期,16例I 期;病變部位:34例位于胸下段,26例位于胸中段。兩組一般資料無統計學意義(P>0.05)。
納入標準(1)患者經病理活檢、MRI、CT 檢查,確診為食管癌;(2)患者認知功能正常;(3)患者各項資料齊全;(4)患者年齡≤75 歲,無手術禁忌證。
排除標準(1)遵醫行為較差者;(2)合并有嚴重器質性疾病者;(3)參與其他科學研究者;(4)合并其他類型惡性腫瘤者;(5)有出血性疾病史者。
1.2 方法
1.2.1 對照組采用綜合護理,留置胃管患者加強口腔護理,減輕機械刺激引起的咽喉不適、異物感。在恢復早期,注重呼吸道護理,協助患者采取半臥位或左臥位,操作者五指呈空心拳,利用腕關節力量,從后背或前胸經肺底向外,由下向上叩擊,指導患者進行有效咳嗽。
1.2.2 觀察組在對照組基礎上,給予營養支持護理,主要措施(1)腸外營養支持護理:術后第一天開始進行靜脈導管輸注,輸注前使用20mL 生理鹽水沖洗中心靜脈導管。配置營養液時嚴格遵守無菌觀念,在天氣寒冷時,需使用恒溫加熱保暖器,每次輸注時間控制在12~15h 內,在患者能夠自主進食半流食時,可停止腸外營養。PN 平均每日非蛋白熱量為105KJ/kg,氮攝入量為0.2g/kg,脂肪供應能量占30~50%,葡萄糖供應能量占50~70%,根據患者實際情況,外周靜脈輸注脂肪乳、氨基酸、電解質。在留置管道期間,注意防止導管移位、錯位,注意固定,固定敷貼選擇透氣性好的。(2)腸內營養支持護理:術后給予常規胃腸減壓,PN 支持,第二天向空腸營養管內注入250mL 生理鹽水,第三天滴入腸內混合營養液,比如蛋白粉米粉牛奶各類湯,早期劑量為每日300mL,以每小時20mL 速度緩慢滴入,密切觀察患者有無不適感,若出現腹脹、腹痛、腹瀉等癥狀,需控制滴速,癥狀緩解后再調整正常。第三天需將注射液調整至每日1500mL~2000mL,以每小時100mL 速度滴注。(3)飲食指導:患者飲食恢復正常后,叮囑患者禁止食用難消化、辛辣的食物,少量食用油脂,多補充纖維、熱量、高蛋白等營養元素,注意調整機體營養均衡,養成良好飲食習慣。
1.3 觀察指標 對比兩組血紅蛋白、白蛋白、前白蛋白水平、排便時間、肛門排氣時間、并發癥發生率。
1.4 統計學處理 采用SPSS22.0 軟件處理,計數資料用率(%)表示,經χ2檢驗;計量資料用()表示,經t 檢驗,P<0.05時表示有統計學意義。
2 結果
2.1 兩組營養指標比較 觀察組護理后10 天血紅蛋白、白蛋白、前白蛋白水平改善情況優于對照組(P<0.05)。見表1

表1 兩組營養指標比較
2.2 兩組胃腸道恢復時間比較 觀察組肛門排氣、排便恢復時間均短于對照組(P<0.05)。見表2
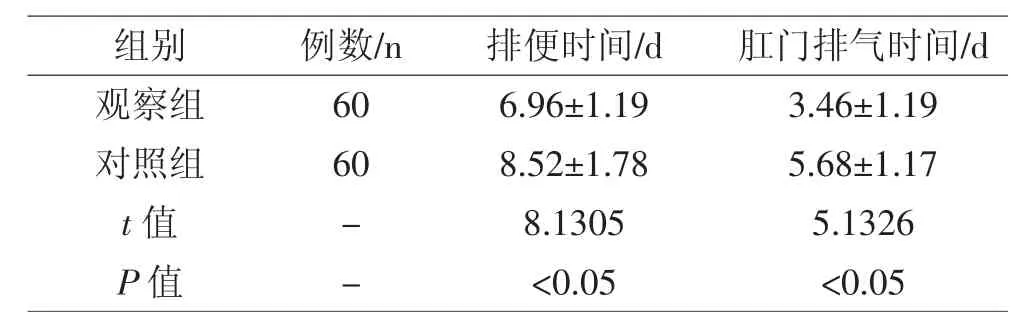
表2 兩組胃腸道恢復時間比較
2.3 兩組并發癥比較 觀察組1例出現肺部感染,其余無異常現象。對照組2例出現頸部吻合口瘺,3例喉返神經損傷,6例出現肺部感染。觀察組并發癥發生率低于對照組(P<0.05)。
3 討論
食管癌是消化科常見的惡性腫瘤,術前大部分患者存在進食障礙或吞咽困難等癥狀,嚴重影響生活質量,再加上腫瘤自身消耗、手術創傷性、機體應激反應、術后禁食等因素,促使機體營養狀態進一步惡化,表現為免疫功能紊亂、電解質紊亂、低蛋白血癥、體重下降等并發癥,若處理不及時,還可增加吻合口瘺、肺部感染等并發癥,影響術后恢復,為了促使病情康復,還需注重護理指導[3-4]。早期通過心理、飲食、口腔等綜合護理,雖可減輕病癥,但針對性不強,無法改善機體營養狀態[5]。
腸外營養是一種較為理想的營養支持方式,能在一定程度上改善營養狀態,由于術后患者需長時間禁食,可導致機體免疫力、抵抗力下降,通過腸內營養能夠調節菌群失調狀態,促使胃腸道功能恢復,滿足機體對營養物質的需求,可促使腸黏膜和營養物質充分接觸,抑制腸道內有害細菌的生長,提高腸黏膜氧化,減少腸道毒素吸收,改善腸道內菌群比例,加速胃腸道功能恢復,抑制機體炎癥反應。聯合腸外、腸內營養支持更利于保護腸黏膜細胞功能和結構的完整性,減少內毒素產生,清潔腸道,為機體提供了重要營養物質支持。研究表明,在綜合護理基礎上配合營養支持護理能夠促進術后康復,加速胃腸道蠕動,及時補充機體營養需要量,改善菌群失調狀態,減輕胃腸道不良反應,抑制腸內致病菌的過度滋生。
總之,營養支持聯合綜合護理能夠避免肝腎負荷加重,促進腸功能恢復,保證機體及時的營養供給,用于食管癌患者中效果顯著,利于術后恢復。

