進展期胃癌No.8p組淋巴結轉移相關臨床病理參數分析
王方為 陳 亞 王鵬旭 劉 兵 潘旭松 趙 勇
胃癌早期癥狀常不明顯,約3/4患者發現時已是中晚期。目前,手術仍是胃癌的主要治療手段,D2淋巴結清掃是進展期胃癌標準手術方式,清掃圍繞No.7、8、9組淋巴結,No.8a組淋巴結屬于D2清掃范圍,而No.8p組淋巴結的清掃與否尚存在分歧。本研究回顧性分析70例進展期胃癌D2根治術中加行No.8p組淋巴結清掃患者的臨床資料,探討No.8p組淋巴結在進展期胃癌中轉移的比例及與腫瘤大小、發生部位、組織類型、組織學分級、Borrmann分型、浸潤深度、腫瘤N分期、No.8a組淋巴結轉移情況的相關性,以期為進展期胃癌行No.8p組淋巴結清掃提供參考依據。
1 資料與方法
1.1 一般資料 回顧性分析2018年1月至2020年12月安徽醫科大學附屬六安醫院70例進展期胃癌D2根治術中加行No.8p組淋巴結清掃患者的臨床資料,患者年齡45~81歲,平均 (68.6±4.3)歲,其中男性48例、女性22例。納入標準:①病理學診斷為胃腺癌;②術前影像學檢查提示為進展期胃癌;③無相關手術禁忌證;④采用開放/腹腔鏡下手術治療。排除標準:①術前影像學檢查提示遠處轉移;②術前檢查存在腹水或胸水;③嚴重合并癥(心血管疾病急性期、腦血管疾病急性期、重度肺功能障礙等)。根據日本胃癌協會2017年第15版胃癌處理規約對No.8組淋巴結進行定義:No.8a組淋巴結位于肝總動脈前方和上方,No.8p組淋巴結位于肝總動脈后方。
1.2 手術方式 48例患者行根治性全胃切除術(食管空腸Roux-en-Y吻合術);22例患者行遠端胃癌根治術(畢Ⅰ式吻合6例、畢Ⅱ式吻合10例、殘胃空腸Roux-en-Y吻合6例),其中2例合并脾切除。No.8p組淋巴結清掃方法:游離大網膜,清掃幽門下組淋巴結,顯露胃網膜右動靜脈,分別給予離斷結扎,清掃幽門上淋巴結,暴露胃右動脈,于根部離斷并結扎,幽門下離斷十二指腸;將胃向左上方牽拉,暴露胰腺,助手用紗布輕壓胰腺,充分顯露胰腺上緣,應用超聲刀將胰腺上緣被膜打開,清掃胰腺上緣與肝總動脈淋巴結,注意避免損傷胰腺及肝總動脈,肝總動脈與胰腺上緣間有數支小血管,應用超聲刀慢檔位充分止血,當清掃至肝總動脈上方時,輕下壓血管,沿動脈表面繼續向上、向后清掃淋巴結,此處常存在腫大或者相互融合淋巴結,可出現出血及淋巴瘺,操作過程中應小心、仔細,必要時縫扎血管和可疑淋巴管;沿胰腺上緣清掃左至腹腔動脈,向右顯露肝固有動脈、胃十二指腸動脈及門靜脈左側壁,將No.8a、No.8p組淋巴結完整一并切除。
1.3 觀察指標 根據胃癌診療規范(2018年版),分析70例患者的腫瘤大小、病灶部位、組織類型、組織學分級、Borrmann分型、浸潤深度(T分期)、淋巴結轉移情況(N分期)、No.8a組淋巴結轉移數及No.8p組淋巴結轉移數,根據No.8p組淋巴結轉移與否進行分組,分析No.8p組淋巴結轉移與腫瘤大小、發生部位、組織類型、組織學分級、Borrmann分型、浸潤深度(T分期)、腫瘤淋巴結轉移情況(N分期)、No.8a組淋巴結轉移數的關系。
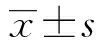
2 結果
2.1 手術一般情況 70例胃癌患者中開放手術42例,腹腔鏡輔助手術28例,平均手術時間(213.8±32.6)min,平均出血量(164.5±28.6)mL,術后平均住院日(10.2±2.1)d。術后并發癥:肺部感染1例、吻合口出血1例、淋巴瘺2例,積極內科保守治療后均痊愈出院。
2.2 No.8p組淋巴結轉移與否的單因素分析 70例患者一共清掃No.8p組淋巴結104枚, No.8p組淋巴結轉移8例,轉移率為11.43%。病灶位于胃大彎側和小彎側、組織學分級低分化和高中分化、浸潤型和局限型、No.8a組淋巴結轉移與否之間,No.8p組淋巴結轉移情況差異有統計學意義(P
<0.05)。見表1。
表1 No.8p組淋巴結轉移與否的單因素分析(例)

續表1
2.3 No.8p組淋巴結轉移與否的多因素分析 以單因素分析差異有統計學意義的指標為自變量,以No.8p組淋巴結轉移與否為因變量進行logistic分析,賦值見表2。結果顯示腫瘤位于小彎側、組織學低分化和No.8a淋巴結陽性是No.8p組淋巴結轉移的危險因素。見表3。

表2 No.8p淋巴結轉移與否相關變量的賦值情況

表3 No.8p組淋巴結轉移與否的多因素分析
3 討論
對于進展期胃癌,術中淋巴結清掃與患者預后密切相關,而目前針對胃癌根治術中淋巴結清掃范圍存在一定爭議,尤其是8p組淋巴結清掃。有學者認為,對于無明顯淋巴結轉移的胃癌患者擴大淋巴結清掃范圍不能提高患者生存率,反而導致手術并發癥的增加;也有學者提出,進展期胃癌根治術中施行第3站淋巴結清掃能提高患者無疾病生存期及生存率。
本研究70例患者在胃癌D2根治術中加No.8p淋巴結清掃,術后肺部感染1例,考慮與基礎肺疾病、高齡有關。因此,高齡患者應注重圍手術期肺部管理,術后應積極抗炎、化痰、霧化吸入、輔助咳嗽、咳痰及止痛等治療,鼓勵早期下床活動,減少術后肺部感染的發生。吻合口出血1例,分析與凝血異常、營養狀況差等有關,手術吻合口處理,要保證吻合口血供,同時避免吻合口張力過大。筆者經驗:術中插入胃管至吻合口附近,經胃管注入生理鹽水50~100 mL后再由胃管吸出,通過觀察液體顏色,判斷吻合口有無活動性出血。淋巴瘺2例,分析與胃周淋巴結轉移多、清掃范圍廣有關,淋巴瘺為淋巴結清掃所致,術中應仔細操作,對于可疑淋巴管,均應結扎,特別當擴大淋巴結清掃時,更應操作謹慎。在進展期胃癌D2根治術中加行No.8p組淋巴結清掃是安全可行的。
本研究結果顯示,進展期胃癌中No.8p組淋巴結轉移率為11.43%,與國內相關文獻報道一致,提示該站淋巴結清掃有一定的臨床意義和價值,有利于進一步明確患者病理分期,準確判斷預后,提高R0切除率。本研究結果顯示,病灶位于小彎側相對于大彎側,No.8p組淋巴結轉移率明顯增加,這和程元光等研究結果相一致,其原因可能是腫瘤位于小彎側時更易沿胃左血管向腹腔動脈、肝總動脈周圍淋巴結轉移,從而No.8p組淋巴結轉移率增加。No.8a組淋巴結轉移No.8p組淋巴結轉移風險增加,分析為兩組淋巴結包繞肝總動脈,解剖關系密切,易發生相互轉移,術中存在可疑No.8a組淋巴結轉移時筆者建議積極清掃No.8p組淋巴結。筆者提倡術中行No.8a、No.8p組淋巴結一并清掃,提高R0切除率。組織學分級為低分化型No.8p組淋巴結轉移亦增多,考慮低分化型腫瘤的惡性程度高,說明腫瘤惡性程度越高,更易發生淋巴結轉移,胃癌的惡性程度仍然是決定淋巴結是否轉移的關鍵因素。本研究中浸潤深度與No.8p組淋巴結轉移無明顯相關性,與權蕊良等、李杭等研究結果不一致,考慮與本研究樣本量較小有關,需進一步擴大樣本量分析。
綜上分析,對于進展期胃癌,術中應綜合腫瘤發生部位、組織學分級及No.8a組淋巴結轉移等情況,制定合理的淋巴結清掃范圍。然本研究病例數有限,腹腔鏡開展進展期胃癌手術仍處于探索階段,需要大樣本數據和/或前瞻性隨機對照研究進一步明確No.8p組淋巴結清掃的意義和價值。

