輔助生殖技術聯合宮腹腔鏡手術治療輸卵管性不孕
王清玲 廖予妹
(1 河南省鄭州卷煙廠康復醫院婦科 鄭州 450099;2 鄭州大學第二附屬醫院婦科 河南鄭州 450014)
輸卵管性不孕是一種常見的不孕不育類型,發病率較高。近年來由于社會發展變化,晚婚晚育、人工流產等因素使得輸卵管性不孕發病率逐漸升高[1]。因此,采取及時有效的治療方式對輸卵管性不孕患者較為重要。目前,宮腹腔鏡手術以創傷小、恢復快等優勢已廣泛應用于臨床治療,但仍有部分患者因病變程度等因素影響難以正常妊娠[2]。基于此,本研究將宮腹腔鏡手術作為對照,分析輔助生殖技術聯合宮腹腔鏡手術對輸卵管性不孕患者輸卵管通暢率、妊娠率及并發癥發生率的影響。現報道如下:
1 資料與方法
1.1 一般資料參照治療方案不同將我院2016 年3 月~2017 年3 月收治的輸卵管性不孕患者100 例分為對照組和觀察組,每組50 例。觀察組年齡22~40 歲,平均年齡(30.82±5.37)歲;病程1~6 年;平均病程(2.62±0.25)年;初產婦28 例,經產婦22例;原發性不孕18 例,繼發性不孕32 例。對照組年齡23~38 歲,平均年齡(30.67±5.18)歲;病程1~6年;平均病程(2.70±0.19)年;初產婦30 例,經產婦20 例;原發性不孕18 例,繼發性不孕32 例。兩組一般資料比較,差異無統計學意義(P>0.05),具可對比性。本研究經醫院醫學倫理委員會審核批準并通過。
1.2 入選標準(1)納入標準:符合《輸卵管性不孕診治的中國專家共識》[3]中輸卵管性不孕的診斷標準,并經子宮輸卵管造影檢查確診者;符合宮腹腔鏡手術適應證者;男方精液經檢查未見異常者;簽署知情同意書者。(2)排除標準:合并血液系統疾病者;合并結核性疾病者;合并心、肺、肝等重要臟器功能障礙者;合并子宮內膜癌、子宮肌瘤、盆腔疾病或內分泌系統疾病者;合并陰道器質性疾病者;存在精神、溝通障礙者;存在宮腹腔鏡手術禁忌證者。
1.3 手術方法對照組于月經結束后7 d 行宮腹腔鏡手術:全身麻醉,氣管插管后,作臍上緣1 cm 處橫向手術切口,置入10 mm 的Trocar,注入二氧化碳進行氣腹的建立,置入腹腔鏡,左下腹、右下腹分別作5 mm 的Trocar 口,選擇輸卵管傘端造口術或卵巢囊腫剝除術等相應的手術方式;應用0.9%氯化鈉溶液進行膨宮,再次消毒宮頸、陰道,使宮頸充分暴露后沿宮頸管置入宮腔鏡,行插管通液術,觀察輸卵管通暢情況;術后常規應用抗生素預防感染。觀察組在對照組基礎上采用輔助生殖技術治療,術后第1個月經周期第5 天口服50 mg 枸櫞酸氯米芬膠囊(國藥準字H44021970),1 次/d,共5 d,進行促排卵治療,監測患者卵泡發育,指導其適時、正確性生活;3 個月后未妊娠者,于排卵期行人工授精;病情較嚴重者,行體外受精- 胚胎移植。
1.4 評價指標(1)輸卵管通暢情況[4]:于術前及術后3 個月采用宮腔鏡通液術對兩組進行輸卵管通暢情況檢查。(2)妊娠率:術后隨訪2 年,于術后12 個月、18 個月、24 個月統計和比較兩組妊娠率。(3)并發癥發生率:比較兩組并發癥(宮內感染、輸卵管穿孔、術后疼痛)發生率。
1.5 統計學方法采用SPSS20.0 統計學軟件,計數資料用%表示,組間比較以χ2檢驗,等級資料用Z檢驗;計量資料(±s)表示,組間比較用t檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組輸卵管通暢情況對比兩組術后輸卵管通暢率均高于術前,差異有統計學意義(P<0.05);兩組術后輸卵管通暢率對比,差異無統計學意義(P>0.05)。見表1。

表1 兩組輸卵管通暢情況對比[例(%)]
2.2 兩組術后妊娠情況對比觀察組術后12 個月、18 個月、24 個月妊娠率均高于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組術后妊娠情況對比[例(%)]
2.3 兩組并發癥發生情況對比兩組并發癥發生率對比,差異無統計學意義(P>0.05)。見表3。
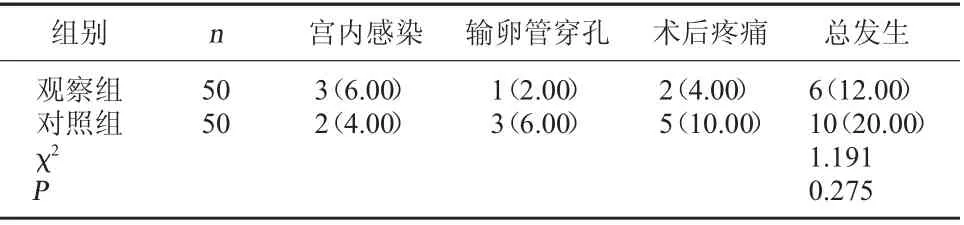
表3 兩組并發癥發生情況對比[例(%)]
3 討論
輸卵管性不孕是一種常見的生育障礙,由輸卵管炎癥、子宮內膜異位癥、盆腔手術等諸多因素引起輸卵管收縮能力下降、輸卵管阻塞、機體卵泡分泌和生成異常、輸卵管積水或粘連等,造成機體輸卵管傘端拾取卵子、運輸受精卵功能障礙,從而導致不孕不育[5]。除不孕不育外,輸卵管性不孕臨床癥狀多表現為月經量增多、經期延長、痛經加重等,近年來其發病率不斷增高,對女性身心健康及生活質量造成嚴重影響。因此,采取及時有效的治療措施對改善輸卵管性不孕患者預后較為關鍵。目前,輸卵管性不孕的常規治療方式包括輸卵管造口術、輸卵管吻合術、輸卵管傘端成形術等,其中宮腹腔鏡手術是其診治的“金標準”,但單獨使用仍存在一定的局限性[6]。
宮腹腔鏡手術可準確判斷輸卵管病變位置,有利于及時給予復通,提高輸卵管通暢率;同時可通過宮腔鏡直觀觀察宮腔結構、形態、病變以及輸卵管開口狀況等,操作視野開闊,可有效避免手術損傷,宮腔鏡手術創傷較小[7];通過腹腔鏡的清晰顯示,可準確診斷盆腔內粘連等病變,并通過卵巢囊腫剝除術等有效清除盆腔病變,降低并發癥發生率。然而,雖然宮腹腔鏡手術具有較高的輸卵管再通率,但對于腹腔、盆腔病變較大的患者仍然難以取得較高的妊娠率[8]。而輔助生殖技術是指采用人工授精、體外受精- 胚胎移植等醫療輔助手段使不孕夫婦妊娠的技術[9]。輔助生殖技術通過有效保持輸卵管通暢及藥物治療進行促排卵并監測其過程,有利于及時發現卵泡發育不良的危險誘因并進行干預,從而提高術后妊娠率;同時通過對排卵過程進行監測,預防子宮內膜變薄和卵泡發育不良,防止機體輸卵管再次阻塞,有利于患者排卵和妊娠;加之對病情嚴重患者進行體外受精- 胚胎移植,于促性腺激素刺激卵泡發育時,將卵泡成熟的卵子從卵巢中取出并與精子進行體外受精至胚胎后移植進入子宮,可有效解決精卵結合障礙,促進患者妊娠[10]。因此,輔助生殖技術聯合宮腹腔鏡手術可有效改善輸卵管性不孕患者輸卵管阻塞情況,通過體外受精- 胚胎移植等技術促進排卵及妊娠,可有效提高患者妊娠率,且其并發癥發生率較低。本研究結果顯示,術后兩組輸卵管通暢率高于術前,且觀察組12 個月、18 個月、24 個月妊娠率均高于對照組,而兩組并發癥發生率比較無明顯差異,提示輔助生殖技術聯合宮腹腔鏡手術可提高輸卵管性不孕患者輸卵管通暢率、妊娠率,且未明顯增加并發癥發生率,其安全性較高。
綜上所述,輸卵管性不孕患者采用輔助生殖技術聯合宮腹腔鏡手術效果顯著,可提高患者輸卵管通暢率、妊娠率,且安全性高。

