左肺靜脈共干與非瓣膜性陣發性房顫再次射頻導管消融療效的關系
樓園青 徐步云 彭放 徐超 潘潔 邢楊波
心房顫動(下稱房顫)是臨床常見的心律失常之一,2019年美國心臟病學會指南中將射頻導管消融(radiofrequency catheter ablation,RFCA)作為藥物治療無效的陣發性房顫的首選治療方式(Ⅰ類推薦)[1]。目前肺靜脈隔離(pulmonary vein isolation,PVI)仍被廣泛認為是RFCA的基石。然而治療后房顫復發的風險仍超過50%[2]。由于首次RFCA后房顫復發率高,再次RFCA在臨床上非常常見,但僅有部分患者可從再次RFCA中受益[2],因此預測再次RFCA的療效對患者選擇合適的治療方法具有重要意義。實際解剖中,肺靜脈變異體并不少見,包括肺靜脈共干、副肺靜脈等。正常的肺靜脈解剖結構包括右上、右下、左上和左下4支靜脈。左肺靜脈共干(left common pulmonary vein,LCPV)定義為在標準4支肺靜脈的基礎上形成肺靜脈共同開口,或者同側肺靜脈間距<5 mm[3]。根據現有研究的數據,LCPV是最常見的變異之一,患病率在9%~83%[4-8]。關于LCPV是否影響再次RFCA的療效目前鮮有報道。本文旨在探討LCPV是否影響非瓣膜性陣發性房顫患者再次RFCA的療效,現將結果報道如下。
1 對象和方法
1.1 對象 選擇2008年1月至2020年6月在紹興市人民醫院治療的非瓣膜性陣發性房顫患者137例。根據肺靜脈解剖分為兩組,LCPV患者30例為觀察組,正常肺靜脈患者107例為對照組。納入標準:年齡≤80歲;首次RFCA后房顫復發類型為陣發性房顫(房顫持續時間≤7 d,一般能自行終止);在本中心接受首次和再次RFCA;再次RFCA前評估肺靜脈的解剖結構。排除標準:首次或再次過程中接受冷凍消融;首次RFCA后房顫復發類型為持續性房顫;左心房前后徑>55 mm;嚴重心臟病(左心室射血分數<35%、心臟瓣膜疾病、肥厚型心肌病);病歷資料不全;預期壽命<1年。兩組患者一般資料比較,差異均無統計學意義(均P>0.05),見表1。本研究經紹興市人民醫院醫學倫理委員會審批通過[批準文號:(2018)倫審論第(091)號]。兩組患者均簽署知情同意書。
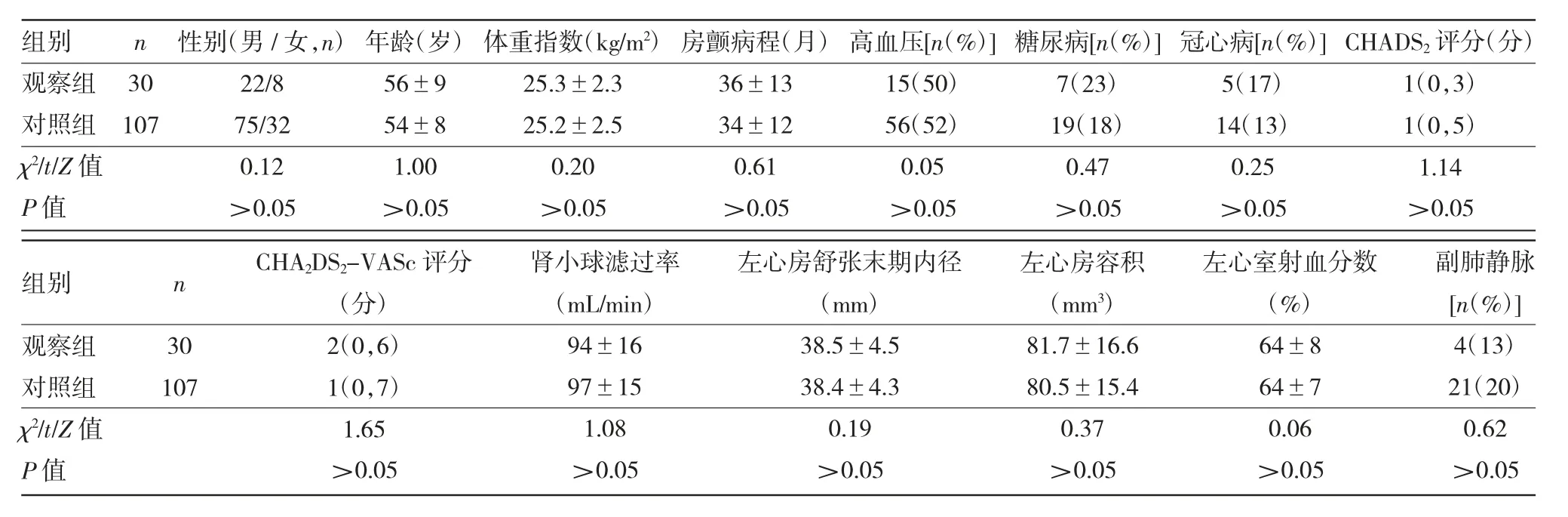
表1 兩組患者一般資料比較
1.2 方法
1.2.1 首次RFCA術前服用抗心律失常藥物(antiarrhythmic drugs,AADs)的患者中要求胺碘酮停用至少2周,其他AADs停用至少5個半衰期。在首次RFCA中,每例患者接受環肺靜脈前庭消融[9]。具體過程如下:經右股靜脈穿刺房間隔,置入2支SWARTS-SL1長鞘至左心房。在三維標測系統(EnSite Velocity System)指導下建立左心房、左右肺靜脈、左心耳模型。所有RFCA過程應用冷鹽水灌注消融導管(功率30~40 W,溫度43℃,流速17~20 mL/min)。消融終點為肺靜脈與左心房完全電隔離,必要時可行上腔靜脈隔離。首次隔離30 min后,使用多極環形標測導管和異丙腎上腺素激發試驗,確認左心房和肺靜脈之間完全隔離(異丙腎上腺素以2.5 μg/min開始輸注,每3 min劑量增加1倍以實現心率增加>50%或最大劑量為20 μg/min;輸注持續時間至少10 min)。若術前或術中出現心房撲動,則行三尖瓣峽部消融術。在線性消融或三尖瓣峽部消融術后,可通過不同的起搏方式確認雙向傳導。若患者在上述RFCA后未恢復竇性心律,則行電復律治療。
1.2.2 再次RFCA兩組患者在再次RFCA前3 d內均行心臟CT掃描,排除左心房血栓,并評估肺靜脈的解剖結構。CT圖像均采用三維分割軟件進行重建,并由兩名放射科醫生重新評估。分別在心尖四腔心及左心兩腔心切面勾畫左心房面積A1和A2,測量二尖瓣環連線中點至左心房頂部距離(L),計算左心房容積。左心房容積=0.185×A1×A2/L。左心房容積指數=左心房容積/體表面積[10]。再次RFCA時,用環形10極標測導管評估左心房與肺靜脈之間是否發生雙向傳導阻滯。若再次RFCA術中識別出再連接的肺靜脈電位,則記錄下肺靜脈電位再連接的部位,并根據空間分布計算不同部位肺靜脈電位再連接的發生率,術中消融相應肺靜脈的前庭部位并鞏固之前的消融部位。若肺靜脈電位已達到雙向阻滯,則嘗試消融非肺靜脈觸發灶。由操作者在線性消融(左心房前線、左心房頂線和二尖瓣峽部線)、復雜碎裂電位消融和經驗性上腔靜脈隔離等中自行選擇。術后收集兩組患者再次RFCA距離首次RFCA
的時間、肺靜脈電位再連接、手術時間、術中復律和術后胺碘酮的使用情況并進行比較。若患者在上述RFCA過程后未恢復竇性心律,則行電復律治療。
1.2.3 隨訪 術后3個月內均口服抗凝藥物及胺碘酮抗心律失常,之后停用胺碘酮,并根據患者CHA2DS2-VASc評分決定是否繼續抗凝治療。患者分別于術后1、3、6、12個月和此后每6個月隨訪1次。若出現心律失常相關癥狀,及時就診。每次就診均密切詢問患者心律失常相關癥狀,并復查心電圖和24 h動態心電圖。如果患者植入了心電記錄裝置,將檢查心電記錄確定有無房顫發作。隨訪主要終點是再次RFCA 3個月后,出現持續時間≥30 s的任何有癥狀或無癥狀的房性快速性心律失常(atrial tachyarrhythmia,AT)。觀察兩組患者在3個月后隨訪期內再次RFCA的復發率。
1.3 統計學處理 采用SPSS20.0統計軟件。符合正態分布的計量資料以表示,比較采用t檢驗;符合偏態分布的計量資料以M(Q1,Q3)表示,比較采用Mann-WhitneyU檢驗。計數資料比較采用χ2檢驗或Fisher確切概率法。采用Kaplan-Meier生存曲線及log-rank檢驗比較發生主要終點事件的風險比。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者不同部位肺靜脈電位再連接的發生率 見圖1。
由圖1可見,觀察組左側肺靜脈下端肺靜脈電位再連接的發生率明顯高于對照組,差異有統計學意義(73%比38%,χ2=11.57,P<0.01)。兩組患者其他部位肺靜脈電位再連接的發生率比較,差異均無統計學意義(均P>0.05)。
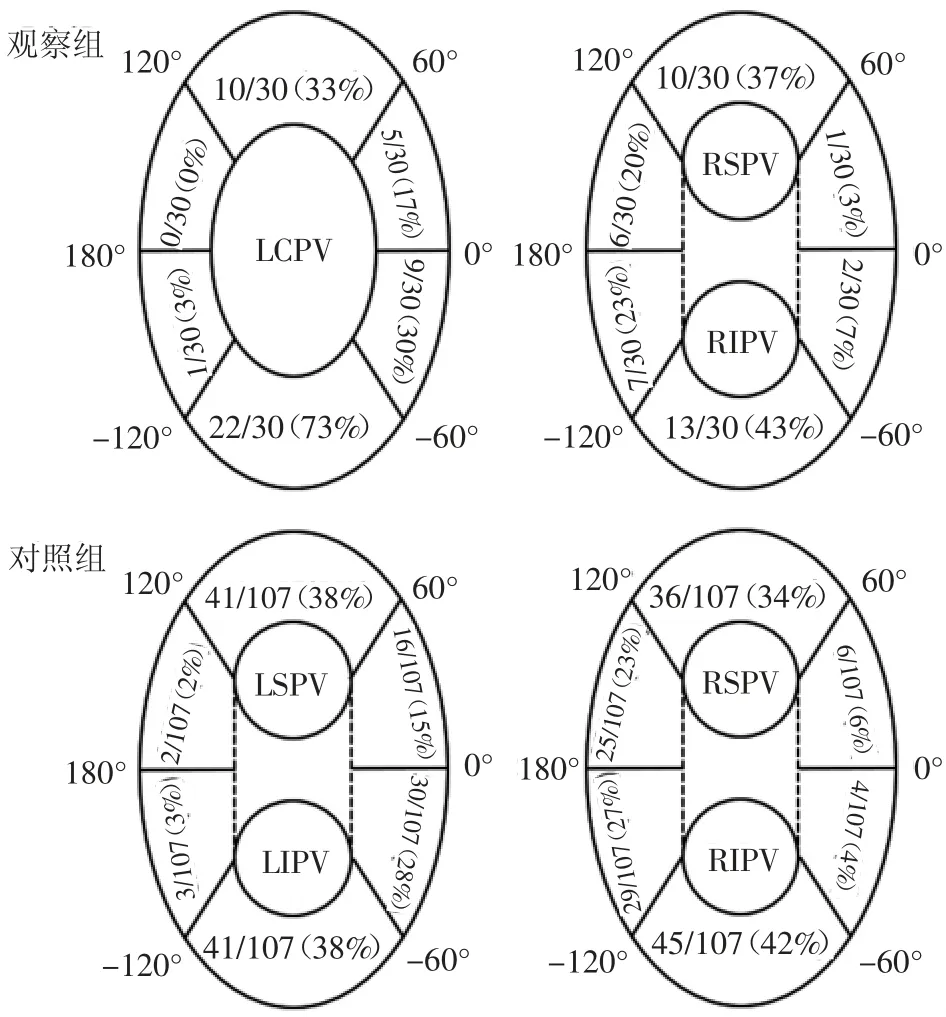
圖1 兩組患者不同部位肺靜脈電位再連接的發生率(注:LCPV為左肺靜脈共干;LSPV為左上肺靜脈;LIPV為左下肺靜脈;RSPV為右上肺靜脈;RIPV為右下肺靜脈)
2.2 兩組患者再次RFCA相關指標比較 見表2。

表2 兩組患者再次RFCA相關指標比較
觀察組再次RFCA術中肺靜脈電位再連接的發生率高于對照組,差異有統計學意義(P<0.01)。兩組患者其余指標比較,差異均無統計學意義(均P>0.05)。
2.3 兩組患者再次RFCA術后房顫復發情況比較見圖2。

圖2 兩組患者術后維持竇性心律的比較
由圖2可見,觀察組在再次RFCA術后第5年維持竇性心律比例高于對照組,差異有統計學意義(75.9%比36.6%,P<0.01)。隨訪期間(3~144個月,中位數26個月),觀察組再次RFCA術后房顫復發率低于對照組,差異有統計學意義(26.7%比56.1%,χ2=8.11,P<0.01)。排除未完成5年隨訪期及未出現終點事件的患者,觀察組和對照組的術后5年房顫復發率分別為42.9%(6/14)和77.5%(55/71),差異有統計學意義(χ2=9.35,P<0.01)。
3 討論
由于缺乏大規模的流行病學調查,LCPV的確切發病率尚不清楚。研究發現,LCPV較右肺靜脈共干更常見。右側副肺靜脈較左側常見,其中右中副肺靜脈在副肺靜脈的變異類型中發生率最高[3]。在接受首次RFCA的房顫患者中,使用肺靜脈造影或肺靜脈三維成像CT提示LCPV的發生率為9%~43%[11-12]。鑒于肺靜脈在房顫的觸發和維持中的重要作用,肺靜脈的解剖結構對首次RFCA預后的影響已被廣泛研究。在Beiert等[13]的研究中LCPV的發生率為13.7%,術中LCPV患者的即刻PVI成功率較高,但是術后1年隨訪中LCPV患者復發率明顯增加。Istratoaie等[14]研究表明肺靜脈解剖變異是首次RFCA成功率下降的獨立預測因子。Odozynski等[15]研究發現LCPV與首次RFCA治療陣發性房顫的療效相關,然而Yorgun等[5]的研究報道LCPV與房顫患者接受首次治療后的房顫復發率無明顯關聯。
雖然首次RFCA后房顫復發的機制尚不清楚,但肺靜脈電位再連接已被廣泛認為是房顫復發的主要原因[16]。因此,在房顫消融的過程中,如何預防肺靜脈電位再連接是一個重要的問題。本研究對左心房后壁采用30 W×20 s的消融功率,在其他部位采用35 W×30 s的消融功率。本研究肺靜脈電位再連接率高達75%(103/137)。這一結果與以前的研究結果一致:首次RFCA后肺靜脈電位再連接的發生率為64%~95%[16]。新近,GAP-AF試驗使用了最大功率40W,并指出即使在手術過程中嘗試了完全PVI,仍有70%患者在消融后3個月內出現肺靜脈電位再連接[17]。因此,功率可能不是影響PVI持久性的主要因素。本研究在再次RFCA中發現LCPV患者肺靜脈電位再連接比例明顯增高并發現左肺靜脈的下端是導致LCPV患者肺靜脈電位再連接的主要部位。因此,推測LCPV患者的肺靜脈壁的厚度(尤其是LCPV的下側壁的厚度)異于正常肺靜脈壁的厚度是使消融不徹底的原因,由此導致術后肺靜脈電位再連接發生率較高。
本研究證實LCPV是再次RFCA后低復發率的獨立預測因子,主要機制可能是在LCPV患者首次RFCA的基礎上,再次RFCA起到了加強鞏固的效果,使消融更加徹底,復發率下降。到目前為止,PVI仍然是再次手術唯一有效的消融策略[18]。由于陣發性房顫的主要機制與肺靜脈相關,而持續性房顫的主要機制是左心房重構,因此本研究只探討了LCPV與陣發性房顫患者再次RFCA療效的關系。關于LCPV對持續性房顫患者再次RFCA療效的影響將在后續研究中進一步說明。本研究結果表明,在非瓣膜性陣發性房顫患者中,LCPV患者再次RFCA的復發率明顯低于正常肺靜脈患者。因此,評估肺靜脈的解剖結構可能有助于選擇合適的患者進行再次RFCA,并預測再次RFCA的療效。
本研究比較了再次RFCA術后5年房顫復發率,雖然隨訪時間長,但易失訪且觀察組樣本量較少易出現誤差,因此本研究結果應在擴大觀察組樣本量并縮短隨訪時間的基礎上進行進一步驗證。此外,由于LCPV尚無統一的定義,本研究應用了呂晴[3]描述的定義。當應用另一種定義時,應該謹慎分析結果。與大多數房顫研究一樣,復發性AT呈間歇性,因此很容易忽略無癥狀的發作。
綜上所述,在非瓣膜性陣發性房顫患者中,LCPV患者再次RFCA術后復發率低于正常左肺靜脈患者。