活動平臺單髁置換術治療單間室骨關節炎的效果觀察
徐 耀 黑龍江省佳木斯市中醫院骨二科 154002
單間室骨關節炎主要局部改變與關節軟骨磨損破壞、軟骨下骨增生硬化、關節邊緣骨贅形成和關節囊韌帶松弛等因素有關[1],其發生機制較復雜,炎性因子刺激、骨膜破壞、重體力勞動等均參與病情進展[2]。單間室骨關節炎占膝關節炎25%,單獨外側受累患者有5%[3]。以往臨床對單間室骨關節炎治療主要采用全膝關節置換術治療,但手術時間相對較長,創傷較大。活動平臺單髁置換術對正常間室和韌帶的影響相對小,術后恢復較快。本研究主要觀察活動平臺單髁置換術治療單間室骨關節炎的效果。
1 資料與方法
1.1 一般資料 選擇本院2019年1月—2020年1月確診的70例單間室骨關節炎患者。納入標準:(1)病案信息完整;(2)CT和X線確診為單間室骨關節炎;(3)知情同意;(4)膝關節前后交叉韌帶功能良好,內翻和屈曲畸形均<15°。排除標準:(1)膝關節在近期內接受其他手術治療的患者;(2)嚴重屈曲固定畸形患者;(3)膝關節穩定或動力裝置喪失患者;(4)骨缺損患者。采用隨機數字表法分成對照組和治療組,每組35例。對照組患者中男21例,女14例;年齡51~76歲,平均年齡(63.58±2.04)歲;共36膝,男22膝,女14膝;體重51~78kg,平均體重(66.58±2.04)kg。治療組患者中男22例,女13例;年齡51~76歲,平均年齡(63.74±2.08)歲;共37膝,男23膝,女14膝;體重51~77kg,平均體重(66.74±2.03)kg。兩組患者一般資料比較差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 對照組行全膝關節置換術治療。連續硬膜麻醉,選取膝關節正中縱切口,髕骨內側入路,徹底清除增生的骨贅、半月板及部分髕下脂肪等,股骨和脛骨適應髓內定位法,股骨遠端截骨時要保持外翻5°~7°,誤差不能超過2°,切除脛骨平臺9~12cm,并保持后傾5°,松懈內側攣縮肌肉組織等,使用試模調整,達到軟組織平衡和屈伸正常等,置入相應的假體,骨水泥固定,放置引流管,縫合,術畢。
1.2.2 治療組行活動平臺單髁置換術治療。連續硬膜麻醉,膝關節內側髕旁做8cm切口,依次切開皮膚和皮下組織,觀察股骨內側平臺前方軟骨病變情況,使用工具鉗及其他器械清除內側髁及髁間窩等病變組織,植入股骨假體型號和假體襯墊,將完整截除的內側平臺骨塊除去,維持患者屈膝45°,直至骨水泥凝固,清除剩余骨水泥,留置引流管,縫合,術畢。
1.3 觀察指標 (1)一般手術指標:包括術中出血量、手術時間、術后3d血紅蛋白下降量和住院時間。其中,術后3d血紅蛋白下降量的檢測和計算方法為:術前1d和術后3d抽取患者肘靜脈血3ml,離心處理留下血清,使用全自動生化分儀檢測血紅蛋白水平,計算前后的差值即為下降量。(2)手術疼痛程度:術前1d、術后48h使用視覺模擬評分法(VAS)評定兩組患者手術疼痛,分值越高,疼痛越嚴重。(3)膝關節功能和膝關節活動度:治療前和隨訪6個月使用HSS評分量表評定兩組患者膝關節功能,測量ROM,連續測量3次,選取平均值。術后膝關節主動屈曲≥90°時間情況:收集兩組患者術后膝關節主動屈曲≥90°時間,指標有<3d、3~6d、7~10d、≥11d。(4)術后并發癥:統計兩組術后并發癥(行走痛、屈曲受限、伸直受限、創口感染)發生情況。

2 結果
2.1 兩組一般手術指標比較 治療組術中出血量、手術時間、術后3d血紅蛋白下降量和住院時間均少于對照組(P<0.05),見表1。
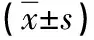
表1 兩組一般手術指標比較
2.2 兩組手術疼痛程度、膝關節功能和活動度比較 術后48h,兩組VAS評分均低于術前,且治療組評分低于對照組(P<0.05);術后6個月,兩組HSS評分、ROM度均高于術前,且治療組高于對照組(P<0.05),見表2。
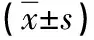
表2 兩組手術疼痛程度、膝關節功能和活動度比較
2.3 兩組術后膝關節主動屈曲≥90°時間情況比較 治療組術后膝關節主動屈曲≥90°時間<3d率、3~6d率高于對照組(P<0.05),7~10d率低于照組(P<0.05),見表3。

表3 兩組術后膝關節主動屈曲≥90°時間情況比較[n(%)]
2.4 兩組術后并發癥比較 治療組術后并發癥總發生率低于對照組,兩組差異有統計學意義(P<0.05),見表4。

表4 兩組術后并發癥比較
3 討論
單間室骨關節炎是外科常見、多發疾病,以中老年患者常見。臨床表現為進行性發展的關節疼痛、腫脹、僵硬和功能障礙,病情嚴重的患者會導致關節功能喪失。單間室骨關節炎所致的關節疼痛畸形功能障礙已成為中老年患者肢體疼痛最主要的風險因素[4]。
針對單間室骨關節炎治療臨床主要以手術治療為主,全膝關節置換術對關節軟骨、鄰近組織損傷大,術中和術后出血量較多,不利于術后患者關節功能恢復。活動平臺單髁置換術中保留了前后交叉韌帶,且截骨量顯著減少,這與正常膝關節生物力學更接近。同時活動平臺單的應用顯著減少了單髁置換術創傷,有利于減少術后疼痛。此外,常規置管術要在膝前正中切口,但活動平臺單髁置換術在髕旁內側做切口,創口更小,術后患者步態更接近自然步態。
本文結果顯示,治療組術中出血量、手術時間、術后3d血紅蛋白下降量、住院時間均少于對照組,且術后并發癥總發生率低于對照組,與既往文獻報道[5]相吻合。術中出血量和術后血紅蛋白下降量少有利于機體免疫功能恢復和降低手術感染率,促進患者術后盡快康復出院。此外,術后48h,治療組VAS評分低于對照組,術后6個月,治療組HSS評分、ROM度大于對照組。提示活動平臺單髁置換術既能明顯減輕單間室骨關節炎患者術后疼痛,又能改善術后膝關節功能和活動情況。分析原因:活動平臺單髁置換術不外翻髕骨,不干擾髕上囊和伸膝裝置,因此有利于減少術后疼痛,促使膝關節功能恢復。本文結果還顯示,治療組患者在術后<3d、3~6d膝關節主動屈曲≥90°恢復情況優于對照組,且有68.57%患者在術后6d內膝關節主動屈曲恢復≥90°。分析原因:活動平臺單髁置換術符合快速康復外科理念,術中能最大限度調節關節旋轉對位和軟組織韌帶平衡情況,能夠更加精確地對脛骨截骨,便于對膝關節進行生物學和解剖學重建,這些優點能促使術后膝關節主動屈曲能力恢復[6]。
綜上所述,活動平臺單髁置換術治療單間室骨關節炎,能明顯減輕患者術后疼痛,提升手術安全性,預防術后并發癥,并能促使患者膝關節功能早日恢復。

