上腔靜脈隔離在導管消融治療陣發性心房顫動中的效果及預后
董淑娟,崔路乾,李靜超,韓永梅,楚英杰
(河南省人民醫院 心內科,河南 鄭州 450003)
近些年,導管消融術獲得了長足發展,是治療心房顫動(房顫)的主流方法。由于多數房顫起源于肺靜脈,環肺靜脈電隔離(circumferential pulmonary vein isolation,CPVI)已成為了導管消融治療房顫的基石治療。然而,一部分患者的房顫并非起源于肺靜脈,單純地進行CPVI便不能達到治療目的。上腔靜脈(superior vena cava,SVC)被認為是觸發房顫的最常見非肺靜脈部位。據報道,在行導管消融治療房顫的患者中,SVC起源房顫的患者占5.3%~12.0%[1-4]。針對SVC起源房顫,行上腔靜脈電隔離(superior vena cava isolation,SCVI)可有效減少房顫復發[1,4],而經驗性行SVCI聯合CPVI治療房顫尚存爭議。本研究致力于探索經驗性行SVCI在導管消融治療房顫中的作用,評價其安全性及有效性。
1 資料與方法
1.1 研究對象本研究采取回顧性分析的方法,選取2018年9月至2019年8月就診于河南省人民醫院首次接受導管消融治療的112例陣發性房顫患者為研究對象。排除心肌病、心臟瓣膜病、竇房結功能異常等基礎病患者。按照治療方法將患者分為PVI組和PVI+SVCI組。所有患者均接受CPVI,在PVI組,59例患者僅在術中觀察到SVC起源房顫時行SVCI;在PVI+SVCI組,53例患者行經驗性SVCI。兩組患者術前均接受心臟增強CT或經食管超聲心動圖排除左心房血栓,口服華法林或新型口服抗凝藥(non-vitamin K antagonist oral anticoagulants,NOACs)至少3周,停用胺碘酮之外的抗心律失常藥物至少5個半衰期。手術均由同一術者完成,所有患者均被告知手術存在的可能風險,并簽署知情同意書。
1.2 基線資料通過瀏覽電子病歷系統,收集基線資料,包括性別、年齡、病程(首次記錄到心房顫動到接受導管消融治療的時間)、基礎病史(高血壓、糖尿病、冠心病、腦卒中、心力衰竭)、CHA2DS2-VASc評分、左房內徑以及左室射血分數(left ventricular ejection fraction,LVEF)。
1.3 電生理檢查及導管消融治療
1.3.1電生理檢查 患者取平臥位,常規消毒,鋪巾,在局麻下,穿刺右側或左側頸內靜脈或鎖骨下靜脈,置入6 F(1 F=0.33 mm)鞘管,在冠狀竇放置十級標測電極導管(Biosense Webster)。穿刺右側或左側股靜脈,置入8.5 Fr Swartz長鞘(St.Jude Medical,SL1), 在X射線指導下,行房間隔穿刺,確定穿刺成功后,沿鞘管送入PentaRay標測導管(Biosense Webster),在CARTO-3三維電標測系統(Biosense Webster)指導下,對左心房(left atrial,LA)及肺靜脈進行三維重建及標測,并加以記錄。完成CPVI后,回撤Swartz鞘管至右心房,對右心房(right atrial,RA)、SVC進行三維重建及標測,并加以記錄。以100 U·kg-1為初始計量,沿鞘管或從靜脈內補充普通肝素5 000 U,并按照每小時1 000 U追加肝素,維持活化凝血時間(activated clotting time,ACT)300~350 s。手術過程中,長鞘內持續泵入肝素生理鹽水,預防血栓。消融前后使用便攜小超聲評估心包積液。
1.3.2CPVI 在Carto-3系統的指導下進行,選擇使用THERMOCOOL SMARTTOUCH?SF 消融導管(Biosense Webster),參考消融指數(ablation index,AI)值,根據VisiTag模型自動采集標記消融點(標記點半徑采用2.5 mm,消融過程中導管位移超過2.5 mm或3 s,則重新自動取點),在雙側肺靜脈前庭逐點式消融。設置消融功率為前壁45 W,后壁35 W,貼靠壓力為0.1~0.2 N,前壁AI值450~480,后壁AI值350,進行逐點消融。消融過程中鹽水灌注流速為15 mL·min-1(消融間歇時為2 mL·min-1)。消融終點為肺靜脈電隔離,即LA與肺靜脈雙向阻滯,且無肺靜脈電位。
1.3.3SVCI 在PVI+SVCI組,完成CPVI后,常規后撤鞘管、標測和消融導管至RA,進行RA及SVC三維解剖重建。RA-SVC交界定義為在三維模型上,SVC直徑發生突然轉變的位置。對能夠在SVC內標測到活躍電位的患者行經驗性SVCI。消融前,在SVC內進行高輸出起搏(20 mA),在能引起膈肌跳動位置,加以標注。消融位置選擇在右上肺靜脈水平。消融策略選擇為節段性消融或環狀消融(首選節段性消融,環狀消融僅在節段性消融不能達到消融終點時被選用)。消融功率選擇為35 W,AI值350,其他設置同CPVI。消融終點為上腔靜脈電隔離,即RA與SVC雙向阻滯,且無SVC電位。在PVI組,僅在術中觀察到SVC起源房顫時行SVCI,隔離方法同上。見圖1。
1.3.4術中資料 收集既往術中及術后記錄的相關指標,包括手術時間、消融時間、SVCI時間、透視時間、X線曝光量、是否合并有其他類型心律失常(心房撲動、房室結折返性心動過速、房室折返性心動過速)及并發癥情況(心包積液、心包壓塞)。
1.4 隨訪對患者進行電話、門診等方式隨訪。本研究定義空白期為術后2個月;空白期內發生持續時間≥30 s的房顫、房撲或房速定義為早期復發;空白期后至1 a內發生的房顫、房撲或房速,持續時間≥30 s,定義為房顫復發。術后1、2、3、6、9、12個月進行常規隨訪,復查標準心電圖、24 h或48 h Holter;當出現心悸等癥狀時,及時就診附近醫院,復查標準心電圖、24 h或48 h Holter。所有檢查結果在門診隨訪時,由心內科醫生評定是否復發。
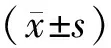
2 結果
2.1 基線臨床特征兩組患者性別、年齡、病程、基礎病史(高血壓、糖尿病、冠心病、腦卒中、心力衰竭)、CHA2DS2-VASc評分、左房內徑以及LVEF比較,差異無統計學意義(P<0.05)。見表1。
2.2 手術相關資料在PVI+SVCI組,7例患者由于未標測到SVC電位而未行SVCI;5例患者為避開隔神經分布區域而未達到SVCI消融終點,發生1例心包壓塞和1例心包積液,SVCI時間為(9.5±4.5)min。在PVI組,1例(1.7%)患者在術中發現SVC起源房顫而對其行SVCI,發生1例心包積液。兩組除CPVI、SVCI外的額外消融比較,差異無統計學意義(P>0.05);兩組手術時間、消融時間、透視時間及X線曝光量比較,差異無統計學意義(P>0.05)。見表2。

表2 兩組手術結果比較
2.3 隨訪結果在PVI組,平均隨訪時間為(10.8±2.3)個月,19例患者出現早期復發,10例患者出現晚期復發;在PVI+SVCI組,平均隨訪時間為(7.3±1.6)個月,14例患者出現早期復發,5例患者出現晚期復發。Kaplan-Meier生存分析描述兩組患者竇性心律維持率,差異無統計學意義(Log RankP=0.855)。見圖2。

PVI為肺靜脈電隔離;SVCI為上腔靜脈電隔離。
2.4 房顫復發的預測因素分析采用Cox回歸分析陣發性房顫患者在單次消融術后房顫復發的獨立預測因素。以單因素回歸分析差異有統計學意義的變量及治療方法為自變量,以單次消融術后房顫復發情況為因變量,結果顯示,左房內徑(HR=1.264,95% CI:1.069~1.494,P=0.006)、早期復發(HR=3.837,95% CI:1.029~14.302,P=0.045)是房顫復發的獨立預測因素。見表3。

表3 房顫復發的COX回歸分析
3 討論
本研究發現聯合CPVI,經驗性行SVCI不增加導管消融相關并發癥,但也不能明顯減少首次導管消融后房顫復發;左房內徑、早期復發是房顫復發的獨立預測因素。異位興奮灶驅動/觸發房顫的發生是陣發性心房顫動患者房顫發作的理論基礎,SVC是最常見的肺靜脈外異位興奮灶部位之一[3]。SVC近端與竇房結具有相同的胚胎來源,均起源于竇靜脈,且與竇房結前體相鄰,可能存在自律性較高的心肌組織。據報道,多數SVC內存在與肺靜脈肌袖類似的心肌延伸,存在RA與SVC之間的相互電傳導[5]。這些或許可以部分解釋SVC如何驅動/觸發房顫的發生。
在常規進行CPVI后,是否必要進一步行SVCI一直備受爭議。已有研究證實針對SVC觸發房顫,SVCI可減少房顫復發。但幾項針對SVC經驗性治療的研究卻得到了不同的臨床結果。Wang等[6]進行了一項隨機前瞻性研究,發現是否經驗性行SVCI并不影響消融結果。相反,Ejima等[7]進行的一項樣本量更大,隨訪時間更長的研究,發現經驗性行SVCI減少了首次消融術后的房顫復發。本研究結果與前者相似,這可能與樣本量較少、隨訪時間較短有關。既然SVC起源房顫發生率為6%~12%[1-4],因此,需要較大樣本量獲得陽性的臨床結果。此外,首次消融術后的遠期復發可能更多受肺靜脈外異位興奮灶的影響。更長的隨訪時間或許更能彰顯SVCI的消融價值。竇房結及隔神經損傷是SVCI的最常見并發癥,也是術者行SVCI最顧忌的額外消融風險,在本研究中未出現這些并發癥,與消融時避開其分布位置有關。手術時間、X曝光量是另一個術者關心的問題,事實上,以目前的消融技術,經驗性行SVCI并不會太多增加手術時間、X曝光量。Cox回歸分析顯示左房內徑、早期復發是房顫首次導管消融后復發的獨立危險因素。左房內徑增大,心房肌可能發生組織重構、電重構,同時需要更多的消融應用,術后瘢痕區以及發生再連接的概率更大,更可能發生房顫復發[8]。早期復發較為常見,多數會自行糾正,但也可以預測房顫首次導管消融后晚期復發[9]。
目前,隨著房顫消融器械的迭代更新,導管消融技術的不斷完善,更多的患者能夠在首次導管消融后實現肺靜脈的永久電隔離,行經驗性SVCI不能顯著減少首次導管消融后房顫復發。左房內徑、早期復發是影響房顫復發的獨立預測因素。SVCI在導管消融治療陣發性房顫中的效果與預后尚需樣本量更大、隨訪時間更長的研究證實。

